| 规格 | 价格 | 库存 | 数量 |
|---|---|---|---|
| 10mg |
|
||
| 25mg |
|
||
| 50mg |
|
||
| 100mg |
|
||
| 250mg |
|
||
| 500mg |
|
||
| Other Sizes |
|
| 靶点 |
PPARα; PPARδ; PPARγ
Indeglitazar (PPM 204 / PLX 204) is a pan-agonist of peroxisome proliferator-activated receptors (PPARs), activating PPARα, PPARγ, and PPARδ. (Cellular transactivation EC50s (μM): PPARα, 0.99; PPARγ, 0.85; PPARδ, 1.3. Biochemical AlphaScreen EC50s (μM): PPARα, 0.51; PPARγ, 0.37; PPARδ, 2.7) [1] |
|---|---|
| 体外研究 (In Vitro) |
在评估细胞功能性胰岛素增敏能力的前脂肪细胞分化测定中,Indeglitazar 的 EC50 为 0.32 μM,而 Rosiglitazone 的 EC50 为 13 nM。尽管如此,这两种化合物产生的最大响应相当[1]。
在细胞转录激活实验中,Indeglitazar 对PPARα表现为完全激动剂,但对PPARγ显示出显著降低的(部分)激动反应(相对于完全激动剂罗格列酮为45% ± 10%),对PPARδ也显示部分激动反应(相对于完全激动剂L-165041为67% ± 18%)。[1] 在前脂肪细胞分化实验中,Indeglitazar 以0.32 μM的EC50刺激分化,其效力低于罗格列酮(EC50 0.013 μM),尽管最大反应相当。[1] 用Indeglitazar处理的成熟脂肪细胞的TaqMan分析显示脂联素表达上调,但达到的水平仅为PPARγ完全激动剂罗格列酮刺激水平的一半。[1] Indeglitazar(在10 μM浓度下)对测试的其他核受体无激活作用,对主要的细胞色素P450酶无明显活性,对一系列其他治疗靶点也无明显活性。[1] |
| 体内研究 (In Vivo) |
Zucker糖尿病大鼠模型用于进行体内活性的初步评估。用 10 mg/kg Indeglitazar 每天一次静脉注射治疗三周后,血糖、HbA1C、甘油三酯和总胆固醇显着降低。观察到的葡萄糖和 HbA1C 的降低是以不依赖脂联素的方式实现的,因为值得注意的是,与未治疗的动物相比,治疗动物的脂联素水平(第 21 天)基本没有变化(4.8 mcg/mL) vs. 4.9 微克/毫升)。 Indeglitazar 体内作用的这些变化可能是该化合物的三种 PPAR 活性、其 SPPARM 特征或这些因素组合之间相互作用的结果。使用糖尿病和胰岛素抵抗的 ob/ob 模型评估 Indeglitazar 的口服活性。甘油三酯、游离脂肪酸、胰岛素和葡萄糖均被 indglitazar 显着降低[1]。
在Zucker糖尿病肥胖大鼠中,静脉注射Indeglitazar(10 mg/kg,每日一次,持续3周)与溶剂对照组相比,显著降低了血浆葡萄糖、HbA1c、甘油三酯和总胆固醇。值得注意的是,治疗组动物的脂联素水平基本未变(4.8 mcg/ml 对比 对照组4.9 mcg/ml),且与对照组相比,体重增加减少了4.8%。[1] 在ob/ob小鼠中,口服Indeglitazar(10 mg/kg)显著降低了血浆葡萄糖、胰岛素、甘油三酯和游离脂肪酸水平,在降低葡萄糖、甘油三酯和游离脂肪酸方面的功效与吡格列酮(10 mg/kg)相当,但在降低胰岛素水平方面效果更显著。Indeglitazar仅将脂联素水平提高了1.9倍,而吡格列酮提高了3.5倍。体重变化无显著差异。[1] 在饮食诱导肥胖(DIO)仓鼠中,口服Indeglitazar(30 mg/kg,持续2周)导致体重显著减轻,优于对照组和非诺贝特治疗组。Indeglitazar组的进食和空腹甘油三酯水平均显著降低。[1] 在肥胖的bonnet猕猴中,口服Indeglitazar治疗6周诱导了剂量依赖性的体重下降。[1] 对Indeglitazar治疗小鼠的代谢组学(脂质组学)分析显示,脂质代谢物谱发生显著改变(例如,胆固醇酯和甘油三酯中必需脂肪酸耗竭,饱和及单不饱和脂肪酸富集,Δ-6去饱和酶活性增加),表明体内所有三种PPAR亚型(PPARα, γ, δ)均被激活。[1] |
| 酶活实验 |
在结晶之前,将等体积的蛋白质或化合物样品与含有 27% 聚乙二醇 (PEG) 4000、0.1 M 2-(双-(2-羟基-乙基)-氨基)-2-羟甲基-丙烷-的储存溶液混合。 pH 6.5 的 1,3-二醇 (BisTris) 缓冲液、0.2 M 醋酸铵和 5% 甘油。将纯化的 PPAR_LBD 蛋白稀释至 12 mg/mL,并在结晶前添加 1 mM Indeglitazar 和 2 倍摩尔过量的类固醇受体辅激活剂-1 (SRC-1) 肽。在液氮中快速冷冻以收集数据之前,将晶体浸泡在冷冻保护缓冲液中(30% PEG 4000、pH 6.5 的 0.1 M BisTris 缓冲液、0.2 M 醋酸铵和 5% 甘油)[1]。
|
| 细胞实验 |
使用AlphaScreen技术测定生化激动剂活性。将重组PPAR配体结合域(LBDs)与测试化合物和生物素化的辅激活肽一起孵育。测量LBD与辅激活肽之间的化合物依赖性相互作用。[1]
使用荧光素酶报告基因实验测定转录激活活性。将编码Gal4 DNA结合域与PPAR LBD融合的质粒和含有Gal4反应元件驱动荧光素酶基因的报告质粒共转染到293T细胞中。转染后,用化合物处理细胞,测量荧光素酶活性以量化受体激活。[1] 前脂肪细胞分化实验:用化合物处理前脂肪细胞,通过测量功能性胰岛素增敏能力来评估分化(具体方案见SI)。[1] TaqMan分析:用化合物处理成熟脂肪细胞,提取RNA,使用TaqMan实时定量PCR对脂联素mRNA的表达水平进行定量。[1] |
| 动物实验 |
大鼠:对 ZDF/GmiCrl-fa/fa 大鼠,每日一次静脉注射吲达格列扎(10% SolutolHS15、10% 乙醇、80% 生理盐水)。在治疗前后 21 天采集血样进行检测,治疗从 7-8 周龄开始。
小鼠:Ob/ob 小鼠实验。9 周龄 B6.V-Lepob 小鼠分别口服吲达格列扎(10 mg/kg)或吡格列酮(30 mg/kg),疗程 14 天。给药前,将疑似化合物溶于 0.5% 甲基纤维素和 2% Tween 80 的溶液中。在最后一天抽取血液,以测量脂联素、胰岛素、甘油三酯和游离脂肪酸的水平。 Zucker 大鼠模型:Zucker 糖尿病肥胖大鼠静脉注射 Indeglitazar,剂量为 10 mg/kg,每日一次,持续 3 周。监测代谢参数(葡萄糖、HbA1c、脂质、脂联素)和体重。[1] ob/ob 小鼠模型:ob/ob 小鼠口服 Indeglitazar,剂量为 10 mg/kg。测量血浆葡萄糖、胰岛素、甘油三酯、游离脂肪酸、脂联素和体重。以吡格列酮 (10 mg/kg) 作为对照。 [1]仓鼠饮食诱导肥胖模型:喂食高脂饮食的仓鼠口服Indeglitazar,剂量为30 mg/kg,持续2周。测量体重和甘油三酯水平(进食和空腹状态)。以非诺贝特作为PPARα的参考药物。[1]肥胖恒河猴模型:肥胖恒河猴口服Indeglitazar,持续6周。监测体重。[1]药代动力学研究:在空腹状态下,Sprague-Dawley大鼠和恒河猴口服Indeglitazar(大鼠:10 mg/kg;猴子:2 mg/kg),以测定药代动力学参数(Cmax、AUC、t1/2、生物利用度F%)。[1] |
| 药代性质 (ADME/PK) |
在Sprague-Dawley大鼠(10 mg/kg 口服,空腹)中,Indeglitazar的Cmax为20,250 ng/ml,AUC0-∞为59,830 nghr/ml,末端半衰期(t1/2)为1.4小时,口服生物利用度(F)为98%。[1]
在恒河猴(2 mg/kg 口服,空腹)中,Indeglitazar的Cmax为12,319 ng/ml,AUC0-∞为217,100 nghr/ml,t1/2为23.9小时,口服生物利用度为72%。 [1] 在一项人体单次递增剂量试验(空腹服用2 mg和4 mg)中,Indeglitazar的Cmax分别为6880和8517 ng/ml,AUC0-∞分别为128,700和141,900 nghr/ml,t1/2分别为17.8和21.3小时。该人体研究未评估口服生物利用度(F)。[1] |
| 毒性/毒理 (Toxicokinetics/TK) |
在一项针对健康志愿者的初步临床试验中(单次递增剂量分别为 2 毫克和 4 毫克),Indeglitazar 被报道为安全且耐受性良好。[1]
|
| 参考文献 | |
| 其他信息 |
Indeglitazar 的发现采用了一种基于骨架的药物发现方法,将低亲和力生化筛选与高通量共结晶相结合。[1]
其对 PPARγ(和 PPARδ)的部分激动作用的结构基础在于,它能将一个结构水分子募集到配体与关键受体残基(例如 PPARγ 中的 Tyr-327)之间的信号界面,从而降低 AF-2(激活功能-2)螺旋结合的稳定性,并降低转录活性。[1] 它被描述为一种具有泛激动剂特性的选择性 PPAR 调节剂 (SPPARM)。其目标是在提供综合代谢益处(血糖控制、降脂、体重维持/减轻)的同时,潜在地减轻与完全 PPARγ 激动剂相关的副作用(例如,显著的体重增加、水肿)。 [1] Indeglitazar 已进入治疗 2 型糖尿病 (T2DM) 的 II 期临床试验。[1] |
| 分子式 |
C19H19NO6S
|
|---|---|
| 分子量 |
389.42226
|
| 精确质量 |
389.093
|
| 元素分析 |
C, 58.60; H, 4.92; N, 3.60; O, 24.65; S, 8.23
|
| CAS号 |
835619-41-5
|
| 相关CAS号 |
835619-41-5
|
| PubChem CID |
11395145
|
| 外观&性状 |
White to gray solid powder
|
| LogP |
3.993
|
| tPSA |
103.21
|
| 氢键供体(HBD)数目 |
1
|
| 氢键受体(HBA)数目 |
6
|
| 可旋转键数目(RBC) |
7
|
| 重原子数目 |
27
|
| 分子复杂度/Complexity |
610
|
| 定义原子立体中心数目 |
0
|
| SMILES |
O=C(CCC1C2C(=CC=C(C=2)OC)N(S(C2C=CC(OC)=CC=2)(=O)=O)C=1)O
|
| InChi Key |
YMPALHOKRBVHOJ-UHFFFAOYSA-N
|
| InChi Code |
InChI=1S/C19H19NO6S/c1-25-14-4-7-16(8-5-14)27(23,24)20-12-13(3-10-19(21)22)17-11-15(26-2)6-9-18(17)20/h4-9,11-12H,3,10H2,1-2H3,(H,21,22)
|
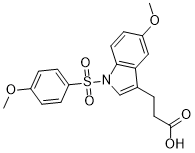
| 化学名 |
3-[5-methoxy-1-(4-methoxyphenyl)sulfonylindol-3-yl]propanoic acid
|
| 别名 |
PLX-204; PLX204; PLX 204; PPM-204; PPM204; PPM 204
|
| HS Tariff Code |
2934.99.9001
|
| 存储方式 |
Powder -20°C 3 years 4°C 2 years In solvent -80°C 6 months -20°C 1 month |
| 运输条件 |
Room temperature (This product is stable at ambient temperature for a few days during ordinary shipping and time spent in Customs)
|
| 溶解度 (体外实验) |
DMSO: ~100 mg/mL (~256.8 mM)
|
|---|---|
| 溶解度 (体内实验) |
配方 1 中的溶解度: ≥ 2.5 mg/mL (6.42 mM) (饱和度未知) in 10% DMSO + 40% PEG300 + 5% Tween80 + 45% Saline (这些助溶剂从左到右依次添加,逐一添加), 澄清溶液。
例如,若需制备1 mL的工作液,可将100 μL 25.0 mg/mL澄清DMSO储备液加入到400 μL PEG300中,混匀;然后向上述溶液中加入50 μL Tween-80,混匀;加入450 μL生理盐水定容至1 mL。 *生理盐水的制备:将 0.9 g 氯化钠溶解在 100 mL ddH₂O中,得到澄清溶液。 配方 2 中的溶解度: ≥ 2.5 mg/mL (6.42 mM) (饱和度未知) in 10% DMSO + 90% (20% SBE-β-CD in Saline) (这些助溶剂从左到右依次添加,逐一添加), 澄清溶液。 例如,若需制备1 mL的工作液,可将 100 μL 25.0 mg/mL澄清DMSO储备液加入900 μL 20% SBE-β-CD生理盐水溶液中,混匀。 *20% SBE-β-CD 生理盐水溶液的制备(4°C,1 周):将 2 g SBE-β-CD 溶解于 10 mL 生理盐水中,得到澄清溶液。 View More
配方 3 中的溶解度: ≥ 2.5 mg/mL (6.42 mM) (饱和度未知) in 10% DMSO + 90% Corn Oil (这些助溶剂从左到右依次添加,逐一添加), 澄清溶液。 1、请先配制澄清的储备液(如:用DMSO配置50 或 100 mg/mL母液(储备液)); 2、取适量母液,按从左到右的顺序依次添加助溶剂,澄清后再加入下一助溶剂。以 下列配方为例说明 (注意此配方只用于说明,并不一定代表此产品 的实际溶解配方): 10% DMSO → 40% PEG300 → 5% Tween-80 → 45% ddH2O (或 saline); 假设最终工作液的体积为 1 mL, 浓度为5 mg/mL: 取 100 μL 50 mg/mL 的澄清 DMSO 储备液加到 400 μL PEG300 中,混合均匀/澄清;向上述体系中加入50 μL Tween-80,混合均匀/澄清;然后继续加入450 μL ddH2O (或 saline)定容至 1 mL; 3、溶剂前显示的百分比是指该溶剂在最终溶液/工作液中的体积所占比例; 4、 如产品在配制过程中出现沉淀/析出,可通过加热(≤50℃)或超声的方式助溶; 5、为保证最佳实验结果,工作液请现配现用! 6、如不确定怎么将母液配置成体内动物实验的工作液,请查看说明书或联系我们; 7、 以上所有助溶剂都可在 Invivochem.cn网站购买。 |
| 制备储备液 | 1 mg | 5 mg | 10 mg | |
| 1 mM | 2.5679 mL | 12.8396 mL | 25.6792 mL | |
| 5 mM | 0.5136 mL | 2.5679 mL | 5.1358 mL | |
| 10 mM | 0.2568 mL | 1.2840 mL | 2.5679 mL |
1、根据实验需要选择合适的溶剂配制储备液 (母液):对于大多数产品,InvivoChem推荐用DMSO配置母液 (比如:5、10、20mM或者10、20、50 mg/mL浓度),个别水溶性高的产品可直接溶于水。产品在DMSO 、水或其他溶剂中的具体溶解度详见上”溶解度 (体外)”部分;
2、如果您找不到您想要的溶解度信息,或者很难将产品溶解在溶液中,请联系我们;
3、建议使用下列计算器进行相关计算(摩尔浓度计算器、稀释计算器、分子量计算器、重组计算器等);
4、母液配好之后,将其分装到常规用量,并储存在-20°C或-80°C,尽量减少反复冻融循环。
计算结果:
工作液浓度: mg/mL;
DMSO母液配制方法: mg 药物溶于 μL DMSO溶液(母液浓度 mg/mL)。如该浓度超过该批次药物DMSO溶解度,请首先与我们联系。
体内配方配制方法:取 μL DMSO母液,加入 μL PEG300,混匀澄清后加入μL Tween 80,混匀澄清后加入 μL ddH2O,混匀澄清。
(1) 请确保溶液澄清之后,再加入下一种溶剂 (助溶剂) 。可利用涡旋、超声或水浴加热等方法助溶;
(2) 一定要按顺序加入溶剂 (助溶剂) 。
| NCT Number | Recruitment | interventions | Conditions | Sponsor/Collaborators | Start Date | Phases |
| NCT00447629 | Completed | Drug: PPM-204 | Diabetes Mellitus | Wyeth is now a wholly owned subsidiary of Pfizer |
January 2007 | Phase 1 |
| NCT00448032 | Completed | Drug: PPM-204 | Diabetes Mellitus | Wyeth is now a wholly owned subsidiary of Pfizer |
November 2006 | Phase 1 |
| NCT00425919 | Terminated | Drug: PPM-204 | Diabetes Mellitus | Wyeth is now a wholly owned subsidiary of Pfizer |
January 2007 | Phase 2 |
 Discovery and structural characterization of indeglitazar.Proc Natl Acad Sci U S A. 2009 Jan 6;106(1):262-7. |
|---|
 Cellular activity of indeglitazar and its effect on the expression of adiponectin and in vivo adiponectin response.Proc Natl Acad Sci U S A. 2009 Jan 6;106(1):262-7. |
 In vivo effect on body weight. (AandB) Effects of indeglitazar and fenofibrate on body weight and triglyceride levels in a hamster DIO model after 14 days of oral dosing.Proc Natl Acad Sci U S A. 2009 Jan 6;106(1):262-7. |