| 规格 | 价格 | 库存 | 数量 |
|---|---|---|---|
| 25mg |
|
||
| 50mg |
|
||
| 100mg |
|
||
| 250mg |
|
||
| 500mg |
|
||
| 1g |
|
||
| Other Sizes |
|
| 靶点 |
Luliconazole (NND 502) targets fungal lanosterol 14α-demethylase (CYP51), with IC50 values of 0.003 μM (Candida albicans CYP51) and 0.005 μM (Trichophyton rubrum CYP51) [1,2]
|
|---|---|
| 体外研究 (In Vitro) |
卢立康唑在低浓度(MIC,≤0.004–0.125 µg/ml)下抑制除接合菌外的所有丝状真菌的生长,其中皮肤癣菌最敏感(MIC,≤0.004–0.008 µg/ml)。卢立康唑对毛癣菌属具有更强的功效。
针对皮肤癣菌(红色毛癣菌、须毛癣菌、犬小孢子菌),Luliconazole (NND 502) 表现出强效抗真菌活性,最低抑菌浓度(MIC)分别为 0.008–0.031 μg/mL(红色毛癣菌)、0.016–0.031 μg/mL(须毛癣菌)、0.031 μg/mL(犬小孢子菌)。0.125 μg/mL 浓度可完全抑制所有测试皮肤癣菌的生长 [2,4] - 针对念珠菌属(白色念珠菌、光滑念珠菌、热带念珠菌),Luliconazole (NND 502) 的 MIC 为 0.0625–0.25 μg/mL(白色念珠菌)、0.125–0.5 μg/mL(光滑念珠菌)、0.0625 μg/mL(热带念珠菌)。它对氟康唑耐药的白色念珠菌菌株也有抑制作用,MIC 为 0.125–0.5 μg/mL [1,3] - 针对曲霉属(烟曲霉、黄曲霉),Luliconazole (NND 502) 的 MIC 为 0.5–1 μg/mL(烟曲霉)、0.25–0.5 μg/mL(黄曲霉)。它抑制真菌菌丝伸长和孢子萌发:0.5 μg/mL 时,烟曲霉孢子萌发率降低约 80% [4] - 作用机制方面,Luliconazole (NND 502)(0.01–0.1 μg/mL)抑制白色念珠菌和红色毛癣菌的麦角固醇生物合成,0.1 μg/mL 时麦角固醇含量减少约 75–85%。这导致羊毛甾醇及其他固醇中间体积累,破坏真菌细胞膜完整性 [1,2] |
| 体内研究 (In Vivo) |
卢立康唑(1% 乳膏)治疗的临床疗效略低于特比萘芬,在皮肤癣菌病豚鼠模型中为 50.8%。卢立康唑(1%乳膏)处理的豚鼠的毛发上覆盖有无定形碎片,并检测到少量分生孢子。卢立康唑优于拉诺康唑的功效可能是由于卢立康唑是严格的 R-对映体,而拉诺康唑是外消旋混合物。
在红色毛癣菌诱导的豚鼠体癣模型中,局部涂抹 Luliconazole (NND 502) 乳膏(1%、2% 重量/重量),每日 1 次,持续 7 天,治愈率分别为 80%(1%)和 100%(2%)。治疗结束后,80%(1% 组)和 100%(2% 组)的动物皮损部位真菌培养阴性,治疗后 2 周内无复发 [2,4] - 在白色念珠菌诱导的小鼠皮肤念珠菌病模型中,局部涂抹 Luliconazole (NND 502) 溶液(0.5%、1%),每日 2 次,持续 5 天,皮损面积分别减少约 65%(0.5%)和 85%(1%),皮肤组织真菌载量较溶媒对照组分别降低约 70%(0.5%)和 90%(1%)[3] - 在烟曲霉诱导的兔皮肤曲霉病模型中,局部涂抹 Luliconazole (NND 502) 1% 乳膏,每日 1 次,持续 10 天,减轻皮肤炎症,减少菌丝浸润(组织学显示减少约 75%),75% 的兔真菌培养阴性 [4] |
| 酶活实验 |
真菌 CYP51 抑制实验:重组白色念珠菌或红色毛癣菌 CYP51 蛋白与底物羊毛甾醇、NADPH 在反应缓冲液中孵育。将系列稀释(0.001–0.1 μM)的 Luliconazole (NND 502) 加入反应体系,30°C 孵育 60 分钟。加入甲醇终止反应,通过高效液相色谱(HPLC)定量 4,4-二甲基胆甾-8,14,24-三烯醇(羊毛甾醇 14α-去甲基化产物),根据产物减少量计算抑制率和 IC50 值 [1,2]
|
| 细胞实验 |
MIC 测定实验:真菌菌株(皮肤癣菌、念珠菌、曲霉)培养至对数中期,调整浓度至 1×103–1×104 CFU/mL。Luliconazole (NND 502) 在 96 孔板中用 RPMI 1640 培养基(酵母)或沙堡葡萄糖培养基(霉菌)系列稀释(0.001–16 μg/mL),加入真菌悬液,35°C 孵育 48 小时(酵母)或 72 小时(霉菌)。MIC 定义为抑制真菌可见生长的最低浓度 [1,2,3,4]
- 麦角固醇生物合成抑制实验:白色念珠菌或红色毛癣菌在含 Luliconazole (NND 502)(0.01–0.1 μg/mL)的培养基中 35°C 培养 24 小时,收集细胞皂化后,正己烷提取固醇,HPLC 紫外检测(282 nm)定量麦角固醇含量,并与溶媒处理组比较 [1,2] - 真菌菌丝伸长和孢子萌发实验:烟曲霉孢子(1×105 个孢子/mL)与 Luliconazole (NND 502)(0.1–1 μg/mL)在沙堡葡萄糖培养基中 35°C 孵育,6 小时显微镜计数孢子萌发率,24 小时测量菌丝长度 [4] |
| 动物实验 |
动物模型:男性特定病原体清除(SPF)疫苗,采用哈特利豚鼠建立体癣和足癣模型[2]
剂量:0.02%-1% 给药途径:外用药膏;0.02%-1%;7-14天 结果:在体内短期内足以治疗皮肤癣菌病。 豚鼠体癣模型:雄性哈特利豚鼠(300-350克)背部剃毛,并轻微擦伤皮肤。将红色毛癣菌分生孢子悬液(1×10⁶ CFU/mL)涂抹于擦伤部位,培养7天以建立感染。卢利康唑(NND 502)与适当的辅料配制成1%和2% w/w的乳膏。将药膏每日一次局部涂抹于病灶,持续7天,以赋形剂药膏作为对照。通过目测评估病灶严重程度,并在治疗结束时采集皮肤刮片进行真菌培养[2,4] - 小鼠皮肤念珠菌病模型:雌性ICR小鼠(20-25 g)在感染前3天用环磷酰胺(150 mg/kg,腹腔注射)进行免疫抑制。将白色念珠菌细胞悬液(1×10⁷ CFU/mL)涂抹于剃毛并擦伤的背部皮肤上。卢利康唑(NND 502)溶液(0.5%和1%)每日两次局部涂抹,持续5天。测量病灶大小,并将皮肤组织匀浆化以定量真菌负荷(CFU/g 组织)[3] - 兔皮肤曲霉病模型:雄性新西兰白兔(2–2.5 kg)背部剃毛,用针刺破皮肤。将烟曲霉孢子悬液(5×10⁶ 个孢子/mL)接种到伤口中。每日一次局部涂抹 1% 卢利康唑(NND 502)乳膏,持续 10 天。收集皮肤组织进行组织学检查和真菌培养[4] |
| 药代性质 (ADME/PK) |
吸收、分布和排泄
尽管卢立康唑是局部用药,但临床研究表明,在足癣患者首次给药后,血浆药物浓度峰值出现在 16.9 ± 9.39 小时(平均值 ± 标准差),为 0.40 ± 0.76 ng/mL(平均值 ± 标准差)。 卢立康唑的消除途径尚未确定。 分布容积尚未定量。 卢立康唑的清除率尚未确定。 代谢/代谢物 卢立康唑的代谢尚未确定。 生物半衰期 卢立康唑的半衰期尚未确定。 局部吸收:将 1% 卢立康唑(NND 502)乳膏局部涂抹于豚鼠皮肤后(2在所有时间点(0-24 小时),血浆药物浓度均低于检测限(<0.01 ng/mL)。大部分药物保留在皮肤组织中,6 小时时达到峰值浓度 12.8 μg/g [2,4] - 在人体中,将 1% 的卢利康唑 (NND 502) 乳膏局部涂抹于完整皮肤上,全身吸收可忽略不计,超过 90% 的受试者血浆药物浓度低于检测限 [3] |
| 毒性/毒理 (Toxicokinetics/TK) |
妊娠期和哺乳期影响
◉ 哺乳期用药概要 尚未对哺乳期使用局部用卢立康唑进行研究。由于局部用药后吸收不良且血浆蛋白结合率高,因此对哺乳婴儿的风险较低。避免涂抹于乳头区域,并确保婴儿皮肤不与已治疗的皮肤区域直接接触。仅应使用水溶性乳膏或凝胶产品涂抹于乳房,因为软膏可能通过舔舐使婴儿接触到高浓度的矿物油。 ◉ 对母乳喂养婴儿的影响 截至修订日期,未找到相关的已发表信息。 ◉ 对泌乳和母乳的影响 截至修订日期,未找到相关的已发表信息。 蛋白结合 卢利康唑的血浆蛋白结合率 >99%。 体外毒性:卢利康唑 (NND 502) (0.001–16 μg/mL) 对人角质形成细胞或成纤维细胞无细胞毒性,在所有测试浓度下细胞活力均保持在 90% 以上 [2,3] - 体内局部毒性:局部应用卢利康唑 (NND 502) 502) 1-2%乳膏涂抹于豚鼠、小鼠和兔皮肤7-10天,未引起红斑、水肿或刺激。组织学检查显示皮肤表皮或真皮未受损[2,3,4] - 全身毒性:局部应用剂量高达5 mg/cm²的卢利康唑(NND 502)后,动物未观察到明显的全身毒性症状(例如体重减轻、嗜睡、器官功能障碍)。血清ALT、AST、肌酐和尿素氮水平均在正常范围内[2,4] |
| 参考文献 | |
| 其他信息 |
卢立康唑是一种二氯苯类化合物。
卢立康唑是一种局部用抗真菌药物,其作用机制尚不明确,但推测可能与改变真菌细胞膜的合成有关。它于2013年11月获得美国食品药品监督管理局(FDA)批准,并以商品名Luzu上市。卢立康唑在日本也已获批。 卢立康唑属于唑类抗真菌药物。卢立康唑的作用机制是作为细胞色素P450 2C19抑制剂。 药物适应症 卢立康唑适用于治疗由红色毛癣菌和絮状表皮癣菌引起的趾间足癣、股癣或体癣感染。 作用机制 卢立康唑抗真菌活性的确切作用机制尚不清楚,但据认为卢立康唑可抑制羊毛甾醇脱甲基酶。羊毛甾醇脱甲基酶是合成麦角甾醇所必需的,而麦角甾醇是真菌细胞膜的主要成分。 药效学 鲁利康唑可杀死红色毛癣菌和絮状表皮癣菌,其作用机制很可能是通过改变真菌细胞膜。 鲁利康唑(NND 502)是一种合成的咪唑衍生物抗真菌剂,对多种真菌,尤其是皮肤癣菌,具有强效活性[1,2,3,4]。 其核心作用机制是选择性抑制真菌CYP51,CYP51是麦角甾醇生物合成的关键酶。麦角甾醇的消耗会破坏真菌细胞膜的结构和功能,导致真菌生长抑制和细胞死亡[1,2] - 它对氟康唑耐药的念珠菌菌株和耐药性皮肤癣菌具有很强的活性,因此对难治性真菌性皮肤感染有效[1,3] - 由于其局部浓度高且全身吸收可忽略不计,卢利康唑(NND 502)主要用于局部治疗皮肤真菌感染(体癣、股癣、足癣)[2,3,4] |
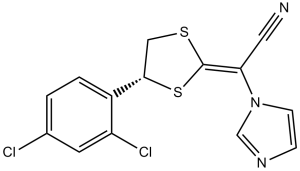
| 分子式 |
C14H9CL2N3S2
|
|
|---|---|---|
| 分子量 |
354.28
|
|
| 精确质量 |
352.961
|
|
| 元素分析 |
C, 47.46; H, 2.56; Cl, 20.01; N, 11.86; S, 18.10
|
|
| CAS号 |
187164-19-8
|
|
| 相关CAS号 |
|
|
| PubChem CID |
3003141
|
|
| 外观&性状 |
Off-white solid powder
|
|
| 密度 |
1.5±0.1 g/cm3
|
|
| 沸点 |
499.1±55.0 °C at 760 mmHg
|
|
| 闪点 |
255.6±31.5 °C
|
|
| 蒸汽压 |
0.0±1.3 mmHg at 25°C
|
|
| 折射率 |
1.734
|
|
| LogP |
3.98
|
|
| tPSA |
92.21
|
|
| 氢键供体(HBD)数目 |
0
|
|
| 氢键受体(HBA)数目 |
4
|
|
| 可旋转键数目(RBC) |
2
|
|
| 重原子数目 |
21
|
|
| 分子复杂度/Complexity |
476
|
|
| 定义原子立体中心数目 |
1
|
|
| SMILES |
ClC1C([H])=C(C([H])=C([H])C=1[C@]1([H])C([H])([H])S/C(=C(/C#N)\N2C([H])=NC([H])=C2[H])/S1)Cl
|
|
| InChi Key |
YTAOBBFIOAEMLL-REQDGWNSSA-N
|
|
| InChi Code |
InChI=1S/C14H9Cl2N3S2/c15-9-1-2-10(11(16)5-9)13-7-20-14(21-13)12(6-17)19-4-3-18-8-19/h1-5,8,13H,7H2/b14-12+/t13-/m0/s1
|
|
| 化学名 |
(2E)-[(4R)-4-(2,4-Dichlorophenyl)-1,3-dithiolan-2-ylidene](1H-imidazol-1-yl)acetonitrile
|
|
| 别名 |
|
|
| HS Tariff Code |
2934.99.9001
|
|
| 存储方式 |
Powder -20°C 3 years 4°C 2 years In solvent -80°C 6 months -20°C 1 month |
|
| 运输条件 |
Room temperature (This product is stable at ambient temperature for a few days during ordinary shipping and time spent in Customs)
|
| 溶解度 (体外实验) |
DMSO : 50 ~71 mg/mL ( 141.13 ~200.4 )
Ethanol : ~5 mg/mL |
|---|---|
| 溶解度 (体内实验) |
配方 1 中的溶解度: ≥ 2.5 mg/mL (7.06 mM) (饱和度未知) in 10% DMSO + 40% PEG300 + 5% Tween80 + 45% Saline (这些助溶剂从左到右依次添加,逐一添加), 澄清溶液。
例如,若需制备1 mL的工作液,可将100 μL 25.0 mg/mL澄清DMSO储备液加入到400 μL PEG300中,混匀;然后向上述溶液中加入50 μL Tween-80,混匀;加入450 μL生理盐水定容至1 mL。 *生理盐水的制备:将 0.9 g 氯化钠溶解在 100 mL ddH₂O中,得到澄清溶液。 配方 2 中的溶解度: ≥ 2.5 mg/mL (7.06 mM) (饱和度未知) in 10% DMSO + 90% (20% SBE-β-CD in Saline) (这些助溶剂从左到右依次添加,逐一添加), 澄清溶液。 例如,若需制备1 mL的工作液,可将 100 μL 25.0 mg/mL澄清DMSO储备液加入900 μL 20% SBE-β-CD生理盐水溶液中,混匀。 *20% SBE-β-CD 生理盐水溶液的制备(4°C,1 周):将 2 g SBE-β-CD 溶解于 10 mL 生理盐水中,得到澄清溶液。 View More
配方 3 中的溶解度: ≥ 2.5 mg/mL (7.06 mM) (饱和度未知) in 10% DMSO + 90% Corn Oil (这些助溶剂从左到右依次添加,逐一添加), 澄清溶液。 配方 4 中的溶解度: 10% DMSO+40% PEG300+5% Tween-80+45% Saline: ≥ 2.5 mg/mL (7.06 mM) 1、请先配制澄清的储备液(如:用DMSO配置50 或 100 mg/mL母液(储备液)); 2、取适量母液,按从左到右的顺序依次添加助溶剂,澄清后再加入下一助溶剂。以 下列配方为例说明 (注意此配方只用于说明,并不一定代表此产品 的实际溶解配方): 10% DMSO → 40% PEG300 → 5% Tween-80 → 45% ddH2O (或 saline); 假设最终工作液的体积为 1 mL, 浓度为5 mg/mL: 取 100 μL 50 mg/mL 的澄清 DMSO 储备液加到 400 μL PEG300 中,混合均匀/澄清;向上述体系中加入50 μL Tween-80,混合均匀/澄清;然后继续加入450 μL ddH2O (或 saline)定容至 1 mL; 3、溶剂前显示的百分比是指该溶剂在最终溶液/工作液中的体积所占比例; 4、 如产品在配制过程中出现沉淀/析出,可通过加热(≤50℃)或超声的方式助溶; 5、为保证最佳实验结果,工作液请现配现用! 6、如不确定怎么将母液配置成体内动物实验的工作液,请查看说明书或联系我们; 7、 以上所有助溶剂都可在 Invivochem.cn网站购买。 |
| 制备储备液 | 1 mg | 5 mg | 10 mg | |
| 1 mM | 2.8226 mL | 14.1131 mL | 28.2263 mL | |
| 5 mM | 0.5645 mL | 2.8226 mL | 5.6453 mL | |
| 10 mM | 0.2823 mL | 1.4113 mL | 2.8226 mL |
1、根据实验需要选择合适的溶剂配制储备液 (母液):对于大多数产品,InvivoChem推荐用DMSO配置母液 (比如:5、10、20mM或者10、20、50 mg/mL浓度),个别水溶性高的产品可直接溶于水。产品在DMSO 、水或其他溶剂中的具体溶解度详见上”溶解度 (体外)”部分;
2、如果您找不到您想要的溶解度信息,或者很难将产品溶解在溶液中,请联系我们;
3、建议使用下列计算器进行相关计算(摩尔浓度计算器、稀释计算器、分子量计算器、重组计算器等);
4、母液配好之后,将其分装到常规用量,并储存在-20°C或-80°C,尽量减少反复冻融循环。
计算结果:
工作液浓度: mg/mL;
DMSO母液配制方法: mg 药物溶于 μL DMSO溶液(母液浓度 mg/mL)。如该浓度超过该批次药物DMSO溶解度,请首先与我们联系。
体内配方配制方法:取 μL DMSO母液,加入 μL PEG300,混匀澄清后加入μL Tween 80,混匀澄清后加入 μL ddH2O,混匀澄清。
(1) 请确保溶液澄清之后,再加入下一种溶剂 (助溶剂) 。可利用涡旋、超声或水浴加热等方法助溶;
(2) 一定要按顺序加入溶剂 (助溶剂) 。
|
|