| 规格 | 价格 | 库存 | 数量 |
|---|---|---|---|
| 50mg |
|
||
| 100mg |
|
||
| 250mg |
|
||
| 500mg |
|
||
| 1g |
|
||
| 2g |
|
||
| 5g |
|
||
| 10g |
|
||
| Other Sizes |
|
| 靶点 |
β1 adrenoceptor
β1-adrenoceptor (Ki = 0.3 nM) [2] β2-adrenoceptor (Ki = 30 nM) [2] |
|---|---|
| 体外研究 (In Vitro) |
醋丁洛尔抑制大鼠脑 P2 级分中的 NA 摄取,IC50 为 0.25 mM。 Acebutolol 对 125I 标记的 CYP 与人体脂肪细胞膜的结合产生浓度依赖性抑制,并且能够完全取代所有特异性结合的放射性配体。 Acebutolol 完全抑制 1 μM 异丙肾上腺素引发的脂肪分解活性。阿布洛尔是一种具有低脂溶性的心脏选择性拮抗剂。醋丁洛尔不与LDL结合,对J774巨噬细胞中胆固醇酯的细胞内积累的抑制作用比与LDL结合的阿普洛尔和奥普洛尔更强。
盐酸醋丁洛尔(Acebutolol HCl)是具有弱内在拟交感活性的选择性β1-肾上腺素受体拮抗剂。体外受体结合实验中,它对β1受体的选择性是β2受体的约100倍[2] 在表达β1受体的细胞中,它抑制异丙肾上腺素诱导的环磷酸腺苷(cAMP)积累,IC50为0.7 nM,而对表达β2受体的细胞影响极小(IC50 > 20 nM)[2] |
| 体内研究 (In Vivo) |
大鼠单次静脉注射醋丁洛尔(10 mg/kg)后,血浆清除率为 61.9 mL/min/kg,分布容积为 9.6 L/kg,消除半衰期为 1.8 小时。大鼠单次静脉注射醋丁洛尔(50 mg/kg)后,血浆清除率为 46.5 mL/min/kg,分布容积为 9.5 L/kg,消除半衰期为 2.3 小时。在 Sprague-Dawley 大鼠中,测量 1 分钟和 10 分钟后,醋丁洛尔 (30 mg/kg) 的心输出量分别降低 65% 和 31%。与 Sprague-Dawley 大鼠的基线值相比,醋丁洛尔 (30 mg/kg) 在 1 分钟或 10 分钟测量后显着降低了大多数器官的局部血流量 (RBF)。
在正常血压大鼠中,口服盐酸醋丁洛尔(Acebutolol HCl)(10、30 mg/kg/天,连续7天)剂量依赖降低静息心率(15-25%)和心输出量(10-18%)。30 mg/kg/天时,肾血流量减少约12%,但对脑或骨骼肌血流量无显著影响[3] 在慢性心力衰竭临床前模型中,盐酸醋丁洛尔(Acebutolol HCl)(20 mg/kg/天,口服,连续4周)通过降低左心室舒张末期容积和增加射血分数约20%改善心功能;同时通过抑制β1-肾上腺素受体介导的心肌肥大,减轻心肌重构[2] |
| 酶活实验 |
β1/β2-肾上腺素受体放射性配体结合实验:从豚鼠心脏(富含β1受体)和肺(富含β2受体)组织制备膜匀浆,将匀浆与[3H]-二氢阿普洛尔(非选择性β受体配体)及不同浓度的盐酸醋丁洛尔(Acebutolol HCl)(0.01-100 nM)在25°C孵育90分钟。通过玻璃纤维滤膜快速过滤分离结合态和游离态配体,用冰浴缓冲液洗涤滤膜后,通过闪烁计数器测定放射性强度,基于竞争结合曲线计算各受体亚型的Ki值[2]
cAMP积累实验:将表达人β1或β2肾上腺素受体的中国仓鼠卵巢(CHO)细胞接种到96孔板,用盐酸醋丁洛尔(Acebutolol HCl)(0.1-100 nM)处理30分钟,再用异丙肾上腺素(1 μM)刺激15分钟。裂解细胞后,采用竞争性酶免疫测定法检测cAMP水平,计算cAMP抑制的IC50值[2] |
| 细胞实验 |
大鼠心输出量与区域血流量研究:成年雄性正常血压大鼠随机分为对照组和处理组,盐酸醋丁洛尔(Acebutolol HCl)悬浮于0.5%羧甲基纤维素中,以10或30 mg/kg/天剂量口服给药,连续7天。第8天,大鼠麻醉后,采用热稀释法测量心输出量;通过放射性微球注射和组织放射性计数评估区域血流量(肾、脑、骨骼肌)[3]
大鼠药代动力学研究:成年雄性大鼠禁食过夜,单次口服给予盐酸醋丁洛尔(Acebutolol HCl)(20 mg/kg)的蒸馏水溶液。给药后0.25、0.5、1、2、4、6、8、12和24小时通过尾静脉采集血样,离心分离血浆,采用手性检测的高效液相色谱(HPLC)测定醋丁洛尔对映体浓度[1] |
| 动物实验 |
溶于生理盐水;10 mg/kg;静脉注射
Sprague-Dawley 大鼠 大鼠心输出量和区域血流量研究:将成年雄性正常血压大鼠随机分为对照组和治疗组。将盐酸醋丁洛尔悬浮于 0.5% 羧甲基纤维素溶液中,以 10 或 30 mg/kg/天的剂量口服给药,连续 7 天。第 8 天,对大鼠进行麻醉,并使用热稀释法测量心输出量。通过放射性微球注射和组织放射性计数评估区域血流量(肾脏、大脑、骨骼肌)[3] 大鼠药代动力学研究:成年雄性大鼠禁食过夜后,单次口服 盐酸醋丁洛尔(20 mg/kg),该药物溶于蒸馏水中。分别于给药后 0.25、0.5、1、2、4、6、8、12 和 24 小时经尾静脉采集血样。通过离心分离血浆,并采用高效液相色谱-手性检测法 (HPLC-CHI) 测定醋丁洛尔对映体的浓度 [1] |
| 药代性质 (ADME/PK) |
吸收、分布和排泄
盐酸醋丁洛尔在体内组织和体液中的分布尚未完全明确。大鼠静脉注射后,醋丁洛尔广泛分布于多种组织,包括心脏、肝脏、肾脏、肺脏、肠道、胃和唾液腺,但仅有少量分布于脑脊液或睾丸。健康个体口服盐酸醋丁洛尔后,醋丁洛尔(以及少量二乙酰洛尔)分布于唾液中,少量分布于脑脊液中。单次口服300毫克盐酸醋丁洛尔后,约3-9%的剂量在24小时内分布于胆汁中,醋丁洛尔和二乙酰洛尔的分布量大致相当。醋丁洛尔的胆汁峰浓度约为血浆峰浓度的60-100倍。 醋丁洛尔和二乙酰洛尔易于通过胎盘,并可在胎儿体内蓄积。在接受醋丁洛尔治疗的孕妇中,脐静脉血浆中醋丁洛尔和二乙酰洛尔的平均浓度与母体静脉血浆中醋丁洛尔和二乙酰洛尔的浓度比值分别为0.8(范围:0.5-1)和0.6(范围:0.3-0.8)。 静脉给药后,醋丁洛尔迅速且广泛分布于血管外间隙,健康成人的表观分布容积约为1.6-3升/公斤(范围:1-3.8升/公斤)。在健康个体中,静脉给药后,中心室分布容积和稳态分布容积平均值分别为0.16-0.22升/公斤和约1.2升/公斤。老年患者的表观分布容积可能降低。 体外实验表明,当血浆中醋丁洛尔浓度为20-9,000 ng/ml时,醋丁洛尔和二乙酰洛尔与血浆蛋白的结合率分别约为11-35%和6-9%。醋丁洛尔与红细胞的结合率约为50%。 有关盐酸醋丁洛尔(共16种)的更多吸收、分布和排泄(完整)数据,请访问HSDB记录页面。 代谢/代谢物 醋丁洛尔在肝脏中迅速且广泛代谢。醋丁洛尔的丁酰胺基团发生广泛的水解,生成去丁基伯胺——乙酰洛尔,后者几乎完全通过N-乙酰化转化为二乙酰洛尔。乙酰丁洛尔代谢为二乙酰洛尔的程度似乎与患者的遗传乙酰化表型无关。二乙酰洛尔与醋丁洛尔效力相当,且具有相似的药理学特性。 生物半衰期 据报道,单次或多次口服盐酸醋丁洛尔后,肌酐清除率为 6-56 ml/min 的患者中,二乙酰洛尔的消除半衰期平均为 21.5 小时(范围:11-49 小时),肌酐清除率低于 5 ml/min 的患者中,二乙酰洛尔的消除半衰期平均为 32 小时(范围:17-54 小时)。 健康成人单次口服醋丁洛尔后,其初始分布相半衰期(t1/2 α)约为 3 小时,末端分布相半衰期(t1/2 β)平均为 11 小时(范围:6-12 小时)。单次口服该药物后,两种已鉴定的代谢物二乙酰洛尔和乙酰洛尔的平均半衰期分别为 7.5 小时(范围:7-11 小时)和 3 小时。与单次给药相比,多次给药后醋丁洛尔的半衰期往往会略有延长。健康个体多次口服盐酸醋丁洛尔(400 mg,每日两次,持续 56 天)后,醋丁洛尔的平均消除半衰期为 13 小时(范围:9-20 小时)。老年患者的醋丁洛尔和二乙酰洛尔的消除半衰期可能略有延长。 在妊娠期间服用该药物的妇女所生的新生儿中,出生后 24 小时内醋丁洛尔和二乙酰洛尔的血浆消除半衰期分别为 6-14 小时和 24-30 小时。第二天,二乙酰洛尔的半衰期缩短至 12-16 小时。新生儿尿液中药物和二乙酰洛尔的排泄量在出生后 24 小时内达到峰值。 口服吸收:盐酸醋丁洛尔在大鼠中的口服生物利用度约为 40%。两种对映体(R- 和 S-醋丁洛尔)的血浆浓度-时间曲线均显示多个峰值,第二个峰值出现在给药后 4-6 小时[1] 分布:在大鼠中的分布容积 (Vdss) 约为 1.2 L/kg。两种对映体在大多数组织中的分布相同,无明显的组织蓄积[1] 代谢:部分在肝脏代谢为活性代谢物(二乙酰洛尔)。在大鼠中,口服剂量的约30%在24小时内代谢为二乙酰丁洛尔[1][2] 排泄:R-醋丁洛尔在大鼠中的消除半衰期(t1/2)约为3.5小时,S-醋丁洛尔约为4.2小时。约50%的剂量经尿液排泄(20%为原药,30%为代谢物),40%经粪便排泄[1] 血浆蛋白结合率:盐酸醋丁洛尔在大鼠和人体中的血浆蛋白结合率约为25-30%[1][2] |
| 毒性/毒理 (Toxicokinetics/TK) |
药物相互作用
当醋丁洛尔与儿茶酚胺耗竭药物(例如利血平)同时服用时,两种药物的作用可能叠加。 当醋丁洛尔与利尿剂或其他降压药同时服用时,降压作用可能增强。这种作用通常可用于治疗,但当这些药物同时使用时,必须仔细调整剂量。尚未观察到醋丁洛尔与氢氯噻嗪或肼屈嗪之间存在显著的药代动力学相互作用。 醋丁洛尔会降低格列本脲在 II 型糖尿病患者中的降血糖作用,推测其机制是通过减少胰岛素分泌。非甾体类抗炎药可减弱β-肾上腺素能阻滞剂的降压作用。 在预先注射β2-肾上腺素能受体阻滞剂布托沙明和非特异性β受体阻滞剂普萘洛尔的大鼠中,异烟肼诱发的惊厥发作时间延迟。在这些动物中,惊厥反应呈剂量依赖性抑制。即使在诱发惊厥后,这些化合物仍然有效。β1受体阻滞剂醋丁洛尔仅在惊厥发作前注射时才能起到保护作用。在预先注射γ-氨基丁酸升高剂氨氧乙酸的动物中,醋丁洛尔和普萘洛尔的抗惊厥作用增强,而布托沙明的抗惊厥作用没有增强。研究结果表明,氨氧乙酸通过γ-氨基丁酸介导的抗惊厥作用似乎与β1受体阻滞剂的作用具有叠加效应,但与β2受体阻滞剂的作用无叠加效应。 与甲苯磺丁脲和华法林的药物相互作用研究表明,氨氧乙酸对这些化合物的治疗效果没有影响。同时服用盐酸醋丁洛尔/塞克曲尔(Sectral)不影响地高辛和氢氯噻嗪的血浆浓度。同时服用氢氯噻嗪、肼屈嗪、磺吡酮或口服避孕药不会显著改变塞克曲林的药代动力学。 非人类毒性值 大鼠(雄性)口服LD50:3.2 g/kg 大鼠(雌性)口服LD50:5.2 g/kg 大鼠(雄性)静脉注射LD50:115 mg/kg 大鼠(雌性)静脉注射LD50:120 mg/kg 在大鼠亚慢性毒性研究(28天)中,口服剂量高达100 mg/kg/天,未观察到明显的肝毒性、肾毒性或血液学异常[2] 高剂量(≥50 mg/kg/天,口服)可引起大鼠轻度心动过缓和低血压,但这些症状在停药后可逆转。药物戒断[3] |
| 参考文献 |
|
| 其他信息 |
盐酸醋丁洛尔是醋丁洛尔的盐酸盐,由等摩尔量的醋丁洛尔和氯化氢制备而成。它是一种抗心律失常药物、β-肾上腺素能拮抗剂、降压药和拟交感神经药。它含有醋丁洛尔(1+)离子。
盐酸醋丁洛尔是醋丁洛尔的盐酸盐形式,醋丁洛尔是一种合成的丁酰苯胺衍生物,具有降压和抗心律失常活性。醋丁洛尔是一种心脏选择性β-肾上腺素能拮抗剂,对支气管受体的影响很小,并具有内在的拟交感神经特性。醋丁洛尔对心律具有稳定作用和类似奎尼丁的作用,用于治疗室性心律失常。其他适应症包括高血压,可单独使用或与其他药物联合使用。 (NCI04) 一种心脏选择性β1肾上腺素能拮抗剂,对支气管受体的影响很小。该药具有稳定心律和类似奎尼丁的作用,以及较弱的拟交感神经作用。 另见:醋丁洛尔(含有活性成分)。 作用机制 醋丁洛尔是一种β选择性肾上腺素能阻滞剂,其药理作用与其他β肾上腺素能阻滞剂相似。低剂量时,醋丁洛尔通过竞争性阻断心脏β1肾上腺素能受体,选择性地抑制对肾上腺素能刺激的反应,而对支气管和血管平滑肌的β2肾上腺素能受体几乎没有影响。高剂量(例如,每日超过 80 mg)时,醋丁洛尔对 β1 肾上腺素能受体的选择性通常会降低,该药物会竞争性抑制 β1 和 β2 肾上腺素能受体。醋丁洛尔的 β1 选择性阻断活性在动物中似乎比在人体内更显著。动物和人体体内研究表明,按重量计,醋丁洛尔的相对 β1 肾上腺素能阻断活性约为普萘洛尔的 10-30%,这是通过抑制动物的反射性心动过速或抑制健康个体的运动或倾斜诱发或反射性心动过速来确定的。除了抑制生理或合成儿茶酚胺与 β 肾上腺素能受体的结合外,醋丁洛尔还表现出轻微的内在拟交感神经活性(部分 β 受体激动剂活性)。醋丁洛尔对心脏也具有膜稳定作用,类似于奎尼丁的作用,但仅在高血浆浓度下才会出现,通常在临床常用剂量下并不明显。 醋丁洛尔的药理作用源于其原药及其主要代谢物二乙酰洛尔。二乙酰洛尔与醋丁洛尔效力相当,并且在动物实验中,其β选择性肾上腺素能阻滞活性高于原药。二乙酰洛尔也具有较弱的内在拟交感神经活性,但无显著的膜稳定作用。由于在醋丁洛尔治疗期间,代谢物的血浆浓度始终高于原药,因此二乙酰洛尔可能对观察到的醋丁洛尔作用有显著贡献。 治疗用途 肾上腺素能β受体阻滞剂;抗心律失常药;抗高血压药;拟交感神经药 醋丁洛尔……适用于治疗经典型心绞痛,也称为“劳力性心绞痛”。(美国产品标签中未包含) 醋丁洛尔用于治疗二尖瓣脱垂综合征。(美国产品标签中未包含) 醋丁洛尔……用于治疗甲状腺毒症。(美国产品标签中未包含) 有关盐酸醋丁洛尔(共10种)的更多完整治疗用途数据,请访问HSDB记录页面。 药物警告 突然停用醋丁洛尔可能会加重冠状动脉疾病患者的心绞痛症状或诱发心肌梗死。因此,服用醋丁洛尔的患者(尤其是缺血性心脏病患者)应被告知,未经医生许可,切勿中断或停止治疗。停用醋丁洛尔后,应密切监测患者,并建议其暂时限制体力活动。若停用醋丁洛尔后出现心绞痛加重,应立即恢复抗心绞痛治疗,并采取适当的不稳定型心绞痛管理措施。由于冠状动脉疾病很常见且可能未被识别,因此即使是因心绞痛以外的疾病而服用醋丁洛尔的患者,也不宜突然停药。 由于β-肾上腺素能阻滞剂可能降低心输出量,并诱发或加重外周或肠系膜血管疾病患者的动脉供血不足症状,因此应谨慎用于这些患者,并密切观察动脉供血不足进展的迹象。 ……建议糖尿病患者(尤其是血糖不稳定的患者)谨慎使用醋丁洛尔,因为该药也可能掩盖低血糖的体征和症状(例如,心动过速、心悸、血压变化、震颤、焦虑感,但不包括出汗),并可能增强胰岛素引起的低血糖。 由于β-肾上腺素能阻滞剂可能抑制支气管扩张作用,因此建议谨慎用于糖尿病患者(尤其是血糖不稳定的患者),因为该药也可能掩盖低血糖的体征和症状(例如,心动过速、心悸、血压变化、震颤、焦虑感,但不包括出汗),并可能增强胰岛素引起的低血糖。由于内源性儿茶酚胺的作用,这些药物一般不应用于患有支气管痉挛性疾病的患者;然而,由于其相对选择性的β1肾上腺素能阻滞活性,对于对其他降压药无反应或无法耐受的支气管痉挛性疾病患者,应谨慎使用醋丁洛尔。 有关盐酸醋丁洛尔(共22条)的更多药物警告(完整)数据,请访问HSDB记录页面。 盐酸醋丁洛尔是一种心脏选择性β1肾上腺素受体拮抗剂,具有较弱的内在拟交感活性[2]。 其作用机制包括竞争性阻断心脏β1肾上腺素受体,降低心率、心输出量和心肌耗氧量,并抑制β1介导的心肌重塑[2][3]。 临床上适用于治疗高血压、室性心律失常和慢性心力衰竭[2]。 血浆浓度出现多个峰值的现象归因于进入肠肝循环或在胃肠道内吸收[1] 其较弱的内在拟交感神经活性可最大限度地减少静息心动过缓,使其适用于基线心动过缓程度较轻的患者[2] |
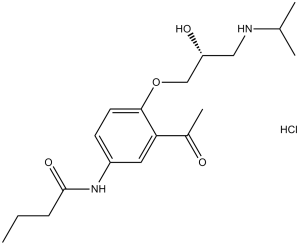
| 分子式 |
C18H29CLN2O4
|
|
|---|---|---|
| 分子量 |
372.8869
|
|
| 精确质量 |
372.181
|
|
| 元素分析 |
C, 57.98; H, 7.84; Cl, 9.51; N, 7.51; O, 17.16
|
|
| CAS号 |
34381-68-5
|
|
| 相关CAS号 |
Acebutolol; 37517-30-9; Acebutolol-d7
|
|
| PubChem CID |
441307
|
|
| 外观&性状 |
White to off-white solid powder
|
|
| 沸点 |
564.1ºC at 760 mmHg
|
|
| 熔点 |
141-1430C
|
|
| LogP |
3.631
|
|
| tPSA |
87.66
|
|
| 氢键供体(HBD)数目 |
4
|
|
| 氢键受体(HBA)数目 |
5
|
|
| 可旋转键数目(RBC) |
10
|
|
| 重原子数目 |
25
|
|
| 分子复杂度/Complexity |
401
|
|
| 定义原子立体中心数目 |
0
|
|
| SMILES |
0
|
|
| InChi Key |
KTUFKADDDORSSI-UHFFFAOYSA-N
|
|
| InChi Code |
InChI=1S/C18H28N2O4.ClH/c1-5-6-18(23)20-14-7-8-17(16(9-14)13(4)21)24-11-15(22)10-19-12(2)3;/h7-9,12,15,19,22H,5-6,10-11H2,1-4H3,(H,20,23);1H
|
|
| 化学名 |
N-[3-acetyl-4-[2-hydroxy-3-(propan-2-ylamino)propoxy]phenyl]butanamide;hydrochloride
|
|
| 别名 |
|
|
| HS Tariff Code |
2934.99.9001
|
|
| 存储方式 |
Powder -20°C 3 years 4°C 2 years In solvent -80°C 6 months -20°C 1 month 注意: 请将本产品存放在密封且受保护的环境中,避免吸湿/受潮。 |
|
| 运输条件 |
Room temperature (This product is stable at ambient temperature for a few days during ordinary shipping and time spent in Customs)
|
| 溶解度 (体外实验) |
|
|||
|---|---|---|---|---|
| 溶解度 (体内实验) |
配方 1 中的溶解度: ≥ 2.5 mg/mL (6.70 mM) (饱和度未知) in 10% DMSO + 40% PEG300 + 5% Tween80 + 45% Saline (这些助溶剂从左到右依次添加,逐一添加), 澄清溶液。
例如,若需制备1 mL的工作液,可将100 μL 25.0 mg/mL澄清DMSO储备液加入到400 μL PEG300中,混匀;然后向上述溶液中加入50 μL Tween-80,混匀;加入450 μL生理盐水定容至1 mL。 *生理盐水的制备:将 0.9 g 氯化钠溶解在 100 mL ddH₂O中,得到澄清溶液。 配方 2 中的溶解度: ≥ 2.5 mg/mL (6.70 mM) (饱和度未知) in 10% DMSO + 90% (20% SBE-β-CD in Saline) (这些助溶剂从左到右依次添加,逐一添加), 澄清溶液。 例如,若需制备1 mL的工作液,可将 100 μL 25.0 mg/mL澄清DMSO储备液加入900 μL 20% SBE-β-CD生理盐水溶液中,混匀。 *20% SBE-β-CD 生理盐水溶液的制备(4°C,1 周):将 2 g SBE-β-CD 溶解于 10 mL 生理盐水中,得到澄清溶液。 View More
配方 3 中的溶解度: ≥ 2.5 mg/mL (6.70 mM) (饱和度未知) in 10% DMSO + 90% Corn Oil (这些助溶剂从左到右依次添加,逐一添加), 澄清溶液。 配方 4 中的溶解度: Saline: 30 mg/mL 配方 5 中的溶解度: 120 mg/mL (321.81 mM) in PBS (这些助溶剂从左到右依次添加,逐一添加), 澄清溶液; 超声助溶. 1、请先配制澄清的储备液(如:用DMSO配置50 或 100 mg/mL母液(储备液)); 2、取适量母液,按从左到右的顺序依次添加助溶剂,澄清后再加入下一助溶剂。以 下列配方为例说明 (注意此配方只用于说明,并不一定代表此产品 的实际溶解配方): 10% DMSO → 40% PEG300 → 5% Tween-80 → 45% ddH2O (或 saline); 假设最终工作液的体积为 1 mL, 浓度为5 mg/mL: 取 100 μL 50 mg/mL 的澄清 DMSO 储备液加到 400 μL PEG300 中,混合均匀/澄清;向上述体系中加入50 μL Tween-80,混合均匀/澄清;然后继续加入450 μL ddH2O (或 saline)定容至 1 mL; 3、溶剂前显示的百分比是指该溶剂在最终溶液/工作液中的体积所占比例; 4、 如产品在配制过程中出现沉淀/析出,可通过加热(≤50℃)或超声的方式助溶; 5、为保证最佳实验结果,工作液请现配现用! 6、如不确定怎么将母液配置成体内动物实验的工作液,请查看说明书或联系我们; 7、 以上所有助溶剂都可在 Invivochem.cn网站购买。 |
| 制备储备液 | 1 mg | 5 mg | 10 mg | |
| 1 mM | 2.6818 mL | 13.4088 mL | 26.8176 mL | |
| 5 mM | 0.5364 mL | 2.6818 mL | 5.3635 mL | |
| 10 mM | 0.2682 mL | 1.3409 mL | 2.6818 mL |
1、根据实验需要选择合适的溶剂配制储备液 (母液):对于大多数产品,InvivoChem推荐用DMSO配置母液 (比如:5、10、20mM或者10、20、50 mg/mL浓度),个别水溶性高的产品可直接溶于水。产品在DMSO 、水或其他溶剂中的具体溶解度详见上”溶解度 (体外)”部分;
2、如果您找不到您想要的溶解度信息,或者很难将产品溶解在溶液中,请联系我们;
3、建议使用下列计算器进行相关计算(摩尔浓度计算器、稀释计算器、分子量计算器、重组计算器等);
4、母液配好之后,将其分装到常规用量,并储存在-20°C或-80°C,尽量减少反复冻融循环。
计算结果:
工作液浓度: mg/mL;
DMSO母液配制方法: mg 药物溶于 μL DMSO溶液(母液浓度 mg/mL)。如该浓度超过该批次药物DMSO溶解度,请首先与我们联系。
体内配方配制方法:取 μL DMSO母液,加入 μL PEG300,混匀澄清后加入μL Tween 80,混匀澄清后加入 μL ddH2O,混匀澄清。
(1) 请确保溶液澄清之后,再加入下一种溶剂 (助溶剂) 。可利用涡旋、超声或水浴加热等方法助溶;
(2) 一定要按顺序加入溶剂 (助溶剂) 。
| NCT Number | Recruitment | interventions | Conditions | Sponsor/Collaborators | Start Date | Phases |
| NCT01514019 | Completed | Drug: Acebutolol Drug: Placebo |
Healthy | In-Jin Jang, MD, PhD | January 2012 | Phase 4 |
| NCT01743885 | Terminated | Drug: Acebutolol Drug: Propanolol |
Hemangioma | University Hospital, Montpellier | November 2012 | Phase 3 |