| 规格 | 价格 | 库存 | 数量 |
|---|---|---|---|
| 100mg |
|
||
| 250mg |
|
||
| 500mg |
|
||
| 1g |
|
||
| 2g |
|
||
| 5g |
|
||
| Other Sizes |
|
| 靶点 |
5-HT
Fluoxetine HCl (LY-110140) is a selective serotonin reuptake inhibitor (SSRI) that primarily targets the serotonin transporter (SERT). It exhibits a Ki of 0.8 nM for recombinant human SERT (using [³H]-paroxetine as the radioligand) [1] - For rat brain SERT, Fluoxetine HCl shows an IC50 of 2.1 nM in [³H]-5-HT uptake inhibition assays (rat cortical synaptosomes) [5] - It has weak affinity for 5-HT2C receptors (Ki = 350 nM, human recombinant) and no significant binding to dopamine transporters (DAT) or norepinephrine transporters (NET) at concentrations up to 1 μM [1,5] |
|---|---|
| 体外研究 (In Vitro) |
氟西汀可阻断海马细胞不可避免的休克 (IS) 引起的细胞增殖下调。氟西汀增加成年大鼠海马齿状回新生细胞的数量。氟西汀还可以增加前边缘皮质中增殖细胞的数量。氟西汀加速未成熟神经元的成熟。氟西汀增强齿状回神经发生依赖性长时程增强 (LTP)。氟西汀(但不是西酞普兰、氟伏沙明、帕罗西汀和舍曲林)会增加前额皮质中去甲肾上腺素和多巴胺的细胞外水平。急性全身给药后,氟西汀会导致去甲肾上腺素和多巴胺细胞外浓度的强劲和持续增加。细胞测定:在表达克隆的 5HT2C 受体或 5HT 受体的爪蟾细胞中,微摩尔浓度的氟西汀(百忧解)抑制血清素(5-羟色胺;5HT)引起的膜电流。对于 1 μM 5-HT 引起的反应,氟西汀的 IC50 约为 20 μM。 Fluoxetine 还抑制 [3H]5HT 与 HeLa 细胞中表达的 5HT2C 受体的结合,以及 [3H]5HT 与大鼠皮质膜中 5HT 受体的结合,Ki 分别为约 65–97 nM 和约 56 μM。服用氟西汀可阻断因不可避免的休克(IS)导致的海马细胞增殖的下调,从而导致行为绝望的状态。氟西汀增加了成年大鼠海马齿状回新生细胞的数量。氟西汀还增加了前边缘皮质中增殖细胞的数量。氟西汀加速未成熟神经元的成熟。氟西汀增强齿状回神经发生依赖性长时程增强(LTP)。氟西汀,而不是其他选择性血清素摄取抑制剂,如西酞普兰、氟伏沙明、帕罗西汀和舍曲林,可以增加前额皮质的去甲肾上腺素和多巴胺细胞外水平。急性全身给药后,氟西汀使细胞外去甲肾上腺素和多巴胺浓度强劲且持续增加。
HEK293细胞SERT介导的5-羟色胺摄取抑制:转染人SERT的HEK293细胞经盐酸氟西汀(0.1–10 nM)处理30分钟,1 nM时[³H]-5-羟色胺摄取较溶媒对照组抑制78%,IC50为0.9 nM(液体闪烁计数)[1] - 原代皮质神经元BDNF上调:体外培养7天的大鼠原代皮质神经元经盐酸氟西汀(1–10 μM)处理48小时,BDNF蛋白水平呈剂量依赖性升高。5 μM时BDNF表达增加2.4倍(Western blot),BDNF mRNA水平增加1.8倍(qPCR)[3] - 抗谷氨酸诱导的神经毒性:HT22海马细胞经盐酸氟西汀(0.5–5 μM)预处理2小时后,暴露于谷氨酸(5 mM)的细胞死亡减少。2 μM时凋亡率从45%(溶媒)降至12%(Annexin V-FITC/PI染色),caspase-3活化水平降低60%(活化型caspase-3 Western blot)[6] - 不依赖5-羟色胺受体的神经发生调节:小鼠神经干细胞(NSCs)经盐酸氟西汀(0.1–1 μM)处理72小时,增殖能力增强。0.5 μM时BrdU⁺(增殖标志物)NSCs增加35%(免疫荧光),Nestin(NSC标志物)表达无变化[6] |
| 体内研究 (In Vivo) |
氟西汀治疗还可以逆转成年雄性斯普拉格-道利大鼠暴露于不可避免的电击的动物中观察到的逃避潜伏期的缺陷。氟西汀与奥氮平联合使细胞外多巴胺 ([DA](ex)) 和去甲肾上腺素 ([NE](ex)) 水平强劲、持续增加,分别高达基线的 361% 和 272%,显着高于基线要么单独用药。
大鼠强迫游泳实验(FST)的抗抑郁样作用:雄性SD大鼠(250–300 g)口服盐酸氟西汀(5、10、20 mg/kg/天)14天。10 mg/kg/天剂量使FST中不动时间从180秒降至104秒,减少42%,对游泳或攀爬时间无影响[4] - 小鼠社交挫败模型的社交回避缓解:经10天社交挫败的C57BL/6小鼠口服盐酸氟西汀(10 mg/kg/天)21天,社交互动比(与陌生鼠相处时间/空笼时间)从0.3(溶媒)升至0.8,血浆皮质酮水平降低38%(ELISA)[2] - 慢性应激大鼠海马体积恢复:暴露于21天慢性不可预测应激(CUS)的雄性Wistar大鼠口服盐酸氟西汀(15 mg/kg/天)28天。MRI显示,CUS大鼠降低12%的海马体积恢复至正常的98%,海马BDNF蛋白水平增加2.1倍(Western blot)[3] - 小鼠高架十字迷宫(EPM)的抗焦虑作用:雌性ICR小鼠(20–25 g)在EPM测试前1小时口服盐酸氟西汀(5 mg/kg),开放臂停留时间占比从18%升至24%,增加35%[5] |
| 酶活实验 |
重组人SERT结合实验:200 μL反应体系包含50 μg转染人SERT的HEK293膜蛋白、0.5 nM [³H]-帕罗西汀(放射性配体)及盐酸氟西汀(0.01–10 nM)。25°C孵育60分钟后,通过预浸泡0.3%聚乙烯亚胺的玻璃纤维滤膜过滤,滤膜用冷50 mM Tris-HCl(pH 7.4,含120 mM NaCl和5 mM KCl)洗涤3次,液体闪烁计数仪检测放射性。非特异性结合通过加入10 μM丙咪嗪确定,采用Cheng-Prusoff方程计算Ki[1]
- 大鼠脑突触体5-羟色胺摄取实验:50 μg蛋白的大鼠皮层突触体悬浮于含0.1 nM [³H]-5-羟色胺和盐酸氟西汀(0.1–10 nM)的Krebs-Ringer-HEPES缓冲液(pH 7.4)中,37°C孵育10分钟后,加入2 mL冰浴缓冲液终止反应,玻璃纤维滤膜过滤。滤膜洗涤2次后定量放射性,非特异性摄取通过加入10 μM西酞普兰确定,从剂量-反应曲线推导IC50[5] |
| 细胞实验 |
在表达克隆的 5HT2C 受体或 5HT 受体的爪蟾细胞中,微摩尔浓度的氟西汀 (Prozac) 抑制血清素(5-羟色胺;5HT)诱导的膜电流。对于 1 μM 5-HT 引起的反应,氟西汀的 IC50 约为 20 μM。此外,[3H]5HT 与大鼠皮质膜中 5HT 受体的结合以及 [3H]5HT 与 HeLa 细胞中表达的 5HT2C 受体的结合均被氟西汀抑制,Ki 值分别约为 65-97 nM 和 56 μM。氟西汀的使用可以防止不可避免的休克(IS)引起的海马细胞增殖下调,从而导致行为绝望的状态。在成年大鼠海马齿状回中,氟西汀增加了增殖细胞的数量。氟西汀也增加了前边缘皮层的增殖细胞计数。服用氟西汀时,中性粒细胞成熟得更快。氟西汀以神经发生依赖性方式增强齿状回的 LTP。在前额皮质中,氟西汀增加去甲肾上腺素和多巴胺细胞外水平,但不增加其他选择性血清素摄取抑制剂,如西酞普兰、氟伏沙明、帕罗西汀和舍曲林。急性全身给药后,氟西汀会显着且持久地增加多巴胺和去甲肾上腺素细胞外浓度。
HEK293-SERT细胞[³H]-5-羟色胺摄取实验:稳定表达人SERT的HEK293细胞以2×10⁵细胞/孔接种于24孔板,含10% FBS的DMEM培养24小时。加入盐酸氟西汀(0.1–10 nM)37°C孵育30分钟,更换为含0.1 nM [³H]-5-羟色胺的缓冲液继续孵育15分钟。冷缓冲液洗涤细胞3次,0.1 M NaOH裂解细胞,检测放射性,相对于溶媒对照组计算摄取抑制率[1] - 原代皮质神经元BDNF Western blot:从E18大鼠胚胎分离原代皮质神经元,含B27的神经基础培养基培养7天。加入盐酸氟西汀(1–10 μM)处理48小时,含蛋白酶抑制剂的RIPA缓冲液裂解细胞,30 μg蛋白经12% SDS-PAGE电泳后转移至PVDF膜,一抗孵育BDNF和β-肌动蛋白,HRP标记二抗结合后ECL显色,ImageJ定量条带灰度[3] - HT22细胞凋亡实验:HT22细胞以1×10⁶细胞/孔接种于6孔板,含10% FBS的DMEM培养。盐酸氟西汀(0.5–5 μM)预处理2小时后加入谷氨酸(5 mM),24小时后收集细胞,Annexin V-FITC和PI室温染色15分钟,流式细胞术分析,凋亡率以Annexin V阳性细胞百分比计算[6] - 神经干细胞增殖实验:从P0小鼠脑室下区(SVZ)分离神经干细胞(NSCs),在NSC培养基(DMEM/F12+EGF+bFGF)中培养。加入盐酸氟西汀(0.1–1 μM)处理72小时,最后24小时加入BrdU(10 μM)。4%多聚甲醛固定细胞,抗BrdU(FITC标记)和抗Nestin(Cy3标记)抗体染色,荧光显微镜计数BrdU⁺Nestin⁺细胞[6] |
| 动物实验 |
雄性Sprague-Dawley大鼠,体重250至300克,饲养于光照/黑暗周期为12小时(上午7:00开灯,下午7:00关灯)、湿度恒定且食物和水自由获取的笼舍中。长期药物治疗中,大鼠腹腔注射氟西汀(5 mg/kg/天)或生理盐水,同时在饮用水中添加奥氮平或赋形剂,持续21天(赋形剂对照组、氟西汀组、奥氮平组以及氟西汀联合奥氮平组)。奥氮平是联合治疗的首选药物,因为氟西汀会干扰奥氮平的代谢,使其血药浓度升高4-6倍。奥氮平溶于盐酸(HCl)中,用1 N氢氧化钠溶液将pH值调节至6,配制成浓度为3 mg/mL的储备液。对照组动物在饮用水中加入等体积的溶剂溶液。每周三次测量饮水量,并用药液补充饮水瓶。各治疗组的饮水量相同。亚慢性治疗采用相同的给药方案,但疗程延长至7天。
大鼠强迫游泳试验(FST):雄性Sprague-Dawley大鼠(8-10周龄,250-300 g)饲养于SPF级条件下(22±2°C,12小时光照/黑暗循环)。大鼠被随机分为4组(每组n=8): 1. 赋形剂组:灌胃0.5%羧甲基纤维素钠(CMC-Na,10 mL/kg/天); 2. 氟西汀5 mg/kg组:灌胃盐酸氟西汀(5 mg/kg/天,溶于0.5% CMC-Na); 3. 氟西汀10 mg/kg组:灌胃盐酸氟西汀(10 mg/kg/天,溶于0.5% CMC-Na); 4. 氟西汀20 mg/kg组:灌胃盐酸氟西汀(20 mg/kg/天,溶于0.5% CMC-Na)。 治疗持续14天。第15天,将大鼠放入圆柱形水箱(高50厘米,直径20厘米,水温25℃)中6分钟。记录最后4分钟的静止时间(漂浮且无主动运动)[4] - 小鼠社会挫败模型:雄性C57BL/6小鼠(6-8周龄,20-25克)接受为期10天的社会挫败训练(与一只具有攻击性的CD1小鼠进行5分钟的身体接触,随后进行24小时的感官接触)。然后将小鼠随机分为两组(每组n=10): 1. 溶剂组:灌胃0.5% CMC-Na溶液(10毫升/公斤/天); 2. 氟西汀组:灌胃盐酸氟西汀溶液(10毫克/公斤/天,溶于0.5% CMC-Na溶液)。 治疗持续21天。在第32天,测试了小鼠的社交互动:将小鼠放入一个三室实验箱中,记录其在有陌生CD1小鼠的房间(与空房间相比)中停留10分钟的时间[2] - 大鼠慢性不可预测应激(CUS)模型:雄性Wistar大鼠(8周龄,220-250克)接受为期21天的CUS处理(随机应激源:食物/水剥夺、笼子倾斜、冷水游泳)。然后将大鼠随机分为两组(每组n=6): 1. CUS+载体组:灌胃0.5% CMC-Na溶液(10毫升/公斤/天); 2. CUS+氟西汀组:灌胃盐酸氟西汀溶液(15毫克/公斤/天,溶于0.5% CMC-Na溶液)。 治疗持续28天。在第50天,用异氟烷麻醉大鼠进行MRI扫描(测量海马体积)。随后处死大鼠,解剖海马进行BDNF蛋白质印迹分析[3] |
| 药代性质 (ADME/PK) |
吸收、分布和排泄
盐酸氟西汀口服后似乎能很好地被胃肠道吸收。迄今为止,氟西汀在人体内的口服生物利用度尚未完全阐明,但至少60-80%的口服剂量似乎会被吸收。然而,目前尚不清楚有多少口服剂量以原形进入体循环。有限的动物实验数据表明,该药物口服后可能在肝脏和/或肺部发生首过代谢和清除。在这些动物(比格犬)中,约72%的口服剂量以原形进入体循环。食物似乎会略微降低氟西汀在人体内的吸收速率,但不会影响其吸收程度。 氟西汀及其代谢物在人体组织和体液中的分布尚未完全阐明。长期给动物服用氟西汀获得的有限药代动力学数据表明,该药物及其一些代谢物(包括去甲氟西汀)广泛分布于全身组织中,其中肺和肝脏的浓度最高。该药物可穿过人和动物的血脑屏障。据报道,在动物中,单次给药1小时后,大脑皮层、纹状体、海马、下丘脑、脑干和小脑中氟西汀与去甲氟西汀的比例相似。 为了确认胚胎/胎儿暴露于氟西汀和/或其代谢物的情况,研究人员采用解剖和全身放射自显影技术,测定了妊娠12天和18天的Wistar大鼠在单次口服12.5 mg/kg剂量的14C氟西汀后1、4、8和24小时的胎盘转运和胎儿分布情况。在妊娠第12天(器官形成期)和第18天(器官形成后期),给药后4-8小时,胎盘、胚胎/胎儿、羊水以及母体肾脏、脑和肺中的放射性碳浓度达到峰值,并在给药后24小时略有下降。在所有时间点,母体肺的放射性碳组织浓度最高。胎盘和母体脑、肾、肝的放射性水平中等,而胚胎/胎儿组织、羊水和母体血浆的放射性水平较低。妊娠第18天4、8和24小时胎儿的平均放射性碳浓度高于妊娠第12天胚胎的平均浓度。放射性分析表明,氟西汀和去甲氟西汀的总浓度占胚胎/胎儿组织中总放射性碳浓度的63-80%。结果表明,氟西汀在胚胎/胎儿和母体组织中的浓度在早期达到最高,并随时间推移而下降;而去甲氟西汀的组织浓度在24小时时达到最高。全身放射自显影技术显示,与氟西汀(14C)及其代谢物相关的放射性物质在给药后4小时内穿过胎盘,分布于18日龄胎儿体内。放射自显影图的视觉和定量分析表明,胎儿体内放射性碳浓度最高的部位是脑和胸腺。这些研究结果表明,氟西汀和去甲氟西汀能够穿过胎盘,并在器官发生期和器官发生后期分布于胚胎/胎儿体内,证实了先前大鼠致畸和生殖研究中未发现母体药物及其代谢物对胚胎/胎儿的影响。 消除:肾脏:80%经尿液排泄(11.6%为氟西汀,7.4%为氟西汀葡糖苷酸,6.8%为去甲氟西汀,8.2%为去甲氟西汀葡糖苷酸,>20%为马尿酸,46%为其他代谢物);胆汁:约15%经粪便排泄;透析中——由于蛋白结合率高且分布容积大,无法透析。 有关盐酸氟西汀(共6种)的更多吸收、分布和排泄(完整)数据,请访问HSDB记录页面。 代谢/代谢物 本研究旨在明确氟西汀在人肝微粒体中的N-去甲基化动力学行为,并鉴定参与该代谢途径的细胞色素P450 (CYP)同工酶。我们测定了来自6名基因分型CYP2C19广泛代谢者(EM)的人肝微粒体中去甲氟西汀(Ne)生成的动力学。我们进行了氟西汀N-去甲基酶活性与各种CYP酶活性之间的相关性研究。此外,我们还使用了各种细胞色素P-450同工酶的选择性抑制剂或化学探针。在所有肝微粒体中,去甲氟西汀的生成动力学均符合单酶米氏方程(平均Km=32 μmol/L ± 7 μmol/L)。在25 μmol/L和100 μmol/L浓度下,氟西汀的N-去甲基化与250 μmol/L浓度下甲苯磺丁脲的3-羟基化之间存在显著相关性(r1=0.821,P1=0.001;r2=0.668,P2=0.013),并且在100 μmol/L的高底物浓度下,氟西汀的N-去甲基化与S-美芬妥英4'-羟化酶活性之间也存在显著相关性(r=0.717,P=0.006)。高浓度S-美芬妥英(SMP)(CYP2C19底物)和磺胺苯唑(SUL)(CYP2C9选择性抑制剂)均能显著抑制去甲氟西汀的生成。与化学探针CYP3A4抑制剂(三乙酰基竹桃霉素,TAO)共孵育对该反应的抑制作用极小。当微粒体预先与SUL和TAO共孵育时,在高底物浓度(100 μmol/L)下,PM肝脏中氟西汀N-去甲基化的抑制率高于EM肝脏(73% vs 45%,P < 0.01)。在接近治疗浓度的底物浓度下,细胞色素P450 CYP2C9可能是催化人肝微粒体中氟西汀N-去甲基化的主要CYP同工酶,而多态性CYP2C19在高底物浓度下可能在该代谢途径中发挥更重要的作用。 氟西汀的确切代谢途径尚未完全阐明。该药物似乎在肝脏中广泛代谢为去甲氟西汀和其他几种代谢物。去甲氟西汀(去甲基氟西汀)是主要代谢物,由氟西汀的N-去甲基化形成,该过程可能受多基因控制。去甲氟西汀抑制5-羟色胺再摄取的效力和选择性似乎与母体药物相似。氟西汀和去甲氟西汀均在肝脏中与葡萄糖醛酸结合,有限的动物实验证据表明,母体药物及其主要代谢物均会发生O-脱烷基化反应生成对三氟甲基苯酚,后者随后似乎会代谢为马尿酸。 生物半衰期 据报道,多次给药后氟西汀的半衰期较单次给药后延长(约4-5天),提示长期给药期间药物蓄积呈非线性模式。 据报道,健康成人单次口服氟西汀后,氟西汀的消除半衰期平均约为2-3天(范围:1-9天),去甲氟西汀的消除半衰期平均约为7-9天(范围:3-15天)。 对于肝硬化患者,氟西汀的平均半衰期为6.6天,而健康患者的半衰期为2.2天。正常志愿者。 口服生物利用度:在雄性 Sprague-Dawley 大鼠中,口服盐酸氟西汀(10 mg/kg)的口服生物利用度为 72%,而静脉注射(5 mg/kg)的口服生物利用度为 72% [1] - 血浆药代动力学:静脉注射盐酸氟西汀(5 mg/kg)的大鼠,其 Cmax 为 1.8 μg/mL,Tmax 为 5 分钟,消除半衰期 (t1/2) 为 16 小时。口服给药(10 mg/kg)后,Cmax 为 0.9 μg/mL,Tmax 为 6 小时,t1/2 为 18 小时 [1] - 组织分布:小鼠口服盐酸氟西汀(10 mg/kg)2 小时后,脑/血浆浓度比为 0.9,肝脏和肾脏中的药物蓄积量最高(采用高效液相色谱法检测组织匀浆中的氟西汀)[2] - 血浆蛋白结合率:盐酸氟西汀在人血浆中的蛋白结合率为 94%(采用超滤法,血浆浓度范围:0.1–10 μg/mL)[1] |
| 毒性/毒理 (Toxicokinetics/TK) |
妊娠期和哺乳期影响
◉ 哺乳期用药概述 与大多数其他选择性5-羟色胺再摄取抑制剂(SSRI)相比,氟西汀在母乳中的平均药物浓度更高。其长效活性代谢物去甲氟西汀在大多数母乳喂养婴儿的血清中可在产后前2个月内检测到,之后在少数婴儿中也可检测到。一些母乳喂养的婴儿报告出现肠绞痛、烦躁和嗜睡等不良反应。一项研究发现婴儿体重增长减少,但其他研究未发现此现象。少数婴儿接受长达一年的随访,未发现对发育的不良影响。 如果母亲需要服用氟西汀,则不应停止母乳喂养。一项安全性评分系统认为哺乳期使用氟西汀是可行的,但其他评分系统不建议这样做。如果母亲在孕期服用氟西汀,或者其他抗抑郁药无效,大多数专家建议哺乳期不要更换药物。否则,应优先选择乳汁分泌量较低的药物,尤其是在哺乳新生儿或早产儿时。应监测母乳喂养婴儿的行为副作用,例如肠绞痛、躁动、易怒、喂养困难和体重增长不良。 孕期和产后服用选择性血清素再摄取抑制剂(SSRI)的母亲可能更难进行母乳喂养,但这可能反映了她们的疾病状态。这些母亲可能需要额外的母乳喂养支持。在孕晚期接触过SSRI的母乳喂养婴儿,其新生儿适应不良的风险低于配方奶喂养的婴儿。 ◉ 母乳喂养婴儿的影响 一名6天大的母乳喂养婴儿出现肠绞痛、睡眠减少、呕吐和水样便,这可能是由母亲服用氟西汀引起的。另有两例母乳喂养婴儿出现肠绞痛的报告,一名婴儿1.76个月大,另一名婴儿2个月大,可能与母乳中的氟西汀有关。其中年龄较大的婴儿还表现出多动症。 另一例3个月大的婴儿可能出现易激惹症状,由婴儿的父亲(一位儿科医生)观察发现。然而,婴儿的母亲和儿科医生对此意见不一致。 澳大利亚药物不良反应咨询委员会收到一份报告,称一名5个月大的婴儿出现高血糖和糖尿,可能与母乳中的氟西汀有关。 一名3天大的母乳喂养婴儿难以唤醒,停止了觅食行为,减少了哺乳次数,并出现呻吟和哼哼声。尽管婴儿在子宫内已接触过氟西汀,且出生后头两天略感嗜睡,但母亲在第三天开始分泌乳汁后,症状加重。这些影响很可能是由母乳中的氟西汀引起的。 一名3周大的母乳喂养婴儿出现疑似药物诱发的癫痫样活动和紫绀,其母亲在孕期和哺乳期服用氟西汀、卡马西平和丁螺环酮。 一项对4名婴儿的观察性研究发现,在母乳中接触氟西汀12至52周后,未发现明显的神经系统异常。 一项回顾性病例对照队列研究比较了孕期服用氟西汀并在产后至少哺乳2周的母亲所生婴儿与孕期服用氟西汀但未哺乳的母亲所生婴儿的体重。与对照组相比,产后通过母乳接触氟西汀的26名婴儿体重增长有所下降,但仍在正常范围内。 一项前瞻性研究纳入了51名服用氟西汀的哺乳期妇女和63名未服用氟西汀的哺乳期妇女,结果发现氟西汀对婴儿体重增长没有影响,但服用氟西汀的母亲所生婴儿出现未明确副作用的频率更高。该研究结果仅以摘要形式发表,因此缺乏一些细节。 在一项前瞻性研究中,40名在整个孕期服用氟西汀的妇女中,有21名进行了母乳喂养(未说明喂养范围和持续时间)。对15至71个月大的婴儿进行测试发现,母乳喂养的婴儿与非母乳喂养的婴儿在认知、语言或气质方面没有差异。 一项研究比较了31名在孕期服用选择性血清素再摄取抑制剂(SSRI)治疗重度抑郁症的母亲所生的婴儿与13名未服用SSRI的抑郁症母亲所生的婴儿,结果显示,两组婴儿在平均12.9个月的随访期内,心理发育和大部分运动发育均正常。其中3名接受治疗的母亲在哺乳期间平均每日服用氟西汀23.3毫克,持续3个月。与对照组相比,这些婴儿的精神运动发育略有延迟,但无法确定母乳喂养对发育异常的影响。 在11名母亲及其母乳喂养的婴儿接受氟西汀治疗4至12周后,研究人员测量了他们的血小板血清素水平。血小板和神经元都具有相同的血清素转运蛋白,因此,氟西汀对血小板血清素的影响可能预示着其对部分母乳喂养婴儿神经系统的潜在影响。母亲每日服用氟西汀的剂量为20至40毫克。治疗开始时,10名婴儿年龄小于6个月,4名婴儿年龄小于3个月;其中6名婴儿为纯母乳喂养。尽管氟西汀治疗使母亲血小板血清素水平从157微克/升降至23微克/升,但婴儿的平均血清素水平在母亲治疗前为217微克/升,治疗后为230微克/升。这些结果表明,婴儿摄入的氟西汀剂量不足以影响大多数母乳喂养婴儿血小板中的血清素转运。然而,有3名婴儿的血小板血清素水平分别下降了13%、24%和60%。最后这名婴儿是唯一一名血浆中氟西汀和去甲氟西汀水平均可测量的婴儿,但该婴儿未出现明显的不良反应。另一名婴儿在24周时运动发育迟缓,但智力发育正常;另有6名婴儿在24至56周龄接受测试,两项指标均在正常值1个标准差范围内。 29位母亲在产后4周内开始服用氟西汀(平均每日34.6毫克)治疗抑郁或焦虑,她们纯母乳喂养婴儿4个月,并在第5和第6个月至少母乳喂养50%。这些婴儿6个月时的体重增长符合国家生长标准,母亲们也未报告婴儿出现任何异常情况。 一项关于哺乳期母亲服用选择性血清素再摄取抑制剂(SSRI)类抗抑郁药副作用的研究发现,一位服用氟西汀的母亲所生的婴儿未出现需要就医的不良反应。未报告关于母亲氟西汀剂量、母乳喂养程度或婴儿年龄的具体信息。 11名婴儿在母亲服用氟西汀治疗抑郁症(n=5)或惊恐障碍(n=6)期间接受母乳喂养(未说明喂养程度和持续时间),这些婴儿在12个月大时体重增长正常,与母亲未服用精神药物的对照组婴儿无显著差异。这些婴儿在12个月大时神经发育也正常。 1名11周大的婴儿接受母乳喂养(未说明喂养程度),其母亲每日服用20毫克氟西汀,研究期间未观察到临床不良反应。 一项小型研究比较了在孕期单独服用或孕期和哺乳期均服用选择性5-羟色胺再摄取抑制剂(SSRI)的抑郁症母亲所生婴儿与未接触过SSRI的非抑郁症母亲所生婴儿的疼痛反应。与对照组婴儿相比,仅产前暴露于选择性血清素再摄取抑制剂(SSRI)或产前产后均通过母乳摄入SSRI的婴儿,其疼痛反应迟钝。30名婴儿中有7名暴露于氟西汀。由于没有抑郁症但未服用药物的母亲作为对照组,因此无法排除抑郁症导致的母亲行为的影响。作者强调,这些发现并不意味着在孕期应避免抑郁症药物治疗,或在SSRI治疗期间应避免母乳喂养。 一名婴儿的母亲每日服用氟西汀40毫克、羟考酮20毫克(每日3次)和喹硫平400毫克。该婴儿每日母乳喂养6至7次,并因阿片类药物戒断症状每日口服吗啡120微克(每日3次)。3个月大时检查发现,该婴儿的体重处于同龄婴儿的第25百分位,而出生时体重处于第50百分位。作者将体重减轻归因于阿片类药物戒断反应。该婴儿的丹佛发育评分与其实际年龄相符。 一项非对照在线调查收集了930位服用抗抑郁药期间哺乳的母亲的数据。约10%的婴儿报告出现停药症状(例如,易怒、体温过低、无法控制的哭闹、饮食和睡眠障碍)。仅在哺乳期服用抗抑郁药的母亲比在孕期和哺乳期均服用该药的母亲更不容易注意到婴儿出现停药症状。 一项针对247名在妊娠晚期(孕晚期)子宫内暴露于抗抑郁药的婴儿的队列研究评估了新生儿适应不良(PNA)情况。在这247名婴儿中,154名患有PNA。完全配方奶喂养的婴儿发生PNA的风险约为完全或部分母乳喂养婴儿的3倍。 15名婴儿在子宫内暴露于氟西汀。 一名晚期早产儿的母亲在整个孕期和纯母乳喂养期间每日服用60毫克氟西汀。婴儿出生7天后,发现其出现抽搐、肌张力增高、反射亢进、呼吸急促和代偿性代谢性酸中毒。婴儿的芬尼根评分在7至10分之间。出生第8天,婴儿血清氟西汀浓度为120微克/升,与成人治疗浓度相似。停止母乳喂养,配方奶喂养5天后,婴儿的芬尼根评分降至3至6分。配方奶喂养10天后,大部分症状消退。3个月大时,婴儿生长发育正常。婴儿的症状被认为是高浓度氟西汀引起的5-羟色胺综合征,而非戒断反应。该反应可能由氟西汀引起,而母乳喂养可能导致产后氟西汀血药浓度维持在较高水平。 一位患有嗜睡症的女性在整个孕期和产后,每晚10点和凌晨2点服用4克羟丁酸钠,同时每日服用20毫克氟西汀和5毫克西替利嗪。除晚上10点服用羟丁酸钠后4小时和凌晨2点服用羟丁酸钠后4小时外,她一直坚持母乳喂养。每次服用羟丁酸钠前,她都会挤出母乳或直接哺乳。婴儿在添加辅食前6个月内完全母乳喂养或仅喂母乳。婴儿分别在2、4和6个月大时接受了年龄与发育阶段问卷(Ages and Stages Questionnaires)评估,结果均在正常范围内,婴儿的生长发育情况以及儿科医生对婴儿生长发育的临床印象也均在正常范围内。 两名妇女在妊娠晚期和哺乳期每日服用20毫克氟西汀。产后24小时内进行了包括神经系统评估和脑部超声在内的儿科评估。在婴儿6个月或更大年龄时进行了进一步随访。婴儿的临床状况与同一儿科未接触过氟西汀的婴儿相当。 一名妇女在妊娠期和产后每日服用40毫克氟西汀治疗抑郁症。她对婴儿进行了母乳喂养(未说明喂养程度)。分娩时采集的脐静脉血气分析显示pH值为7.38。产后45分钟,婴儿出现呼吸窘迫综合征,伴有混合性呼吸性和代谢性酸中毒,出现紫绀和肌张力减退,需收入新生儿监护病房。入院时血糖为3.4 mmol/L。婴儿最初出现异常运动、震颤和伸展姿势,但数小时内缓解,随后出现烦躁和睡眠质量差。母亲停止母乳喂养后,婴儿症状有所改善,但其血液中氟西汀和去甲氟西汀水平较低。婴儿于出生后16天出院。作者认为婴儿的症状是由氟西汀引起的5-羟色胺综合征所致。 ◉ 对泌乳和母乳的影响 氟西汀可导致非妊娠、非哺乳期患者催乳素水平升高和溢乳。也有报道称,氟西汀可引起正常催乳素血症性溢乳。在一项针对法国药物警戒中心报告的高泌乳素血症及其症状(例如男性乳房发育症)病例的研究中,发现氟西汀引起高泌乳素血症的风险比其他药物高3.6倍。初步的动物和体外研究发现,氟西汀可能具有一定的雌激素活性。对于已建立泌乳的母亲而言,泌乳素水平可能不会影响其哺乳能力。 在一项小型前瞻性研究中,研究人员比较了8名服用5-羟色胺再摄取抑制剂(SRI;其中3名服用氟西汀,其余1名分别服用西酞普兰、度洛西汀、艾司西酞普兰、帕罗西汀或舍曲林)的初产妇与423名未服用SRI的母亲。服用选择性血清素再摄取抑制剂(SSRI)的母亲,其泌乳激活(泌乳II期)的启动时间平均比对照组延迟16.7小时(SSRI治疗组产后85.8小时,未治疗组产后69.1小时),这使得延迟喂养行为的风险比未治疗组增加了一倍。然而,泌乳II期的延迟可能不具有临床意义,因为两组在产后第4天后出现喂养困难的母亲比例方面没有统计学上的显著差异。一项病例对照研究比较了在整个孕期和分娩时服用SSRI类抗抑郁药的母亲(n = 167)、仅在孕期服用SSRI类抗抑郁药的母亲(n = 117)与未服用抗抑郁药的对照组母亲(n = 182)在产后2周的以母乳喂养为主的比例。在服用过选择性血清素再摄取抑制剂(SSRI)的两组受试者中,33人服用西酞普兰,18人服用艾司西酞普兰,63人服用氟西汀,2人服用氟伏沙明,78人服用帕罗西汀,87人服用舍曲林。服用SSRI的女性中,产后2周的母乳喂养率比未服用抗抑郁药的母亲低27%至33%,但SSRI暴露组之间的母乳喂养率无统计学差异。一项观察性研究调查了2859名在孕前两年服用过抗抑郁药的女性的结局。与孕期未服用抗抑郁药的女性相比,在孕期三个阶段均服用抗抑郁药的母亲出院时母乳喂养的可能性降低了37%。仅在孕晚期服用抗抑郁药的母亲出院时母乳喂养的可能性降低了75%。仅在妊娠早期和中期服用抗抑郁药的母亲,出院时母乳喂养的可能性并未降低。但研究并未具体说明母亲们使用的抗抑郁药种类。 一项回顾性队列研究分析了2001年至2008年间医院的电子病历,比较了妊娠晚期服用抗抑郁药的女性(n = 575;其中服用氟西汀的女性n = 21)、患有精神疾病但未服用抗抑郁药的女性(n = 1552)以及未被诊断患有精神疾病的母亲(n = 30,535)。接受抗抑郁药治疗的女性出院时母乳喂养的可能性比未被诊断出精神疾病的女性低37%,但与未被治疗但被诊断出精神疾病的母亲相比,母乳喂养的可能性并无差异。 一项针对1999年至2008年间80,882对挪威母婴的研究显示,392名女性报告产后开始服用抗抑郁药,201名女性报告从怀孕期间就开始服用抗抑郁药。与未接触抗抑郁药的对照组相比,孕晚期服用抗抑郁药与母乳喂养启动的可能性降低7%相关,但对母乳喂养的持续时间或纯母乳喂养率没有影响。与未接触抗抑郁药的对照组相比,新用或重新开始使用抗抑郁药与6个月时主要母乳喂养的可能性降低63%,任何母乳喂养的可能性降低51%,以及突然停止母乳喂养的风险增加2.6倍相关。未提及具体的抗抑郁药。 # 毒性/毒代动力学 - 急性体内毒性:盐酸氟西汀在雄性ICR小鼠(腹腔注射)中的LD50为240 mg/kg。小鼠接受剂量 > 180 mg/kg 的给药后出现抽搐和呼吸抑制症状,并在 24 小时内死亡 [5] - 亚急性毒性:大鼠口服 盐酸氟西汀(10、20、40 mg/kg/天)28 天,体重(变化 <5%)或血清 ALT/AST/BUN/肌酐水平无显著变化。肝脏、肾脏和脑组织的病理学检查未发现组织损伤 [1] - 药物相互作用:大鼠同时口服 盐酸氟西汀(10 mg/kg/天)和地西泮(2 mg/kg/天)14 天,导致地西泮血浆浓度增加 25%,但镇静作用未增强(转棒试验)[2] |
| 参考文献 | |
| 其他信息 |
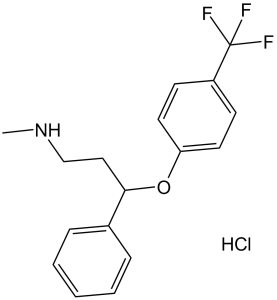
N-甲基-3-苯基-3-[4-(三氟甲基)苯氧基]-1-丙胺盐酸盐 (1:1) 是 N-甲基-3-苯基-3-[4-(三氟甲基)苯氧基]丙-1-胺的盐酸盐。
氟西汀盐酸盐是氟西汀的盐酸盐形式,氟西汀是苯海拉明衍生物,是一种选择性5-羟色胺再摄取抑制剂,具有抗抑郁、抗焦虑、抗强迫和抗贪食症活性,并具有潜在的免疫调节活性。给药后,氟西汀与突触前5-羟色胺 (5-HT) 受体结合,导致受体复合物的负变构调节,从而阻断突触前受体对5-羟色胺的再利用。氟西汀通过抑制血清素再摄取,使血清素在突触间隙积累,从而增强血清素能功能,导致5-HT受体长期脱敏和下调,阻断5-HT介导的信号传导,进而产生抗抑郁、抗焦虑、抗强迫和抗贪食作用。此外,氟西汀可能抑制促炎细胞因子(包括白细胞介素-6 (IL-6))的表达,从而预防IL-6介导的炎症和细胞因子风暴。 它是首个高特异性血清素再摄取抑制剂。它被用作抗抑郁药,且通常比传统抗抑郁药的副作用更易被接受。 另见:氟西汀(含活性成分);盐酸氟西汀;奥氮平(成分)。 作用机制 氟西汀的抗抑郁作用机制尚不明确,但已证实该药物能选择性抑制突触前神经元膜上5-羟色胺(5-HT)的再摄取。氟西汀诱导的5-羟色胺再摄取抑制导致中枢神经系统突触间隙5-羟色胺浓度升高,进而引起与5-羟色胺能神经传递增强相关的多种功能改变。 单胺氧化酶B已被确定为将1-甲基-4-苯基-1,2,3,6-四氢吡啶转化为其有毒代谢物1-甲基-4-苯基吡啶离子的酶。由于该酶主要定位于星形胶质细胞和血清素能神经元,因此1-甲基-4-苯基吡啶离子似乎是在多巴胺能神经元之外产生的。为了验证这一可能性,我们在给予1-甲基-4-苯基-1,2,3,6-四氢吡啶之前,先全身性地给予氟西汀。与氟西汀已被证实能够抑制血清素能神经元对1-甲基-4-苯基吡啶的摄取以及星形胶质细胞对血清素的摄取相一致,氟西汀预处理显著减弱了1-甲基-4-苯基-1,2,3,6-四氢吡啶引起的纹状体多巴胺和血清素浓度降低。这些结果支持1-甲基-4-苯基吡啶离子在多巴胺能系统之外的生成。 氟西汀是一种强效且选择性的神经元血清素摄取载体抑制剂,也是一种临床有效的抗抑郁药。尽管氟西汀在临床上通常以外消旋体的形式使用,但其与血清素摄取载体的相互作用似乎存在微弱但可证实的立体选择性。本研究旨在确定氟西汀对映异构体的绝对构型,并检验氟西汀在行为学测试中的作用是否具有对映体特异性。(S)-氟西汀由(S)-(-)-3-氯-1-苯基丙醇依次与碘化钠、甲胺、氢化钠和4-氟苯三氟化物反应合成。 (S)-氟西汀在甲醇中为右旋体(旋光度+1.60),在水中为左旋体(旋光度-10.85)。将氟西汀对映体与(R)-1-(1-萘基)乙基异氰酸酯衍生化,所得脲类化合物通过核磁共振氢谱(1H NMR)或高效液相色谱(HPLC)测定,以确定氟西汀样品的光学纯度。两种对映体均能拮抗小鼠扭体反应;皮下注射(R)-和(S)-氟西汀后,其ED50值分别为15.3和25.7 mg/kg。此外,两种对映体均能增强亚阈值镇痛剂量(0.25 mg/kg)吗啡的镇痛作用,其ED50值分别为3.6和5.7 mg/kg。腹腔注射给小鼠后,两种立体异构体均能拮抗对氯苯丙胺诱导的全脑5-羟色胺浓度降低。(S)-和(R)-氟西汀的ED50值分别为1.2和2.1 mg/kg。腹腔注射给大鼠后,两种对映异构体均能降低适口性诱导的摄食量;(R)-和(S)-氟西汀均能降低糖精诱导的饮水量,其ED50值分别为6.1和4.9 mg/kg。因此,迄今为止的所有生物化学和药理学研究表明,氟西汀对映体的优效比接近于1。 作用机制:盐酸氟西汀 (LY-110140)通过选择性抑制SERT发挥抗抑郁作用,SERT可阻断突触前神经元对5-羟色胺的再摄取,从而增加脑内细胞外5-羟色胺水平。它还能调节海马中的神经营养因子(例如,BDNF)和神经发生,从而产生长期治疗效果[1,3,6]。 - 治疗潜力:盐酸氟西汀已获临床批准用于治疗重度抑郁症 (MDD)、强迫症 (OCD)、惊恐障碍和社交焦虑症。临床前模型(例如强迫游泳试验、社会挫败模型)证实了其抗抑郁和抗焦虑疗效[2,4] - 化学性质:盐酸氟西汀 (LY-110140)可溶于水 (10 mg/mL) 和二甲基亚砜 (DMSO) (50 mg/mL)。在室温下,其在 pH 4.0–8.0 的水溶液中可稳定保存 7 天[1] - 安全性提示:文献[2]指出,盐酸氟西汀可能会增加经 CYP2D6 代谢的药物(例如地西泮)的血浆浓度,因此在临床实践中需要调整剂量。[2] |
| 分子式 |
C17H19CLF3NO
|
|
|---|---|---|
| 分子量 |
345.79
|
|
| 精确质量 |
345.11
|
|
| 元素分析 |
C, 59.05; H, 5.54; Cl, 10.25; F, 16.48; N, 4.05; O, 4.63
|
|
| CAS号 |
56296-78-7
|
|
| 相关CAS号 |
Fluoxetine; 54910-89-3; (S)-Fluoxetine hydrochloride; 114247-06-2; (R)-Fluoxetine hydrochloride; 114247-09-5
|
|
| PubChem CID |
62857
|
|
| 外观&性状 |
White to off-white solid powder
|
|
| 沸点 |
395.1ºC at 760mmHg
|
|
| 熔点 |
158-159°C
|
|
| 闪点 |
192.8ºC
|
|
| LogP |
5.627
|
|
| tPSA |
21.26
|
|
| 氢键供体(HBD)数目 |
2
|
|
| 氢键受体(HBA)数目 |
5
|
|
| 可旋转键数目(RBC) |
6
|
|
| 重原子数目 |
23
|
|
| 分子复杂度/Complexity |
308
|
|
| 定义原子立体中心数目 |
0
|
|
| SMILES |
Cl[H].FC(C1C([H])=C([H])C(=C([H])C=1[H])OC([H])(C1C([H])=C([H])C([H])=C([H])C=1[H])C([H])([H])C([H])([H])N([H])C([H])([H])[H])(F)F
|
|
| InChi Key |
GIYXAJPCNFJEHY-UHFFFAOYSA-N
|
|
| InChi Code |
InChI=1S/C17H18F3NO.ClH/c1-21-12-11-16(13-5-3-2-4-6-13)22-15-9-7-14(8-10-15)17(18,19)20;/h2-10,16,21H,11-12H2,1H3;1H
|
|
| 化学名 |
N-methyl-3-phenyl-3-[4-(trifluoromethyl)phenoxy]propan-1-amine;hydrochloride
|
|
| 别名 |
|
|
| HS Tariff Code |
2922.39.4500
|
|
| 存储方式 |
Powder -20°C 3 years 4°C 2 years In solvent -80°C 6 months -20°C 1 month 注意: 请将本产品存放在密封且受保护的环境中(例如氮气保护),避免吸湿/受潮和光照。 |
|
| 运输条件 |
Room temperature (This product is stable at ambient temperature for a few days during ordinary shipping and time spent in Customs)
|
| 溶解度 (体外实验) |
|
|||
|---|---|---|---|---|
| 溶解度 (体内实验) |
配方 1 中的溶解度: ≥ 2.5 mg/mL (7.23 mM) (饱和度未知) in 10% DMSO + 40% PEG300 + 5% Tween80 + 45% Saline (这些助溶剂从左到右依次添加,逐一添加), 澄清溶液。
例如,若需制备1 mL的工作液,可将100 μL 25.0 mg/mL澄清DMSO储备液加入到400 μL PEG300中,混匀;然后向上述溶液中加入50 μL Tween-80,混匀;加入450 μL生理盐水定容至1 mL。 *生理盐水的制备:将 0.9 g 氯化钠溶解在 100 mL ddH₂O中,得到澄清溶液。 配方 2 中的溶解度: ≥ 2.5 mg/mL (7.23 mM) (饱和度未知) in 10% DMSO + 90% (20% SBE-β-CD in Saline) (这些助溶剂从左到右依次添加,逐一添加), 澄清溶液。 例如,若需制备1 mL的工作液,可将 100 μL 25.0 mg/mL澄清DMSO储备液加入900 μL 20% SBE-β-CD生理盐水溶液中,混匀。 *20% SBE-β-CD 生理盐水溶液的制备(4°C,1 周):将 2 g SBE-β-CD 溶解于 10 mL 生理盐水中,得到澄清溶液。 View More
配方 3 中的溶解度: ≥ 2.5 mg/mL (7.23 mM) (饱和度未知) in 10% DMSO + 90% Corn Oil (这些助溶剂从左到右依次添加,逐一添加), 澄清溶液。 配方 4 中的溶解度: 13 mg/mL (37.60 mM) in PBS (这些助溶剂从左到右依次添加,逐一添加), 澄清溶液; 超声助溶. 1、请先配制澄清的储备液(如:用DMSO配置50 或 100 mg/mL母液(储备液)); 2、取适量母液,按从左到右的顺序依次添加助溶剂,澄清后再加入下一助溶剂。以 下列配方为例说明 (注意此配方只用于说明,并不一定代表此产品 的实际溶解配方): 10% DMSO → 40% PEG300 → 5% Tween-80 → 45% ddH2O (或 saline); 假设最终工作液的体积为 1 mL, 浓度为5 mg/mL: 取 100 μL 50 mg/mL 的澄清 DMSO 储备液加到 400 μL PEG300 中,混合均匀/澄清;向上述体系中加入50 μL Tween-80,混合均匀/澄清;然后继续加入450 μL ddH2O (或 saline)定容至 1 mL; 3、溶剂前显示的百分比是指该溶剂在最终溶液/工作液中的体积所占比例; 4、 如产品在配制过程中出现沉淀/析出,可通过加热(≤50℃)或超声的方式助溶; 5、为保证最佳实验结果,工作液请现配现用! 6、如不确定怎么将母液配置成体内动物实验的工作液,请查看说明书或联系我们; 7、 以上所有助溶剂都可在 Invivochem.cn网站购买。 |
| 制备储备液 | 1 mg | 5 mg | 10 mg | |
| 1 mM | 2.8919 mL | 14.4596 mL | 28.9193 mL | |
| 5 mM | 0.5784 mL | 2.8919 mL | 5.7839 mL | |
| 10 mM | 0.2892 mL | 1.4460 mL | 2.8919 mL |
1、根据实验需要选择合适的溶剂配制储备液 (母液):对于大多数产品,InvivoChem推荐用DMSO配置母液 (比如:5、10、20mM或者10、20、50 mg/mL浓度),个别水溶性高的产品可直接溶于水。产品在DMSO 、水或其他溶剂中的具体溶解度详见上”溶解度 (体外)”部分;
2、如果您找不到您想要的溶解度信息,或者很难将产品溶解在溶液中,请联系我们;
3、建议使用下列计算器进行相关计算(摩尔浓度计算器、稀释计算器、分子量计算器、重组计算器等);
4、母液配好之后,将其分装到常规用量,并储存在-20°C或-80°C,尽量减少反复冻融循环。
计算结果:
工作液浓度: mg/mL;
DMSO母液配制方法: mg 药物溶于 μL DMSO溶液(母液浓度 mg/mL)。如该浓度超过该批次药物DMSO溶解度,请首先与我们联系。
体内配方配制方法:取 μL DMSO母液,加入 μL PEG300,混匀澄清后加入μL Tween 80,混匀澄清后加入 μL ddH2O,混匀澄清。
(1) 请确保溶液澄清之后,再加入下一种溶剂 (助溶剂) 。可利用涡旋、超声或水浴加热等方法助溶;
(2) 一定要按顺序加入溶剂 (助溶剂) 。
| NCT Number | Recruitment | interventions | Conditions | Sponsor/Collaborators | Start Date | Phases |
| NCT03826875 | Recruiting | Drug: Fluoxetine Drug: Placebo |
Stroke Hemorrhagic Depression |
University of Washington | March 1, 2019 | Phase 2 |
| NCT05634707 | Recruiting | Drug: Fluoxetine Drug: Temozolomide |
Primary Brain Tumor Brain Tumor, Recurrent |
Duke University | August 5, 2023 | Early Phase 1 |
| NCT03228732 | Recruiting | Drug: Fluoxetine Drug: Fluoxetine and DHEA |
Type 1 Diabetes Mellitus | University of Maryland, Baltimore |
December 19, 2017 | Early Phase 1 |
| NCT05976347 | Not yet recruiting | Drug: Fluoxetine 20 MG Drug: Duloxetine 30 MG/td> | Depression | Wake Forest University Health Sciences |
February 2024 | Phase 4 |
| NCT06225011 | Not yet recruiting | Drug: Fluoxetine | Colorectal Adenocarcinoma | Jonsson Comprehensive Cancer Center |
June 1, 2024 | Phase 1 |
|
|
|
|
|
|
|