| 规格 | 价格 | 库存 | 数量 |
|---|---|---|---|
| 10 mM * 1 mL in DMSO |
|
||
| 1mg |
|
||
| 5mg |
|
||
| 10mg |
|
||
| 25mg |
|
||
| 50mg |
|
||
| 100mg |
|
||
| 250mg |
|
||
| 1g |
|
||
| Other Sizes |
|
| 靶点 |
NLRP3
NOD-like receptor family pyrin domain-containing 3 (NLRP3) inflammasome (IC₅₀ = 7.5 nM for inhibiting NLRP3-mediated IL-1β release in LPS-primed BMDMs; IC₅₀ = 10.1 nM for inhibiting NLRP3 ATPase activity); no significant activity against NLRC4 (IC₅₀ > 10 μM) or AIM2 (IC₅₀ > 10 μM) inflammasomes [1] |
|---|---|
| 体外研究 (In Vitro) |
在纳摩尔剂量下,MCC950 可防止传统和非规范的 NLRP3 激活。 MCC950 不会特异性抑制 AIM2、NLRC4 和 NLRP1 的激活,而 NLRP3 则会被抑制。使用小鼠骨髓源性巨噬细胞 (BMDM) 和人单核细胞源性巨噬细胞 (HMDM),研究了 MCC950 对 NLRP3 炎性体激活的影响。 MCC950 在 BMDM 中表现出约 7.5 nM 的抑制能力,在 HMDM 中表现出约 8.1 nM 的抑制能力。此外,MCC950 以剂量依赖性方式减少 IL-1β 分泌,但不减少 TNF-α 分泌。 MCC950 首先刺激非经典途径,然后选择性抑制 caspase-11 介导的 NLRP3 激活和 IL-1β 释放。即使剂量为 10 µM,MCC950 也无法抑制鼠伤寒沙门氏菌诱导的 NLRC4 刺激的 IL-1β 和 TNF-α 产生。 MCC950 对鼠伤寒沙门氏菌响应的 IL-1β 或 caspase-1 激活过程没有影响。 MCC950 处理不会对细胞裂解物中的 pro-caspase-1 和 pro-IL-1β 产生显着影响 [1]。
在LPS预处理的小鼠骨髓来源巨噬细胞(BMDMs)中:MCC950以剂量依赖性方式抑制多种刺激物(ATP、尼日利亚菌素、尿酸单钠结晶、明矾)诱导的NLRP3炎症小体激活,IL-1β释放的IC₅₀ = 7.5 nM,IL-18释放的IC₅₀ = 8.2 nM。蛋白质印迹分析显示caspase-1(p10亚基)和gasdermin D(GSDMD)的切割减少,证实炎症小体依赖性焦亡被抑制[1] - 在人外周血单个核细胞(PBMCs)和THP-1来源巨噬细胞中:MCC950(1–100 nM)抑制尼日利亚菌素或尿酸结晶诱导的NLRP3介导IL-1β释放,PBMCs中IC₅₀ = 9.3 nM,THP-1细胞中IC₅₀ = 8.7 nM,且不影响TNF-α或IL-6的产生(LPS诱导的TLR4信号通路)[1] - NLRP3 ATP酶活性抑制:MCC950在体外直接抑制重组NLRP3 NACHT结构域的ATP酶活性,IC₅₀ = 10.1 nM,不影响NLRC4或NAIP5的ATP酶活性[1] - 选择性:浓度高达10 μM时,MCC950不抑制NLRC4(鞭毛蛋白诱导)或AIM2(poly(dA:dT)诱导)炎症小体激活,也不影响TLR2/4/9或RIG-I样受体信号通路[1] - ASC斑点形成抑制:免疫荧光染色显示,MCC950(10 nM)使LPS预处理、ATP刺激的BMDMs中ASC斑点(炎症小体组装标志物)数量较溶媒对照组减少89%[1] |
| 体内研究 (In Vivo) |
MCC950 可减轻实验性自身免疫性脑脊髓炎 (EAE)(一种多发性硬化症疾病模型)的严重程度,并减少白介素-1p (IL-1β) 的产生。 MCC950 预处理可降低 IL-1β 和 IL-6 的血清浓度,但不会显着降低 TNF-α 水平。 MCC950 治疗可减轻小鼠 EAE 的严重程度并推迟其发展。将 MCC950 处理的动物与 PBS 处理的小鼠进行比较时,第 22 天处死小鼠的脑单核细胞的细胞内细胞因子标记和 FACS 分析显示,产生 IL-17 和 IFN-γ 的 CD3+ T 细胞的频率略低。产生 IFN-γ 的 CD3+ T 细胞的 CD4+ 和 γδ+ 亚群数量减少,特别是产生 IL-17 的细胞[1]。
小鼠腹膜炎模型(尿酸结晶或明矾诱导):刺激前1小时腹腔注射MCC950(1、3、10 mg/kg),剂量依赖性降低腹腔IL-1β水平(尿酸结晶组分别降低45%、68%、82%;明矾组分别降低42%、65%、80%)和中性粒细胞浸润(尿酸结晶组降低38%、59%、75%)[1] - 小鼠痛风模型(关节内注射尿酸结晶):结晶注射前1小时或后4小时腹腔注射MCC950(3 mg/kg),显著减轻关节肿胀(分别减少63%和51%)、爪温升高(分别减少58%和49%)及滑膜IL-1β水平(分别减少72%和65%)[1] - 小鼠实验性自身免疫性脑脊髓炎(EAE,多发性硬化症模型):免疫后第0天至第21天每日口服MCC950(10 mg/kg),降低EAE临床评分(平均峰值评分1.2 vs 溶媒组3.8),减少脊髓CD4+ T细胞和巨噬细胞浸润(分别减少60%和55%),减轻脱髓鞘(减少70%)及中枢神经系统IL-1β/IL-18水平[1] - ApoE-/-小鼠动脉粥样硬化模型:每日口服MCC950(10 mg/kg),持续12周,减少主动脉动脉粥样硬化病变面积(减少48%),降低病变部位巨噬细胞聚集(减少52%),降低血浆IL-1β水平(减少65%),且不影响胆固醇水平[1] - db/db小鼠2型糖尿病模型:每日口服MCC950(10 mg/kg),持续8周,改善葡萄糖耐量(AUC减少32%),提高胰岛素敏感性(HOMA-IR减少40%),减轻胰岛炎症(IL-1β+细胞减少68%)[1] |
| 酶活实验 |
炎症小体活化测定[1]
将BMDM以5×0 105/ml或1×0 6/ml接种,HMDM以5倍10 5/ml接种,PBMC以2×10 6/ml或5×0 6 g/ml接种于96孔板中。第二天,更换过夜培养基,并用来自大肠杆菌血清型EH100(ra)TLRgrade™的10 ng/ml LPS刺激细胞3小时。取出培养基,用含有二甲基亚砜(1:1000)、MCC950(0.001-10µM)、格列本脲(200µM),孤雌内酯(10µM)或拜耳半胱氨酰白三烯受体拮抗剂1-(5-羧基-2{3-[4-(3-环己基丙氧基)苯基]丙氧基}苯甲酰基)哌啶-4-羧酸(40µM)的无血清培养基(SFM)代替。然后用炎症小体激活剂刺激细胞30分钟:5 mM腺苷5’-三磷酸二钠盐水合物(ATP)(1小时)、用Lipofectamine 2000™(Invitrogen)转染的1µg/ml聚脱氧腺苷酸胸苷酸钠盐(Poly dA:dT)(3-4小时)、200µg/ml MSU(过夜)和10µM尼格瑞金(1小时。细胞也用25µg/ml聚腺苷酸-多ridylic acid刺激(4小时)。对于非典型炎症小体激活细胞,用100 ng/ml Pam3CSK4引发4小时,移除培养基并用含有DMSO或MCC950的SFM代替,并使用0.25%FuGENE®转染2µg/ml LPS 16小时。根据制造商的说明,移除上清液并使用ELISA试剂盒分析。使用Cytox96®非放射性细胞毒性测定法测量LDH释放。[1] 飞行时间炎症小体评估(TOFIE)测定[1] 使用Lipofectamine 2000™在24孔板中用以下质粒转染HEK293T细胞(4×105/ml):pEF6人ASC-GFP、pEF6人类C-mCherry或空载体对照。转染后1小时,用DMSO或MCC950(0.1–50µM)处理细胞。将转染后15小时的细胞移除并悬浮在含有1%FCS和2mM EDTA的DPBS中。使用Gallios™流式细胞仪和FlowJo软件对细胞进行分析。在GFP和Cherry表达上对活细胞进行门控(当共转染时)。通过分析GFP脉冲区域的高度和宽度(低宽度:区域和高高度:区域)来确定含有ASC斑点的细胞的百分比。Sester et al。 NLRP3 ATP酶活性检测:将重组人NLRP3 NACHT结构域在检测缓冲液(三羟甲基氨基甲烷-盐酸、氯化镁、二硫苏糖醇)中稀释至2 μM。将系列稀释(0.001–100 nM)的MCC950与NACHT结构域混合,37°C孵育30分钟后加入1 mM ATP启动反应,继续孵育60分钟。采用比色法测量无机磷(Pi)生成量,在620 nm处检测吸光度,通过剂量-反应曲线的非线性回归计算IC₅₀值[1] - NLRC4/NAIP5 ATP酶活性检测:按NLRP3的制备方法制备重组NLRC4或NAIP5蛋白,MCC950测试浓度最高达10 μM,测量ATP酶活性以评估选择性[1] |
| 细胞实验 |
蛋白质印迹[1]
通过在50µl 5中直接裂解制备细胞裂解物ィ 莱姆利样品缓冲液。根据制造商的说明,使用StrataClean™树脂浓缩上清液的蛋白质含量。将蛋白质样品在15%SDS-PAGE凝胶上解析,并使用湿转移系统转移到聚偏二氟乙烯(PVDF)膜上。在室温(RT)下,将膜封闭在TBS-T(50mM Tris/HCL,pH 7.6,150mM NaCl和0.1%(v/v)Tween-20)中的5%(w/v)奶粉中1小时。将膜与稀释在TBS-T中的5%(w/v)奶粉中的一级抗体一起孵育,然后与适当的辣根过氧化物酶(HRP)偶联的二级抗体在TBS-T中稀释在5%(w/v)奶粉中孵育1小时。使用20ィ LumiGLO®化学发光试剂。在重新处理之前,使用Restore™PLUS蛋白质印迹剥离缓冲液剥离膜。[1] 将患有CAPS的个体的PBMC以2×0 106/ml的剂量接种在12孔板中,然后用1µg/ml LPS预处理3小时。用含有MCC950(5–1000 nM)的SFM代替培养基。45分钟后,收集细胞培养上清液和细胞裂解物。使用Novex®Tris-Glycine凝胶系统解析样品。[1] 荧光成像平板阅读器(FLIPR)Ca2+分析[1] 将BMDM(3×104/孔)在37°C下用不洗涤的钙染料(Molecular Devices)在含有0.1%BSA的生理盐水溶液(PSS;成分NaCl 140 mM,葡萄糖11.5 mM,KCl 5.9 mM,MgCl2 1.4 mM,NaH2PO4 1.2 mM,NaHCO3 5 mM,CaCl2 1.8 mM,HEPES 10 mM)中加载30分钟。然后将细胞转移到FLIPRETTRA荧光板读取器上,并使用冷却的CCD相机测量Ca2+响应,激发为470–495 nM,发射为515–575 nM。调节每个板的相机增益和强度,以产生至少1000个任意荧光单位(AFU)的基线荧光。在添加MCC950之前,采集10个基线荧光读数,然后在添加样品后300秒内每秒读取荧光读数,并在添加PSS或ATP(500µM)后再读取300秒。 BMDM NLRP3炎症小体激活检测:小鼠骨髓细胞在培养基中分化为巨噬细胞,持续7天。将BMDMs以1×10⁶个细胞/孔接种到24孔板,用LPS(100 ng/mL)预处理3小时。MCC950(0.001–100 nM)在ATP(5 mM)、尼日利亚菌素(10 μM)、尿酸结晶(200 μg/mL)或明矾(200 μg/mL)刺激前1小时加入。刺激后6小时收集上清液,通过ELISA检测IL-1β/IL-18水平;裂解细胞进行蛋白质印迹分析,检测caspase-1、GSDMD及β-肌动蛋白(内参)[1] - ASC斑点形成检测:将LPS预处理的BMDMs接种到盖玻片上,用MCC950(10 nM)处理1小时后,用ATP(5 mM)刺激1小时。细胞经多聚甲醛固定、曲拉通X-100透化后,用抗ASC抗体和DAPI染色。共聚焦显微镜下计数ASC斑点,斑点定义为离散的点状ASC信号[1] - 人PBMC检测:分离人PBMCs,以5×10⁵个细胞/孔接种到24孔板,用LPS(100 ng/mL)预处理3小时,MCC950(0.01–100 nM)处理1小时后,用尼日利亚菌素(10 μM)刺激6小时。收集上清液,通过ELISA检测IL-1β、TNF-α和IL-6水平[1] |
| 动物实验 |
体内LPS攻击[1]
C57BL/6小鼠腹腔注射50 mg/kg MCC950或载体对照(DMSO/PBS),1小时后腹腔注射10 mg/kg LPS大肠杆菌O55:B5或PBS。2小时后处死小鼠,采用ELISA法检测血清中IL-1β、TNF-α和IL-6的水平。[1] EAE的诱导和评估[1] C57BL/6小鼠皮下注射150 µg MOG肽35-55(GenScript),该肽乳化于含有4 mg/ml(0.4 mg/只)热灭活结核分枝杆菌(Chondrex)的完全弗氏佐剂(CFA)中。小鼠于第0天和第2天腹腔注射500 ng百日咳毒素(PT:百日咳杆菌)。在疾病诱导时、第0天、第1天和第2天以及之后每2天腹腔注射MCC950(10 mg/kg)。对照组小鼠在相同时间点注射载体(PBS)。每日观察小鼠的临床症状(非盲法)。疾病严重程度评分如下:无临床症状,0分;尾巴无力,1分;共济失调步态,2分;后肢无力,3分;后肢瘫痪,4分;四肢瘫痪,5分。实验已获得爱尔兰药品管理局的许可(BI00/2412)和都柏林圣三一学院生物资源伦理委员会的批准。[1] EAE 的 FACS 分析[1] 免疫后第 22 天,将灌注 EAE 小鼠的全脑组织匀浆后,经 Percoll 梯度离心分离,得到单核细胞。将单核细胞 (MNC) (2 × 10⁶/ml) 在布雷菲德菌素 A (5 µg/ml) 存在下,用 PMA (10 ng/ml) 和离子霉素 (1 µg/ml) 刺激 4 小时。用 PBS 洗涤细胞,并重悬于 50 µL PBS 中,加入 1:1000 的 LIVE/DEAD® Fixable Aqua 死细胞染色试剂盒,孵育 20 分钟。加入 CD3 (145-2c11) (0.5 µl/10⁶ 个细胞)、CD4 (RM4-5) (0.5 µl/10⁶ 个细胞) 和 γδ TCR (GL3) (1 µl/10⁶ 个细胞) (eBioscience) 的表面染色剂,细胞继续孵育 20 分钟。然后用 2% 多聚甲醛固定细胞,并用 PBS 洗涤两次,之后在透化缓冲液(0.2% 皂苷 PBS + 1% FBS)中进行 IL-17 或 IFN-γ 的胞内染色。使用 BD LSRFortessa™ 流式细胞仪进行 MNC 的流式细胞术分析,并使用 FlowJo 软件进行数据分析。首先对 MNC 进行设门,筛选出活的 CD3⁺ T 细胞,然后根据 CD4 表达、γδ TCR 表达或细胞因子产生情况进行设门。[1] NLRP3 和 NLRP1 激活突变小鼠[1] 小鼠已回交至 C57BL/6 至少 10 次。 Nlrp3A350VneoR小鼠由美国加州大学圣地亚哥分校的Hal M. Hoffman提供,并与LysMCre小鼠(B6.129P2-Lyz2tm1(cre)Ifo/J)杂交。从出生后第4天开始,每隔一天腹腔注射MCC950(20 mg/kg)。NLRP1激活突变小鼠(Nlrp1aQ593P)的构建方法如前所述,在C57BL/6背景下进行,并每隔一天腹腔注射MCC950(20 mg/kg),持续9天。在指定时间点采集血液,用于通过ELISA分析血浆细胞因子。IL-18 ELISA的检测方法参照Westwell-Roper等人的描述。所有实验均在AEC项目2013.011下进行,并已获得沃尔特和伊丽莎·霍尔医学研究所动物伦理委员会的批准。研究. 腹膜炎模型:C57BL/6小鼠(6-8周龄,每组n=6)在腹腔注射尿酸盐晶体(1 mg/只)或明矾(2 mg/只)前1小时,腹腔注射MCC950(1、3、10 mg/kg)或载体(0.5%甲基纤维素)。6小时后,处死小鼠,收集腹腔灌洗液,通过ELISA法计数中性粒细胞并检测IL-1β水平[1]。 痛风模型:C57BL/6小鼠(每组n=6)右后爪关节内注射尿酸盐晶体(1 mg)。在晶体注射前1小时或注射后4小时,腹腔注射MCC950(3 mg/kg)或载体。使用以下方法测量爪肿胀:使用游标卡尺测量小鼠爪周长,并用红外测温仪记录爪温。注射晶体24小时后处死小鼠,收集滑膜组织用于IL-1β测定[1] - EAE模型:C57BL/6小鼠(每组n=8)皮下注射乳化于弗氏完全佐剂中的MOG₃₅₋₅₅肽,并在第0天和第2天腹腔注射百日咳毒素。从第0天到第21天,每天口服一次MCC950(10 mg/kg)或载体。每日评估EAE临床评分(0-5分)。第21天处死小鼠,收集脊髓进行组织病理学分析(卢克索尔快蓝染色检测脱髓鞘)和流式细胞术分析(免疫细胞浸润)。 [1] - 动脉粥样硬化模型:ApoE-/- 小鼠(8 周龄,每组 n=7)喂食高脂饮食 12 周。在饮食期间,每日一次口服给予 MCC950(10 mg/kg)或载体。研究结束时,处死小鼠,分离主动脉,通过油红 O 染色测量动脉粥样硬化病变面积。检测血浆胆固醇和 IL-1β 水平。[1] - 2 型糖尿病模型:db/db 小鼠(8 周龄,每组 n=7)每日一次口服给予 MCC950(10 mg/kg)或载体,持续 8 周。在基线和第 8 周进行葡萄糖耐量试验,并通过 HOMA-IR 评估胰岛素敏感性。分离胰岛进行免疫组织化学染色。 IL-1β [1] |
| 药代性质 (ADME/PK) |
在 C57BL/6 小鼠中:口服 MCC950 (10 mg/kg) 后,血浆峰浓度 (Cₘₐₓ) 为 0.8 μg/mL,达峰时间 (Tₘₐₓ) 为 1.5 小时,末端半衰期 (t₁/₂) 为 3.8 小时,口服生物利用度为 52% [1]
- 组织分布:口服给药 (10 mg/kg) 后,MCC950 分布于主要器官(肝脏、脾脏、肾脏、肺脏),给药后 2 小时,各器官的组织/血浆浓度比分别为:肝脏 2.3,脾脏 1.9,肾脏 1.7,肺脏 1.5,脑组织 0.9 [1] - 体外代谢:人肝微粒体研究表明,MCC950 具有中等的代谢稳定性,其固有清除率 (CLint) 为 35 μL/min/mg 蛋白 [1] |
| 毒性/毒理 (Toxicokinetics/TK) |
急性毒性:在 C57BL/6 小鼠中,MCC950 的口服 LD₅₀ >200 mg/kg,在剂量高达 100 mg/kg 时未观察到明显的毒性(惊厥、呼吸抑制、体重减轻)[1]
- 亚慢性毒性:在 ApoE-/- 小鼠中进行的 12 周重复口服剂量研究(10 mg/kg/天)中,MCC950 未引起体重、食物摄入量、血液学参数(红细胞、白细胞、血小板)或肝/肾功能(ALT、AST、肌酐、BUN)的显著变化。主要器官未观察到组织病理学异常[1] - 血浆蛋白结合率:通过超滤法测定,MCC950在小鼠血浆中的血浆蛋白结合率为91%,在人血浆中的血浆蛋白结合率为93%[1] - 药物相互作用:体外研究表明,在浓度高达10 μM时,MCC950对细胞色素P450酶(CYP1A2、CYP2C9、CYP2C19、CYP2D6、CYP3A4)无抑制作用[1] |
| 参考文献 | |
| 其他信息 |
NOD样受体(NLR)家族的含吡啶结构域蛋白3(NLRP3)炎症小体是炎症过程的组成部分,其异常激活在遗传性疾病(如冷吡啶相关周期性综合征(CAPS))和复杂疾病(如多发性硬化症、2型糖尿病、阿尔茨海默病和动脉粥样硬化)中具有致病性。我们描述了MCC950的研发,MCC950是一种高效、选择性的小分子NLRP3抑制剂。MCC950在纳摩尔浓度下即可阻断经典和非经典NLRP3的激活。MCC950特异性抑制NLRP3的激活,但不抑制AIM2、NLRC4或NLRP1炎症小体的激活。MCC950在体内可降低白细胞介素-1β(IL-1β)的产生,并减轻实验性自身免疫性脑脊髓炎(EAE,一种多发性硬化症的疾病模型)的严重程度。此外,MCC950治疗挽救了CAPS小鼠模型的新生儿死亡率,并且对Muckle-Wells综合征患者的离体样本也有效。因此,MCC950有望成为NLRP3相关综合征(包括自身炎症性疾病和自身免疫性疾病)的潜在治疗药物,并可作为进一步研究NLRP3炎症小体在人类健康和疾病中作用的工具。[1]
糖尿病与认知功能障碍和神经精神疾病的高风险相关,这些疾病症状被称为糖尿病脑病(DEP)。炎症参与了DEP的发生发展。促炎细胞因子白细胞介素(IL)-1β的裂解和成熟受NLRP3炎症小体的调控。肥胖和2型糖尿病db/db小鼠表现出焦虑和抑郁样行为以及与海马炎症相关的认知障碍。本研究旨在探讨NLRP3炎症小体在糖尿病性抑郁(DEP)中的作用。结果显示,糖尿病db/db小鼠海马中NLRP3、凋亡相关斑点样蛋白(ASC)、caspase-1等炎症小体组分以及IL-1β的表达水平均高于非糖尿病db/m小鼠。NLRP3炎症小体抑制剂MCC950治疗db/db小鼠可改善其焦虑和抑郁样行为以及认知功能障碍,并逆转海马中NLRP3、ASC和IL-1β表达水平及caspase-1活性的升高。此外,MCC950治疗还显著提高了db/db小鼠的胰岛素敏感性。这些结果表明,抑制 NLRP3 炎症小体的激活可能是一种潜在的 DEP 治疗方法。[2] MCC950 是一种强效、选择性、口服有效的 NLRP3 炎症小体小分子抑制剂,通过高通量化学库筛选发现。[1] - 其核心作用机制是与 NLRP3 的 NACHT 结构域结合,抑制其 ATPase 活性,从而阻止 NLRP3 炎症小体的组装(ASC 斑点形成)以及下游 caspase-1 的激活、GSDMD 的裂解和 IL-1β/IL-18 的释放。[1] - 临床前数据支持其在多种 NLRP3 驱动的炎症性疾病中的潜在治疗用途,包括痛风、多发性硬化症、动脉粥样硬化和 2 型糖尿病。[1] - MCC950 对 NLRP3 的选择性高于其他 NLRP3 抑制剂。 MCC950 可抑制炎症小体(NLRC4、AIM2)和先天免疫信号通路,从而最大限度地减少脱靶炎症抑制[1]。其良好的口服生物利用度、组织分布(包括中枢神经系统渗透)和低毒性使其成为治疗炎症性疾病的一种有前景的临床候选药物[1]。 |
| 分子式 |
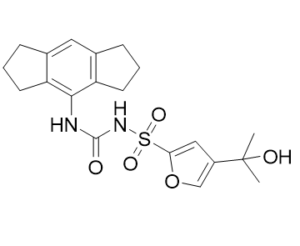
C20H24N2O5S
|
|
|---|---|---|
| 分子量 |
404.48
|
|
| 精确质量 |
404.14
|
|
| CAS号 |
210826-40-7
|
|
| 相关CAS号 |
MCC950 sodium;256373-96-3
|
|
| PubChem CID |
9910393
|
|
| 外观&性状 |
White to light yellow solid
|
|
| 密度 |
1.4±0.1 g/cm3
|
|
| 熔点 |
239 ºC
|
|
| 折射率 |
1.637
|
|
| LogP |
3.2
|
|
| tPSA |
106Ų
|
|
| 氢键供体(HBD)数目 |
3
|
|
| 氢键受体(HBA)数目 |
5
|
|
| 可旋转键数目(RBC) |
4
|
|
| 重原子数目 |
28
|
|
| 分子复杂度/Complexity |
684
|
|
| 定义原子立体中心数目 |
0
|
|
| SMILES |
S(C1=C([H])C(=C([H])O1)C(C([H])([H])[H])(C([H])([H])[H])O[H])(N([H])C(N([H])C1=C2C([H])([H])C([H])([H])C([H])([H])C2=C([H])C2C([H])([H])C([H])([H])C([H])([H])C=21)=O)(=O)=O
|
|
| InChi Key |
LFQQNXFKPNZRFT-UHFFFAOYSA-M
|
|
| InChi Code |
InChI=1S/C20H24N2O5S.Na/c1-20(2,24)14-10-17(27-11-14)28(25,26)22-19(23)21-18-15-7-3-5-12(15)9-13-6-4-8-16(13)18;/h9-11,24H,3-8H2,1-2H3,(H2,21,22,23);/q;+1/p-1
|
|
| 化学名 |
sodium;1,2,3,5,6,7-hexahydro-s-indacen-4-ylcarbamoyl-[4-(2-hydroxypropan-2-yl)furan-2-yl]sulfonylazanide
|
|
| 别名 |
|
|
| HS Tariff Code |
2934.99.9001
|
|
| 存储方式 |
Powder -20°C 3 years 4°C 2 years In solvent -80°C 6 months -20°C 1 month |
|
| 运输条件 |
Room temperature (This product is stable at ambient temperature for a few days during ordinary shipping and time spent in Customs)
|
| 溶解度 (体外实验) |
|
|||
|---|---|---|---|---|
| 溶解度 (体内实验) |
配方 1 中的溶解度: ≥ 2.5 mg/mL (6.18 mM) (饱和度未知) in 10% DMSO + 40% PEG300 + 5% Tween80 + 45% Saline (这些助溶剂从左到右依次添加,逐一添加), 澄清溶液。
例如,若需制备1 mL的工作液,可将100 μL 25.0 mg/mL澄清DMSO储备液加入到400 μL PEG300中,混匀;然后向上述溶液中加入50 μL Tween-80,混匀;加入450 μL生理盐水定容至1 mL。 *生理盐水的制备:将 0.9 g 氯化钠溶解在 100 mL ddH₂O中,得到澄清溶液。 配方 2 中的溶解度: ≥ 2.5 mg/mL (6.18 mM) (饱和度未知) in 10% DMSO + 90% (20% SBE-β-CD in Saline) (这些助溶剂从左到右依次添加,逐一添加), 澄清溶液。 例如,若需制备1 mL的工作液,可将 100 μL 25.0 mg/mL澄清DMSO储备液加入900 μL 20% SBE-β-CD生理盐水溶液中,混匀。 *20% SBE-β-CD 生理盐水溶液的制备(4°C,1 周):将 2 g SBE-β-CD 溶解于 10 mL 生理盐水中,得到澄清溶液。 View More
配方 3 中的溶解度: ≥ 2.5 mg/mL (6.18 mM) (饱和度未知) in 10% DMSO + 90% Corn Oil (这些助溶剂从左到右依次添加,逐一添加), 澄清溶液。 1、请先配制澄清的储备液(如:用DMSO配置50 或 100 mg/mL母液(储备液)); 2、取适量母液,按从左到右的顺序依次添加助溶剂,澄清后再加入下一助溶剂。以 下列配方为例说明 (注意此配方只用于说明,并不一定代表此产品 的实际溶解配方): 10% DMSO → 40% PEG300 → 5% Tween-80 → 45% ddH2O (或 saline); 假设最终工作液的体积为 1 mL, 浓度为5 mg/mL: 取 100 μL 50 mg/mL 的澄清 DMSO 储备液加到 400 μL PEG300 中,混合均匀/澄清;向上述体系中加入50 μL Tween-80,混合均匀/澄清;然后继续加入450 μL ddH2O (或 saline)定容至 1 mL; 3、溶剂前显示的百分比是指该溶剂在最终溶液/工作液中的体积所占比例; 4、 如产品在配制过程中出现沉淀/析出,可通过加热(≤50℃)或超声的方式助溶; 5、为保证最佳实验结果,工作液请现配现用! 6、如不确定怎么将母液配置成体内动物实验的工作液,请查看说明书或联系我们; 7、 以上所有助溶剂都可在 Invivochem.cn网站购买。 |
| 制备储备液 | 1 mg | 5 mg | 10 mg | |
| 1 mM | 2.4723 mL | 12.3616 mL | 24.7231 mL | |
| 5 mM | 0.4945 mL | 2.4723 mL | 4.9446 mL | |
| 10 mM | 0.2472 mL | 1.2362 mL | 2.4723 mL |
1、根据实验需要选择合适的溶剂配制储备液 (母液):对于大多数产品,InvivoChem推荐用DMSO配置母液 (比如:5、10、20mM或者10、20、50 mg/mL浓度),个别水溶性高的产品可直接溶于水。产品在DMSO 、水或其他溶剂中的具体溶解度详见上”溶解度 (体外)”部分;
2、如果您找不到您想要的溶解度信息,或者很难将产品溶解在溶液中,请联系我们;
3、建议使用下列计算器进行相关计算(摩尔浓度计算器、稀释计算器、分子量计算器、重组计算器等);
4、母液配好之后,将其分装到常规用量,并储存在-20°C或-80°C,尽量减少反复冻融循环。
计算结果:
工作液浓度: mg/mL;
DMSO母液配制方法: mg 药物溶于 μL DMSO溶液(母液浓度 mg/mL)。如该浓度超过该批次药物DMSO溶解度,请首先与我们联系。
体内配方配制方法:取 μL DMSO母液,加入 μL PEG300,混匀澄清后加入μL Tween 80,混匀澄清后加入 μL ddH2O,混匀澄清。
(1) 请确保溶液澄清之后,再加入下一种溶剂 (助溶剂) 。可利用涡旋、超声或水浴加热等方法助溶;
(2) 一定要按顺序加入溶剂 (助溶剂) 。