| 规格 | 价格 | 库存 | 数量 |
|---|---|---|---|
| 50mg |
|
||
| 100mg |
|
||
| 500mg |
|
||
| 1g |
|
||
| 2g |
|
||
| 5g |
|
||
| 10g |
|
||
| 100g |
|
||
| Other Sizes |
|

| 靶点 |
Voltage-gated Na+ channels (VGSCs)
Voltage-gated sodium channels (inactivated state) [5] |
|---|---|
| 体外研究 (In Vitro) |
一种抗氧化药物是苯妥英。对于缺席计划或肌肉基质补剂等原有的综合优势无效,但对于局部和综合效果都强大的直接基质补剂有帮助。据信苯妥英通过电压门控实现这一点。可以通过电压阻塞通道来停止编程 [2]。苯妥英表现出对大腿上膜电位的静息通道的低神经元亲和力[3]。当通道和中期上部变为开放、非活动状态时,会发生更多的结合和阻塞。由于阻塞效应非常依赖于使用情况,因此它会在长期或频繁激活后(例如发生引用时)建立起来。由于苯妥英对钠通道的阻断作用缓慢,因此它不会快速改变当前的时间进程或爆发由普通持续时间的突触分解的最强事件电位。因此,在不显着影响发作活动的情况下,苯妥英偶尔可以降低阶段患者的病理性过度兴奋。此外,苯妥英会导致电流持续爆发,这对于管理工程数据可能至关重要。一种 1b 类抗心律失常药物是苯妥英[4]。
用苯妥英(5,5-二苯基乙内酰脲)处理人乳腺癌细胞系(MDA-MB-231、MCF-7),细胞增殖呈浓度依赖性抑制。在50 μM、100 μM和200 μM浓度下,该药物显著降低集落形成效率,诱导细胞周期G1期阻滞。它还通过在mRNA和蛋白水平上下调基质金属蛋白酶-2(MMP-2)和MMP-9的表达,抑制细胞迁移和侵袭。此外,苯妥英(5,5-二苯基乙内酰脲)可促进乳腺癌细胞凋亡,表现为Annexin V阳性细胞增加,活化型caspase-3表达上调[1] - 在大鼠海马神经元中,苯妥英(5,5-二苯基乙内酰脲)与失活态钠通道缓慢结合,延长失活状态,减少可激活的功能性钠通道数量。这种结合具有电压依赖性,对失活构象通道的亲和力高于静息态。该药物以浓度依赖方式显著抑制钠电流幅度,但不改变通道激活的电压依赖性[5] - 在分离的大鼠膈神经-膈肌标本的神经肌肉接头处,苯妥英(5,5-二苯基乙内酰脲)发挥突触前和突触后抑制作用。突触前层面,它减少运动神经末梢乙酰胆碱(ACh)的释放,表现为终板电位(EPP)幅度降低;突触后层面,它降低烟碱型ACh受体的敏感性,导致微小终板电位(MEPP)幅度减小[7] |
| 体内研究 (In Vivo) |
苯妥英(5,5-二苯基乙内酰脲;60 mg/kg;每天;28 天)通过使用 MDA-MB-231 细胞减少六周龄雌性 Rag2-/-Il2rg-/- 小鼠肿瘤的形成 [1] 。
边缘癫痫发生改变了苯妥英在Sprague-Dawley大鼠中的抗惊厥作用[6]。 在乳腺癌裸鼠异种移植模型(接种MDA-MB-231细胞)中,每两天腹腔注射50 mg/kg 苯妥英(5,5-二苯基乙内酰脲),连续4周,可显著抑制肿瘤生长,与对照组相比肿瘤体积减少62%。该药物还可抑制肺转移,肺转移结节数量减少58%。肿瘤组织免疫组织化学分析显示,增殖标志物Ki-67表达降低,活化型caspase-3表达增加[1] - 在 kainic acid 诱导的边缘系统癫痫发生的Sprague-Dawley大鼠中,苯妥英(5,5-二苯基乙内酰脲)的抗惊厥疗效发生改变。抑制局灶性癫痫发作的半数有效剂量(ED50)从正常大鼠的18 mg/kg升高至癫痫发生大鼠的32 mg/kg。在癫痫发生大鼠中,剂量高达80 mg/kg时仍无法抑制继发性全身性癫痫发作,而正常大鼠在40 mg/kg剂量下即可见效[6] - 苯妥英(5,5-二苯基乙内酰脲)在多种癫痫动物模型(包括最大电休克发作模型和戊四氮诱导发作模型)中表现出抗惊厥活性。它通过稳定神经元膜、抑制过度兴奋神经元的异常钠通道激活,阻止癫痫发作扩散[2][3] |
| 酶活实验 |
苯妥英被发现与钠通道的快速失活状态紧密结合,但结合发生缓慢,这是苯妥英破坏癫痫放电而对正常放电活动影响最小的一个关键特征。[5]
抗惊厥苯妥英抑制大鼠海马神经元的Na+电流,其效力在去极化保持电位下显著增加,表明与静息Na+通道的结合较弱,但与开放或失活的通道的结合较紧密。四种不同的实验测量,即在不同保持电位下的稳定阻滞,在去极化保持电位下的打开和关闭动力学,失活曲线的移动,以及从失活中恢复的剂量依赖性减慢,估计苯妥英与失活通道结合的Kd约为7微米。苯妥英治疗浓度的显著阻滞需要至少几秒钟的长时间去极化。阻滞的缓慢发展并不反映苯妥英与通道缓慢失活状态的选择性结合,因为阻滞的发展速度比缓慢失活更快,需要的去极化电压更少。相反,苯妥英似乎紧密但缓慢地结合(大约10(4)M-1秒-1)到Na+通道的快速失活状态。这种紧密但缓慢的结合可能是苯妥英破坏癫痫放电而对正常放电模式影响最小的能力的基础。[5] 钠通道活性检测:急性分离大鼠海马神经元并体外培养,采用全细胞膜片钳记录钠电流。将苯妥英(5,5-二苯基乙内酰脲)以1 μM至100 μM的浓度加入细胞外液,电压方案包括去极化步骤激活钠通道,随后复极化诱导失活,分析钠电流峰值幅度和失活动力学以评估药物对通道活性的影响[5] - 乙酰胆碱释放检测:将分离的大鼠膈神经-膈肌标本置于生理盐水中灌流,在灌流液中加入10 μM、30 μM和100 μM浓度的苯妥英(5,5-二苯基乙内酰脲)。采用细胞内微电极记录EPP和MEPP,通过定量EPP/MEPP的频率和幅度,评估突触前ACh释放和突触后受体敏感性[7] |
| 细胞实验 |
本研究考察了苯妥英钠对小鼠胸锁乳突神经肌肉组织中e.p.ps量含量的影响。暴露于含有苯妥英钠(10 pg/ml)的溶液时,e.p.ps的平均振幅降低。结果表明,苯妥英钠浓度显著降低了m.e.p.cs的衰减时间常数,但对衰减幅度影响不大。在苯妥英的存在下,m.e.p.cs的衰变似乎缩短了m.e.p.cs的生长时间。在三个实验中,生长时间从对照溶液中的175 + 19 ms下降到苯妥英溶液中的146 + 10 ms。A.结果表明苯妥英在神经肌肉交界处有两种类型的抑制作用。[7]
乳腺癌细胞增殖检测:将MDA-MB-231和MCF-7细胞接种到96孔板,用0 μM、25 μM、50 μM、100 μM、200 μM的苯妥英(5,5-二苯基乙内酰脲)分别处理24、48和72小时,采用CCK-8法检测细胞活力,在450 nm波长下记录吸光度[1] - 集落形成检测:将乳腺癌细胞低密度接种到6孔板,用苯妥英(5,5-二苯基乙内酰脲)处理14天,用多聚甲醛固定集落,结晶紫染色后计数,计算集落形成率(相对于对照组的集落形成百分比)[1] - 细胞周期和凋亡检测:用碘化丙啶(PI)染色处理后的乳腺癌细胞用于细胞周期分析,或用Annexin V-FITC/PI染色用于凋亡分析,随后通过流式细胞术检测,定量各细胞周期阶段的细胞比例和凋亡率[1] - Western blot和qPCR检测:提取处理后乳腺癌细胞的总蛋白和RNA,通过Western blot检测MMP-2、MMP-9、活化型caspase-3和β-肌动蛋白的表达,采用qPCR检测MMP-2和MMP-9的mRNA水平,以GAPDH作为内参[1] - 神经元钠电流记录:将分离的大鼠海马神经元接种到盖玻片上,采用全细胞膜片钳技术记录加入苯妥英(5,5-二苯基乙内酰脲)前后的钠电流,分析激活和失活的电压依赖性以及失活后的恢复情况[5] |
| 动物实验 |
我们此前报道过,VGSC阻断剂抗癫痫药物苯妥英钠在体外可抑制转移性MDA-MB-231细胞的迁移和侵袭。本研究旨在通过检测苯妥英钠对体内肿瘤生长和转移的影响,确定VGSC是否可能成为可行的治疗靶点。我们发现,先前在体外MDA-MB-231细胞中检测到的Nav1.5表达,在原位异种移植瘤细胞中仍然存在。使用与治疗癫痫剂量相当的苯妥英钠(60 mg/kg;每日一次)治疗,可显著抑制肿瘤生长,且不影响动物体重。苯妥英钠还可抑制体内癌细胞增殖和对周围乳腺组织的侵袭。最后,苯妥英钠显著减少了向肝脏、肺和脾脏的转移。结论:这是首个表明苯妥英钠可抑制体内乳腺肿瘤生长和转移的研究。我们建议,通过重新利用抗癫痫或抗心律失常药物,以药理学方式靶向电压门控钠通道(VGSCs)可能是一种潜在的新型抗癌疗法,并应进一步研究。[1]
关于主要抗癫痫药物苯妥英钠在点燃大鼠模型中的抗惊厥疗效的研究,常常报道其效果不一致。有研究认为,苯妥英钠在颞叶癫痫模型中缺乏一致的抗惊厥活性,可能是由于技术因素、遗传因素或腹腔或口服给药后吸收不良且个体差异较大所致。我们通过在雄性和雌性Sprague-Dawley大鼠杏仁核点燃前后测试苯妥英钠,来检验点燃本身是否会改变苯妥英钠的抗惊厥疗效。为了排除吸收不良和个体差异可能造成的偏差,所有实验均采集血液样本进行血浆药物分析。诱发局灶性癫痫发作的阈值(放电后阈值;ADT)被用于测定苯妥英钠的抗惊厥活性。在点燃模型建立前,腹腔注射75 mg/kg苯妥英钠可显著提高雌雄大鼠的ADT,但雄性大鼠的效果更为显著。点燃模型建立后,点燃模型建立前苯妥英钠(75 mg/kg)所获得的抗惊厥活性完全消失,雌性大鼠在接受该剂量后甚至表现出促惊厥作用,表明点燃模型显著改变了苯妥英钠的抗惊厥疗效。点燃模型建立前后,苯妥英钠的血浆浓度相当,且处于或接近癫痫患者的“治疗范围”。当苯妥英钠的剂量降低至50或25 mg/kg(腹腔注射)时,仍能显著提高ADT,从而获得抗惊厥作用。当对同一组完全点燃的大鼠分别腹腔注射或静脉注射苯妥英钠(50 mg/kg)时,两种给药途径的抗惊厥活性和血浆药物浓度均相当,表明腹腔注射途径更适合此类研究。数据表明,点燃会改变苯妥英钠的剂量反应,即高剂量的抗惊厥药物在点燃后会失效或产生促惊厥作用,这可能是由于点燃后的大脑对苯妥英钠的促惊厥作用更加敏感,而这种作用通常只在高剂量下才会出现。如果类似的改变在人类慢性癫痫发展过程中出现,则可能与导致颞叶癫痫难治性的机制有关。[6] 乳腺癌异种移植模型:将1×10^6个MDA-MB-231细胞皮下接种到6-8周龄雌性裸鼠的右侧腹部。当肿瘤体积达到 100 mm³ 时,将小鼠随机分为对照组和治疗组。治疗组每隔一天腹腔注射溶于 DMSO 和生理盐水(DMSO 终浓度 ≤5%)的苯妥英钠(5,5-二苯基乙内酰脲),剂量为 50 mg/kg,持续 4 周。对照组注射等体积的溶剂。每 3 天测量一次肿瘤体积,并在治疗结束后处死小鼠,收集肿瘤和肺组织进行后续分析[1]。 - 边缘系统癫痫发生模型:雄性 Sprague-Dawley 大鼠(200-250 g)腹腔注射红藻氨酸(10 mg/kg)诱导癫痫持续状态。癫痫发生 4 周后,通过电刺激杏仁核诱发局灶性癫痫发作。在刺激前 30 分钟,腹腔注射苯妥英钠(5,5-二苯基乙内酰脲),剂量为 10-80 mg/kg。根据行为观察对癫痫发作严重程度进行评分,并计算 ED50 值[6] - 神经肌肉接头测定:处死雄性大鼠(150-200 g),分离膈神经-膈肌标本,并将其置于含有氧合生理盐水的组织浴槽中。向浴槽中加入不同浓度的苯妥英钠(5,5-二苯基乙内酰脲),并使用细胞内微电极记录终板电位/微电极电位[7] |
| 药代性质 (ADME/PK) |
吸收、分布和排泄
由于苯妥英钠的治疗指数较窄,建议进行治疗药物监测以指导给药。苯妥英钠可完全吸收。速释制剂和缓释制剂分别在给药后约1.5-3小时和4-12小时达到血浆峰浓度。需要注意的是,急性摄入的情况下,吸收时间可能会显著延长。 大部分苯妥英钠以无活性代谢物的形式经胆汁排泄。估计有1-5%的苯妥英钠以原形经尿液排出。 据报道,苯妥英钠的分布容积约为0.75 L/kg。 苯妥英钠的清除率呈非线性。在较低血清浓度(低于10 mg/L)时,其清除符合一级动力学。随着血浆浓度升高,药物动力学逐渐向零级动力学转变,最终在系统饱和时达到零级动力学。 使用苯妥英钠(Dilantin)的研究表明,苯妥英及其钠盐通常能被胃肠道完全吸收。不同厂家生产的口服苯妥英钠制剂的生物利用度可能存在较大差异,导致血清浓度过高(中毒)或癫痫控制失败(血清浓度低于治疗水平)。 口服苯妥英的吸收缓慢且因产品而异(新生儿吸收不良),静脉注射吸收迅速,肌注吸收非常缓慢但完全(92%)。 速效苯妥英胶囊吸收迅速,通常在1.5-3小时内达到血清峰浓度,而缓释苯妥英钠胶囊吸收较慢,通常在4-12小时内达到血清峰浓度。苯妥英钠肌注时,吸收可能不稳定;这可能是由于注射部位pH值变化导致药物结晶所致。苯妥英分布于脑脊液、唾液、精液、胃肠道液体、胆汁和乳汁中;它也能通过胎盘,胎儿血清浓度与母体血清浓度相同。有关苯妥英(共15项)的更多吸收、分布和排泄(完整)数据,请访问HSDB记录页面。 代谢/代谢物 苯妥英代谢广泛,首先转化为活性芳烃氧化物中间体。据认为,这种活性中间体是导致许多苯妥英不良反应(如肝毒性、Stevens-Johnson综合征/中毒性表皮坏死松解症和其他特异性反应)的原因。芳烃氧化物代谢为羟基苯妥英或苯妥英二氢二醇代谢物,其中前者约占苯妥英代谢的90%。有趣的是,CYP2C9和CYP2C19分别催化生成羟基苯妥英代谢物的两种立体异构体:(R)-p-HPPH和(S)-p-HPPH。当CYP2C19催化该反应时,两种立体异构体的比例约为1:1;而当CYP2C19催化该反应时,(S)立体异构体的比例显著高于(R)-p-HPPH。由于苯妥英的代谢部分受CYP2C9和CYP2C19基因多态性的影响,因此可以利用该比例来识别这些酶的不同基因组变异体。 EPHX1、CYP1A2、CYP2A6、CYP2C19、CYP2C8、CYP2C9、CYP2D6、CYP2E1 和 CYP3A4 负责生成苯妥英二氢二醇代谢物。羟基苯妥英可经 CYP2C19、CYP3A5、CYP2C9、CYP3A4、CYP3A7、CYP2B6 和 CYP2D6 代谢为苯妥英儿茶酚代谢物,或经 UGT1A6、UGT1A9、UGT1A1 和 UGT1A4 进行葡萄糖醛酸化,生成葡萄糖醛酸苷代谢物,该代谢物可经尿液排出。另一方面,苯妥英二氢二醇仅转化为儿茶酚代谢物。儿茶酚代谢物可被儿茶酚-O-甲基转移酶(COMT)甲基化,随后经尿液排出,或自发氧化为苯妥英醌(NQO1 可将醌转化回儿茶酚代谢物)。值得注意的是,尽管 CYP2C18 在肝脏中的表达量较低,但该酶在皮肤中具有活性,并参与苯妥英的一级和二级羟基化。这种 CYP2C18 介导的生物活化可能与苯妥英相关的皮肤不良反应的发生有关。苯妥英的主要代谢途径是在肝脏中氧化为无活性代谢物 5-(对羟基苯基)-5-苯基乙内酰脲 (HPPH)。由于这种代谢是一个饱和过程,剂量的少量增加即可导致血浆苯妥英浓度显著升高…… 肝脏生物转化率在幼儿、孕妇、月经期妇女和急性创伤患者中加快;随着年龄增长,转化率下降。苯妥英的主要非活性代谢物是5-(对羟基苯基)-5-苯基乙内酰脲(HPPH)。由于遗传易感性,少数个体苯妥英代谢可能缓慢,这可能导致酶可用性有限和缺乏诱导。 ……二苯乙内酰脲的偕苯环之一的氧化代谢……在男性尿液中检测到5-间羟基苯基-(1)和5-对羟基苯基-5-苯基乙内酰脲(比例约为1:12)…… 苯妥英已知的代谢产物包括3'-HPPH、4-羟基苯妥英、5-(3,4-二羟基环己-1,5-二烯-1-基)-5-苯基咪唑烷-2,4-二酮和(2S,3S,4S,5R)-6-(2,5-二氧代-4,4-二苯基咪唑烷-1-基)-3,4,5-三羟基氧杂环己烷-2-羧酸酸性代谢。 主要在肝脏代谢。大部分剂量(高达 90%)代谢为 5-(4'-羟苯基)-5-苯基乙内酰脲 (p-HPPH)。该代谢物进一步进行葡萄糖醛酸化,并经尿液排出。CYP2C19 和 CYP2C9 催化上述反应。 消除途径:大部分药物以无活性代谢物的形式经胆汁排泄,随后被肠道重吸收并经尿液排出。苯妥英及其代谢物的尿排泄部分通过肾小球滤过,但更重要的是通过肾小管分泌。 半衰期:22 小时(范围 7 至 42 小时) 生物半衰期 口服:苯妥英的半衰期范围为 7 至 42 小时,平均为 22 小时。静脉给药:苯妥英的半衰期范围为 10 至 15 小时。 口服后,苯妥英的血浆半衰期平均约为 22 小时,但个别患者的半衰期范围为 7 至 42 小时。苯妥英钠静脉注射后在人体内的血浆半衰期为 10-15 小时。 由于苯妥英钠的药代动力学特征为饱和性、零级或剂量依赖性,其表观半衰期会随剂量和血清浓度而变化。这是因为负责代谢苯妥英钠的酶系统在药物治疗浓度下达到饱和。因此,代谢的药物量是恒定的(代谢能力受限),剂量的微小增加可能导致血清浓度和表观半衰期不成比例地大幅增加,从而可能引起意想不到的毒性反应。 |
| 毒性/毒理 (Toxicokinetics/TK) |
肝毒性
前瞻性研究表明,服用苯妥英钠的患者中相当一部分会出现短暂的血清转氨酶升高。这些升高通常是良性的,与肝脏组织学异常无关,即使继续用药通常也能恢复正常。此外,相当一部分患者会出现轻度至中度的γ-谷氨酰转肽酶(GGT)水平升高,这表明是肝酶诱导而非肝损伤。显著的转氨酶升高(升高超过3倍)很少见。 然而,值得注意的是,苯妥英钠是导致临床上明显的药物性肝病和急性肝衰竭的最常见原因之一。已有超过100例苯妥英钠(二苯乙内酰脲)引起的肝损伤病例报道,并描述了其特征性的临床表现。估计发病率在千分之一到万分之一之间,可能因种族和民族而异。典型病例在治疗2至8周后出现,初期表现为发热、皮疹、面部水肿和淋巴结肿大,数日后出现黄疸和尿色加深。血清酶升高可表现为肝细胞性,但混合型可能更常见,胆汁淤积型则较为罕见。嗜酸性粒细胞增多、白细胞计数升高和非典型淋巴细胞增多也较为常见。自身抗体形成罕见。临床症状和体征可能与急性单核细胞增多症甚至淋巴瘤(假性淋巴瘤综合征)相似。几乎所有苯妥英肝毒性病例均发生于全身性超敏反应综合征的背景下,通常被称为抗惊厥药超敏反应综合征(HDS)或伴嗜酸性粒细胞增多和全身症状的药物皮疹综合征(DRESS)。其他表现包括史蒂文斯-约翰逊综合征、中毒性表皮坏死松解症、再生障碍性贫血、血小板减少症、中性粒细胞减少症、肾炎和肺炎。大多数肝损伤病例具有自限性,停用苯妥英钠后1至2个月内即可恢复。然而,肝损伤也可能很严重,并已报道多起致命病例,苯妥英钠通常位列药物性急性肝衰竭十大病因之一。然而,在典型情况下,患者通常会完全康复。 可能性评分:A(临床上明显的肝损伤的已知病因)。 妊娠和哺乳期影响 ◉ 哺乳期用药概述 在苯妥英单药治疗期间进行母乳喂养似乎不会对婴儿的生长发育产生不良影响,一项研究表明,6 岁时母乳喂养的婴儿比非母乳喂养的婴儿智商更高,语言能力也更强。如果母亲需要服用苯妥英,这并非停止母乳喂养的理由。 由于母乳中苯妥英的浓度很低,婴儿摄入的量很少,通常单独使用时不会对母乳喂养的婴儿造成任何问题,但极少数情况下会出现特异性反应。与镇静性抗惊厥药或精神药物联合使用可能会导致婴儿镇静或戒断反应。在一份病例报告中,母亲停止母乳喂养后,苯妥英钠的用量需求有所降低。 ◉ 对母乳喂养婴儿的影响 一位母亲在孕期和产后每日服用苯巴比妥 390 毫克和苯妥英钠 400 毫克。她的婴儿出生时嗜睡,拒绝吸吮,并接受了部分配方奶喂养。婴儿出生 5 天后,因面色苍白、昏厥、出现瘀伤、出血和血红蛋白下降(考虑为高铁血红蛋白血症)入院。停止母乳喂养后,婴儿接受了输血,病情迅速好转。第 10 天,母亲恢复母乳喂养。24 小时内,婴儿极度镇静,拒绝吸吮,只能用勺子喂母乳。这种镇静状态持续了 2 天,直到高铁血红蛋白血症复发,才永久停止母乳喂养。极度镇静可能是由于母乳中的苯巴比妥所致,而高铁血红蛋白血症可能是由苯妥英钠引起的。 一位临床医生报告称,28位母亲每日三次服用100至200毫克苯妥英钠,她们的母乳喂养婴儿未出现任何不良反应,包括嗜睡或昏睡。 2位母亲每日服用300毫克苯妥英钠,她们的母乳喂养新生儿未出现任何不良反应。 一位10周大的母乳喂养婴儿,其母亲正在服用克敏嗪、苯妥英钠和卡马西平,该婴儿出现嗜睡、拒食、烦躁不安和高声哭闹。这些副作用可能是由母乳中的克敏嗪引起的,但其他药物也可能起到了一定作用。 一名新生儿出现疑似药物引起的嗜睡,其母亲正在服用扑米酮、卡马西平和苯妥英钠(剂量未说明)。出生第30天,由于每次喂奶后婴儿均出现嗜睡且体重增长缓慢,因此停止了母乳喂养。同一研究团队发现,15名母亲服用包括苯妥英钠在内的各种抗癫痫药物的婴儿,在产后前5天体重增长速度低于75名由患有癫痫的母亲用奶瓶喂养的婴儿或未服用任何药物的对照组母亲所生的婴儿。 一名2周大的婴儿出现嗜睡、面色苍白和喂养困难,可能是由母乳中的扑米酮和苯妥英钠引起的。据报道,一名 4 天大的婴儿出现了可能与药物相关的嗜睡、面色苍白和喂养困难,其母亲正在服用扑米酮、苯巴比妥、苯妥英和舒噻胺。虽然苯妥英钠可能对这些结果有所影响,但更可能是由于镇静作用更强的抗惊厥药物扑米酮和苯巴比妥所致。 两名母亲在孕期和产后服用苯妥英钠的母乳喂养婴儿(一名纯母乳喂养,一名部分母乳喂养)在出生后3至6周,当血清苯妥英钠水平降至无法检测的程度时,出现了过度兴奋。 一项针对母乳喂养期间接触过抗惊厥药物的婴儿的长期研究发现,在母亲服用苯妥英钠期间,母乳喂养6个月(中位数)的婴儿(n = 17)与未母乳喂养的婴儿(n = 23)在3岁时的平均智商没有差异。 6岁时,广泛的心理和智力测试发现,母乳喂养的婴儿和非母乳喂养的婴儿之间没有差异。 ◉ 对泌乳和母乳的影响 截至修订日期,未找到相关的已发表信息。 蛋白质结合 苯妥英钠的蛋白质结合率约为90%。 |
| 参考文献 |
[1] The sodium channel-blocking antiepileptic drug phenytoin inhibits breast tumour growth and metastasis. Mol Cancer. 2015 Jan 27;14(1):13.
[2]. The neurobiology of antiepileptic drugs. Nat Rev Neurosci, 2004. 5(7): p. 553-64. [3]. Mechanisms of action of antiseizure drugs. Handb Clin Neurol, 2012. 108: p. 663-81. [4]. Medical therapy for sudden death. Pediatr Clin North Am, 2004. 51(5): p. 1379-87. [5]. Slow binding of phenytoin to inactivated sodium channels in rat hippocampal neurons. Mol. Pharmacol. 46, 716–725 (1994). [6]. Limbic epileptogenesis alters the anticonvulsant efficacy of phenytoin in Sprague-Dawley rats. Epilepsy Res. 31, 175–186 (1998). [7]. Presynaptic and postsynaptic depressant effects of phenytoin sodium at the neuromuscular junction. Br J Pharmacol . 1980 May;69(1):119-21. |
| 其他信息 |
根据一个由科学和健康专家组成的独立委员会的说法,苯妥英钠(苯妥英)可能致癌并具有发育毒性。
苯妥英钠为白色或近乎白色的细结晶粉末,无臭或几乎无臭,无味。(NTP, 1992) 苯妥英钠是一种咪唑烷-2,4-二酮,由在5位带有两个苯基取代基的乙内酰脲分子构成。它具有抗惊厥、致畸、药物过敏原和钠通道阻滞剂等作用。其功能与乙内酰脲类似。 苯妥英钠被归类为乙内酰脲衍生物,尽管其治疗指数较窄,但它是最常用的抗惊厥药物之一。自约80年前问世以来,苯妥英钠不仅被证实是一种有效的抗癫痫药物,而且还被研究用于治疗双相情感障碍、保护视网膜和促进伤口愈合等多种其他适应症。临床医生应建议需要服用苯妥英钠的患者进行治疗药物监测,因为即使药物浓度与推荐治疗范围的微小偏差也可能导致治疗效果不佳或不良反应。目前市面上有苯妥英钠的注射剂和口服剂型。 苯妥英钠是一种抗癫痫药物。苯妥英钠的作用机制是作为细胞色素P450 1A2、细胞色素P450 2B6、细胞色素P450 2C8、细胞色素P450 2C19、细胞色素P450 2D6、细胞色素P450 3A和细胞色素P450 2C9的诱导剂。苯妥英钠的生理效应是通过降低中枢神经系统紊乱的电活动来实现的。苯妥英钠,曾用名二苯乙内酰脲,是一种强效抗惊厥药,用于治疗和预防全身性大发作、复杂部分性发作和癫痫持续状态。苯妥英钠曾是最常用的抗癫痫药物,但如今其使用量已逐渐减少,被更现代、耐受性更好的药物所取代。苯妥英钠虽然不常见,但却是急性特异性药物性肝病的常见病因,这种肝病可能很严重,甚至致命。苯妥英钠是苯妥英钠的钠盐形式,苯妥英钠是一种乙内酰脲衍生物,也是一种具有抗癫痫活性的非镇静性抗癫痫药物。苯妥英钠促进运动皮层神经元中的钠离子外流,从而稳定神经元并抑制突触传递。这导致突触后强直增强作用减弱,抑制动作电位的重复发放,最终抑制癫痫发作的扩散。苯妥英钠是一种乙内酰脲衍生物,也是一种具有抗癫痫活性的非镇静性抗癫痫药物。苯妥英钠可能通过促进运动皮层神经元钠离子外流,降低突触后强直增强作用而发挥作用。这种增强作用的降低可防止皮层癫痫灶扩散至邻近区域,从而稳定神经元的兴奋阈值。此外,该药似乎还能降低肌梭对牵张的敏感性,导致肌肉松弛。 苯妥英钠是一种用于治疗多种癫痫的抗惊厥药。它同时也是一种抗心律失常药和肌肉松弛剂。其治疗作用机制尚不明确,但已描述了其几种细胞作用,包括对离子通道、主动转运和一般膜稳定性的影响。其肌肉松弛作用的机制似乎与降低肌梭对牵张的敏感性有关。苯妥英钠曾被提议用于其他几种治疗用途,但由于其诸多不良反应和与其他药物的相互作用,其应用受到限制。 苯妥英钠是一种用于治疗多种癫痫的抗惊厥药。它还具有抗心律失常和肌肉松弛作用。其治疗机制尚不明确,但已描述了其几种细胞作用,包括对离子通道、主动转运和一般膜稳定性的影响。其肌肉松弛作用的机制似乎与降低肌梭对牵拉的敏感性有关。苯妥英钠曾被提议用于其他几种治疗用途,但由于其诸多不良反应和与其他药物的相互作用,其应用受到限制。 另见:苯妥英钠(注释已移至)。 药物适应症 苯妥英钠适用于治疗癫痫大发作、复杂部分性发作,以及预防和治疗神经外科手术期间或术后癫痫发作。注射用苯妥英钠及其磷酸酯前药制剂[磷苯妥英钠]适用于治疗强直-阵挛性癫痫持续状态,以及预防和治疗神经外科手术期间发生的癫痫发作。 作用机制 尽管苯妥英钠最早于1946年出现在文献中,但其作用机制的阐明却历经数十年。虽然一些科学家确信苯妥英钠会改变钠离子通透性,但直到20世纪80年代,这种现象才与电压门控钠通道联系起来。苯妥英钠通常被描述为一种非特异性钠通道阻滞剂,几乎对所有电压门控钠通道亚型均有效。更具体地说,苯妥英钠通过抑制导致高频动作电位在神经元间传播的正反馈回路来预防癫痫发作。 其作用机制尚未完全阐明,但普遍认为涉及稳定细胞体、轴突和突触处的神经元膜,并限制神经元活动或癫痫发作的扩散。在神经元中,苯妥英钠通过延长神经冲动产生过程中的通道失活时间来减少钠离子和钙离子的内流。苯妥英钠阻断神经元的电压依赖性钠通道,并抑制钙离子跨神经元膜的流动,从而有助于稳定神经元。它还能降低突触传递,并减少突触后强直增强作用。苯妥英钠增强神经元和/或神经胶质细胞的钠ATP酶活性。它还通过抑制钙调蛋白磷酸化来影响第二信使系统,并可能改变环核苷酸的生成或代谢。 苯妥英钠可能有助于使钠和钙离子流入心肌浦肯野纤维正常化。异常的心室自律性和膜反应性降低。此外,苯妥英钠缩短不应期,从而缩短QT间期和动作电位持续时间。 确切机制尚不清楚。苯妥英钠可能作用于中枢神经系统,降低突触传递或减少导致神经元放电的时间刺激总和(抗点燃效应)。苯妥英钠通过减少兴奋的自我维持和重复放电来提高面部疼痛阈值并缩短发作持续时间。 苯妥英钠作为肌肉松弛剂的作用机制被认为与其抗惊厥作用相似。在运动障碍中,膜稳定作用可减少神经和肌肉细胞异常的持续重复放电和增强作用。 多项研究表明,角质细胞生长因子 (KGF) 通过与特异性 KGF 受体 (KGFR) 结合,在损伤后的上皮再生过程中发挥重要作用。包括抗癫痫药物苯妥英钠 (PHT) 在内的多种药物已广泛应用于临床,以促进伤口愈合。尽管 PHT 在此过程中的作用机制尚不完全清楚,但 PHT 在伤口愈合中的活性可能通过 KGF 和 KGFR 介导。在本研究中,我们利用酶联免疫吸附试验和流式细胞术表明,PHT 可分别使牙龈成纤维细胞和上皮细胞中 KGF 的分泌和 KGFR 的表达增加 150% 以上。此外,半定量逆转录-聚合酶链式反应分析表明,苯妥英钠(PHT)也显著增加了这些细胞中KGF和KGFR基因的转录。 苯妥英钠(5,5-二苯基乙内酰脲)是一种经典的抗癫痫药物,主要用于治疗部分性发作和全身强直-阵挛性发作[2][3] - 其抗惊厥作用的核心机制是阻断处于失活状态的电压门控钠通道,从而抑制异常的神经元过度兴奋和癫痫发作的传播[2][3][5] - 这是首项报道苯妥英钠(5,5-二苯基乙内酰脲)对乳腺癌具有抗肿瘤活性的研究,包括抑制细胞增殖、迁移、侵袭和诱导细胞凋亡,提示其具有用于癌症治疗的潜在用途[1] - 边缘系统癫痫发生可降低苯妥英钠(5,5-二苯基乙内酰脲)的抗惊厥疗效可能与致痫脑区钠通道表达或功能的改变有关[6] - 苯妥英钠(5,5-二苯基乙内酰脲)对神经肌肉接头的抑制作用可能导致其在临床应用中出现肌肉无力等潜在副作用[7] |
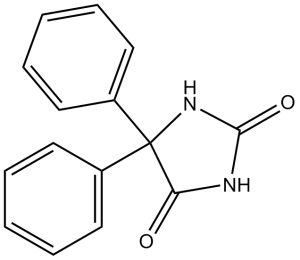
| 分子式 |
C₁₅H₁₂N₂O₂
|
|
|---|---|---|
| 分子量 |
252.27
|
|
| 精确质量 |
252.089
|
|
| 元素分析 |
C, 71.42; H, 4.79; N, 11.10; O, 12.68
|
|
| CAS号 |
57-41-0
|
|
| 相关CAS号 |
Phenytoin sodium;630-93-3;Phenytoin-d10;65854-97-9;Phenytoin-15N2,13C;78213-26-0; 57-41-0
|
|
| PubChem CID |
1775
|
|
| 外观&性状 |
White to off-white solid powder
|
|
| 密度 |
1.3±0.1 g/cm3
|
|
| 沸点 |
464.0±55.0 °C at 760 mmHg
|
|
| 熔点 |
293-295 °C(lit.)
|
|
| 闪点 |
305.8±20.8 °C
|
|
| 蒸汽压 |
0.0±1.2 mmHg at 25°C
|
|
| 折射率 |
1.652
|
|
| LogP |
2.29
|
|
| tPSA |
58.2
|
|
| 氢键供体(HBD)数目 |
2
|
|
| 氢键受体(HBA)数目 |
2
|
|
| 可旋转键数目(RBC) |
2
|
|
| 重原子数目 |
19
|
|
| 分子复杂度/Complexity |
350
|
|
| 定义原子立体中心数目 |
0
|
|
| InChi Key |
CXOFVDLJLONNDW-UHFFFAOYSA-N
|
|
| InChi Code |
InChI=1S/C15H12N2O2/c18-13-15(17-14(19)16-13,11-7-3-1-4-8-11)12-9-5-2-6-10-12/h1-10H,(H2,16,17,18,19)
|
|
| 化学名 |
2,4-Imidazolidinedione, 5,5-diphenyl-
|
|
| 别名 |
|
|
| HS Tariff Code |
2934.99.9001
|
|
| 存储方式 |
Powder -20°C 3 years 4°C 2 years In solvent -80°C 6 months -20°C 1 month |
|
| 运输条件 |
Room temperature (This product is stable at ambient temperature for a few days during ordinary shipping and time spent in Customs)
|
| 溶解度 (体外实验) |
|
|||
|---|---|---|---|---|
| 溶解度 (体内实验) |
配方 1 中的溶解度: ≥ 2.5 mg/mL (9.91 mM) (饱和度未知) in 10% DMSO + 40% PEG300 + 5% Tween80 + 45% Saline (这些助溶剂从左到右依次添加,逐一添加), 澄清溶液。
例如,若需制备1 mL的工作液,可将100 μL 25.0 mg/mL澄清DMSO储备液加入到400 μL PEG300中,混匀;然后向上述溶液中加入50 μL Tween-80,混匀;加入450 μL生理盐水定容至1 mL。 *生理盐水的制备:将 0.9 g 氯化钠溶解在 100 mL ddH₂O中,得到澄清溶液。 配方 2 中的溶解度: ≥ 2.5 mg/mL (9.91 mM) (饱和度未知) in 10% DMSO + 90% (20% SBE-β-CD in Saline) (这些助溶剂从左到右依次添加,逐一添加), 澄清溶液。 例如,若需制备1 mL的工作液,可将 100 μL 25.0 mg/mL澄清DMSO储备液加入900 μL 20% SBE-β-CD生理盐水溶液中,混匀。 *20% SBE-β-CD 生理盐水溶液的制备(4°C,1 周):将 2 g SBE-β-CD 溶解于 10 mL 生理盐水中,得到澄清溶液。 View More
配方 3 中的溶解度: ≥ 2.5 mg/mL (9.91 mM) (饱和度未知) in 10% DMSO + 90% Corn Oil (这些助溶剂从左到右依次添加,逐一添加), 澄清溶液。 1、请先配制澄清的储备液(如:用DMSO配置50 或 100 mg/mL母液(储备液)); 2、取适量母液,按从左到右的顺序依次添加助溶剂,澄清后再加入下一助溶剂。以 下列配方为例说明 (注意此配方只用于说明,并不一定代表此产品 的实际溶解配方): 10% DMSO → 40% PEG300 → 5% Tween-80 → 45% ddH2O (或 saline); 假设最终工作液的体积为 1 mL, 浓度为5 mg/mL: 取 100 μL 50 mg/mL 的澄清 DMSO 储备液加到 400 μL PEG300 中,混合均匀/澄清;向上述体系中加入50 μL Tween-80,混合均匀/澄清;然后继续加入450 μL ddH2O (或 saline)定容至 1 mL; 3、溶剂前显示的百分比是指该溶剂在最终溶液/工作液中的体积所占比例; 4、 如产品在配制过程中出现沉淀/析出,可通过加热(≤50℃)或超声的方式助溶; 5、为保证最佳实验结果,工作液请现配现用! 6、如不确定怎么将母液配置成体内动物实验的工作液,请查看说明书或联系我们; 7、 以上所有助溶剂都可在 Invivochem.cn网站购买。 |
| 制备储备液 | 1 mg | 5 mg | 10 mg | |
| 1 mM | 3.9640 mL | 19.8200 mL | 39.6401 mL | |
| 5 mM | 0.7928 mL | 3.9640 mL | 7.9280 mL | |
| 10 mM | 0.3964 mL | 1.9820 mL | 3.9640 mL |
1、根据实验需要选择合适的溶剂配制储备液 (母液):对于大多数产品,InvivoChem推荐用DMSO配置母液 (比如:5、10、20mM或者10、20、50 mg/mL浓度),个别水溶性高的产品可直接溶于水。产品在DMSO 、水或其他溶剂中的具体溶解度详见上”溶解度 (体外)”部分;
2、如果您找不到您想要的溶解度信息,或者很难将产品溶解在溶液中,请联系我们;
3、建议使用下列计算器进行相关计算(摩尔浓度计算器、稀释计算器、分子量计算器、重组计算器等);
4、母液配好之后,将其分装到常规用量,并储存在-20°C或-80°C,尽量减少反复冻融循环。
计算结果:
工作液浓度: mg/mL;
DMSO母液配制方法: mg 药物溶于 μL DMSO溶液(母液浓度 mg/mL)。如该浓度超过该批次药物DMSO溶解度,请首先与我们联系。
体内配方配制方法:取 μL DMSO母液,加入 μL PEG300,混匀澄清后加入μL Tween 80,混匀澄清后加入 μL ddH2O,混匀澄清。
(1) 请确保溶液澄清之后,再加入下一种溶剂 (助溶剂) 。可利用涡旋、超声或水浴加热等方法助溶;
(2) 一定要按顺序加入溶剂 (助溶剂) 。