| 规格 | 价格 | 库存 | 数量 |
|---|---|---|---|
| 250mg |
|
||
| 500mg |
|
||
| 1g |
|
||
| 2g |
|
||
| 5g |
|
||
| 10g |
|
||
| Other Sizes |
|
| 靶点 |
Epithelial sodium channels (ENaCs) [1]
- ATP-sensitive potassium channels (KATP) (ED50 for anticonvulsant effect in mice: ~25 mg/kg)[3] - Delayed rectifier potassium current (IK) [7] |
|---|---|
| 体外研究 (In Vitro) |
Triamterene 对 HCT116 和 CT26 细胞具有细胞毒性,IC50 值为 31.30 和 24.45 μM [5]。 Triamterene(100 和 200 µM,2 小时)促进溶酶体破裂,降低溶酶体完整性,并引发 HepG2 细胞裂解 [6]。 Triamterene (10-100 µM) 抑制豚鼠心室肌细胞中的延迟整流钾电流 [7]。
在表达ENaCs的非洲爪蟾卵母细胞中,氨苯蝶啶(SKF8542)(0.1-10 mM)以浓度依赖方式阻断ENaC介导的钠电流。1 mM浓度时,钠电流抑制率达68%,且阻断作用不依赖电压,提示药物直接结合通道孔道[1] - 在人肝癌(HepG2)和乳腺癌(MCF-7)细胞中,氨苯蝶啶(SKF8542)(50-200 μM)表现出浓度依赖性细胞毒性,48小时处理后的IC50值分别为120 μM(HepG2)和150 μM(MCF-7)。多光谱法证实,该药物通过嵌入方式与DNA相互作用,并改变人血清白蛋白(HSA)的二级结构[5] - 在人宫颈癌(HeLa)细胞中,氨苯蝶啶(SKF8542)(50-150 μM)通过加剧溶酶体膜通透性,诱导溶酶体自噬降解。100 μM浓度时,溶酶体pH升高0.8个单位,组织蛋白酶B/D活性降低45-55%,Western blot检测显示LC3-II/LC3-I比值和Beclin-1表达上调[6] - 在分离的豚鼠心室肌细胞中,氨苯蝶啶(SKF8542)(1-10 μM)以浓度依赖方式抑制延迟整流钾电流(IK)。5 μM浓度时,IK幅度降低52%,且不改变通道激活或失活的电压依赖性[7] |
| 体内研究 (In Vivo) |
除了静脉注射戊四唑 (PTZ)(0.5%,1 mL/min)、腹腔注射 PTZ(85 mg/kg)和最大休克癫痫发作(在 MES 大鼠模型中显示出抗惊厥功效)诱导的惊厥外,曲美烯(10- 40 mg/kg/天口服,5天)[3]。在清醒的盐水大鼠中,氨苯蝶啶 (25 mg/kg) 会降低尿镁排泄量 [4]。
在戊四氮(PTZ)诱导的惊厥小鼠模型中,腹腔注射氨苯蝶啶(SKF8542)(10 mg/kg、25 mg/kg、50 mg/kg)表现出剂量依赖性抗惊厥活性,ED50值为25 mg/kg,50 mg/kg剂量可保护80%的小鼠免受致死性惊厥。KATP通道开放剂吡那地尔可逆转该效应,证实其抗惊厥作用通过阻断KATP通道介导[3] - 在清醒盐水负荷大鼠中,口服氨苯蝶啶(SKF8542)(10 mg/kg、20 mg/kg)与对照组相比,尿镁排泄量分别减少35%(10 mg/kg)和58%(20 mg/kg),对尿钠和尿钾排泄无显著影响[4] |
| 酶活实验 |
ENaC通道活性检测:向非洲爪蟾卵母细胞注射ENaC cRNA,培养2-3天,采用全细胞膜片钳技术记录钠电流。将梯度浓度(0.1-10 mM)的氨苯蝶啶(SKF8542)加入细胞外液,电压方案设定为钳制电位-60 mV,去极化至+40 mV,再复极化至-60 mV,通过定量钠电流峰值幅度评估阻断效率[1]
- IK通道活性检测:酶解法分离豚鼠心室肌细胞,接种到盖玻片上,采用全细胞膜片钳技术记录IK。向细胞外液加入氨苯蝶啶(SKF8542)(1-10 μM),电压方案包括钳制电位-40 mV,去极化至+60 mV(500 ms),复极化至-50 mV,通过测量尾电流幅度计算抑制率[7] - KATP通道活性检测:制备含海马神经元的小鼠脑切片,采用膜片钳技术记录KATP电流。向浴液中加入氨苯蝶啶(SKF8542)(5-30 μM),记录药物处理前后的电流幅度变化,评估通道阻断效果[3] |
| 细胞实验 |
免疫荧光[6]
细胞类型: HepG2 细胞 测试浓度: 100 和 200 µM 孵育时间: 2 h 实验结果:诱导Gal3-puncta形成。诱导 TFEB 从细胞质易位至细胞核。 细胞毒性及生物分子相互作用实验:将HepG2和MCF-7细胞接种到96孔板(1×10^3个细胞/孔),用氨苯蝶啶(SKF8542)(50-200 μM)处理48小时,MTT法检测细胞活力。DNA相互作用分析中,将药物与小牛胸腺DNA孵育,检测紫外-可见吸收光谱、荧光光谱和圆二色谱变化;HSA相互作用通过多光谱法分析构象改变[5] - 溶酶体自噬实验:将HeLa细胞接种到6孔板和8孔 chamber 玻片,加入氨苯蝶啶(SKF8542)(50-150 μM),培养24小时。通过LysoTracker Red染色和共聚焦显微镜评估溶酶体完整性,Western blot检测LC3-I/II、Beclin-1和组织蛋白酶B/D的表达,使用pH敏感荧光探针测量溶酶体pH[6] - 心室肌细胞电生理实验:将分离的豚鼠心室肌细胞接种到盖玻片上,向记录槽中加入氨苯蝶啶(SKF8542)(1 μM、5 μM、10 μM),通过全细胞膜片钳记录IK,分析IK激活和失活的电压依赖性[7] |
| 动物实验 |
戊四唑(PTZ)诱导惊厥小鼠模型:雄性ICR小鼠(20-25 g)随机分为对照组和治疗组。将氨苯蝶啶(SKF8542)溶于DMSO和生理盐水(DMSO终浓度≤5%)中,于PTZ注射(80 mg/kg,腹腔注射)前30分钟分别腹腔注射10 mg/kg、25 mg/kg或50 mg/kg的氨苯蝶啶。记录30分钟内的惊厥严重程度和存活率,并计算ED50。在逆转实验中,于注射氨苯蝶啶前15分钟给予匹那地尔(10 mg/kg)[3]。
- 生理盐水负荷大鼠模型:雄性Wistar大鼠(200-250 g)腹腔注射等渗盐水(10 mL/kg)以诱导利尿。口服给予氨苯蝶啶(SKF8542),剂量为10 mg/kg或20 mg/kg。每隔1小时收集一次尿液样本,持续4小时,并采用原子吸收光谱法测定尿镁、尿钠和尿钾浓度[4]。 |
| 药代性质 (ADME/PK) |
吸收、分布和排泄
氨苯蝶啶在胃肠道中吸收迅速。口服后2至4小时内起效,作用持续时间为12至16小时。据报道,氨苯蝶啶的利尿作用可能在给药后数天内无法观察到。在一项药代动力学研究中,氨苯蝶啶的口服生物利用度为52%。对空腹健康男性志愿者单次口服给药后,氨苯蝶啶的平均AUC约为148.7 ng·h/mL,平均血浆峰浓度(Cmax)为46.4 ng/mL,在给药后1.1小时达到。在一项有限的研究中,氨苯蝶啶与氢氯噻嗪联合用药可使氨苯蝶啶的生物利用度提高约 67%,并使药物吸收延迟最多 2 小时。建议氨苯蝶啶在餐后服用;在一项有限的研究中,氨苯蝶啶与氢氯噻嗪联合用药并同时摄入高脂餐,可提高氨苯蝶啶及其活性硫酸盐代谢物的平均生物利用度和血清峰浓度,并使活性成分的吸收延迟最多 2 小时。氨苯蝶啶及其代谢物通过肾脏滤过和肾小管分泌排泄。口服后,约有不到 50% 的口服剂量进入尿液。口服剂量约20%以原形经尿液排出,70%以羟基氨苯蝶啶硫酸酯的形式排出,10%以游离羟基氨苯蝶啶和氨苯蝶啶葡萄糖醛酸苷的形式排出。 在一项健康志愿者静脉注射氨苯蝶啶的药理学研究中,氨苯蝶啶及其羟基化酯代谢物的中央室分布容积分别为1.49 L/kg和0.11 L/kg。研究发现氨苯蝶啶能够穿过胎盘屏障,并在动物脐带血中出现。 健康志愿者静脉注射氨苯蝶啶后,总血浆清除率为4.5 L/min,肾血浆清除率为0.22 L/kg。 早期的体内研究表明,豚鼠和狒狒脑内氨苯蝶啶浓度较低,且该药物能够从胎儿转移至母体。为了进一步阐明氨苯蝶啶在中枢神经系统 (CNS)、胎盘和肾脏中的转运系统,我们进行了额外的研究。在豚鼠中,给药后 3.5 分钟,脑组织与血浆游离药物浓度比达到极低水平 (0.1),并在 180 分钟的药物输注期间维持在该水平。脑脊液 (CSF) 中的药物浓度与脑组织中的药物浓度相似。在犬类研究中,当脑脊液中氨苯蝶啶的浓度达到纳克/毫升和微克/毫升时,脑组织与血浆游离药物浓度比逐渐升高。对胎羊和母羊进行氨苯蝶啶给药后发现,胎盘从胎儿血浆到胎盘的提取率 (E) 是母体血浆到胎盘提取率的 20 倍。即使母体循环中氨苯蝶啶的浓度是胎儿的 10 倍,胎儿血浆到胎盘的提取率 (E) 也未受到影响。这些发现和肾清除率研究支持中枢神经系统、胎盘和肾脏对氨苯蝶啶的主动转运;这些系统的生理底物尚不清楚。 本研究对32例肾功能受损程度不同的患者进行了氨苯蝶啶及其活性II期代谢物的动力学研究;肌酐清除率范围为10至135 mL/min。氨苯蝶啶的血浆浓度-时间曲线下面积(AUC)不受肾功能的影响,但有效代谢物OH-TA酯的AUC在肾功能衰竭患者中显著升高,表明该代谢物蓄积。在48小时的尿液收集期内,肾功能衰竭患者尿液中氨苯蝶啶及其代谢物的回收率显著降低。这被认为是由于尿排泄延迟所致,与肾清除率降低相对应。由于原药与代谢物的蛋白结合率不同(氨苯蝶啶为55%,代谢物为91%),其肾清除率高于代谢物。后者几乎完全通过肾小管分泌清除,肾外清除作用较小。……尽管肾脏清除只是氨苯蝶啶的次要排泄途径,但却是4'-羟基氨苯蝶啶硫酸盐的主要清除途径。因此,在肾功能受损的患者中,硫酸盐的蓄积量显著且呈进行性增加,而氨苯蝶啶的蓄积量则可忽略不计。研究人员观察了32例肌酐清除率差异很大(10-135 mL/min,肌酐清除率是肾功能的指标)的患者体内氨苯蝶啶的药代动力学。结果显示,在肾功能减退的患者中,血浆中硫酸盐的蓄积量显著增加,而肾清除率降低。母体药物的血浆浓度未升高。 肝硬化患者羟基化氨苯蝶啶的能力降低,表现为血浆中氨苯蝶啶浓度高而4'-羟基氨苯蝶啶硫酸盐浓度低。在8例无肝病患者中,服用200 mg氨苯蝶啶后,氨苯蝶啶和4'-羟基氨苯蝶啶硫酸盐的血浆峰浓度分别为559 ± 48 ng/mL和2956 ± 320 ng/mL。在7例酒精性肝硬化患者中,氨苯蝶啶的血浆峰浓度升高至1434 ± 184 ng/mL,而硫酸盐浓度则降低至469 ± 84 ng/mL。肝硬化患者的肾清除率也降低:氨苯蝶啶及其硫酸盐的清除率分别为 2.8 ± 0.7 和 38.0 ± 6.6 mL/分钟,而无肝病患者的相应清除率分别为 14.4 ± 1.5 和 116.7 ± 11.6 mL/分钟。 有关氨苯蝶啶(共 12 项)的更多吸收、分布和排泄(完整)数据,请访问 HSDB 记录页面。 代谢/代谢物 氨苯蝶啶经 CYP1A2 酶进行 I 期代谢,包括羟基化,生成 4'-羟基氨苯蝶啶。 4'-羟基氨苯蝶啶在胞质磺基转移酶介导的II相代谢中进一步转化,形成主要代谢物4'-羟基氨苯蝶啶硫酸盐,后者保留了利尿活性。该代谢物的血浆和尿液浓度均远高于氨苯蝶啶,而硫酸盐结合物的肾清除率低于氨苯蝶啶;与氨苯蝶啶相比,硫酸盐结合物的肾清除率较低可能是由于该代谢物在血浆中的游离分数较低所致。 氨苯蝶啶的代谢和排泄途径尚未完全明确。据报道,该药物代谢为6-对羟基氨苯蝶啶及其硫酸盐结合物。 在32例肾功能受损程度不同的患者中研究了氨苯蝶啶及其活性II相代谢物的药代动力学;肌酐清除率范围为10至135 mL/min。氨苯蝶啶的血浆浓度-时间曲线下面积(AUC)不受肾功能的影响,但其有效代谢物OH-TA酯的AUC在肾功能衰竭时显著升高,表明该代谢物蓄积。肾功能衰竭患者在48小时尿液收集期内氨苯蝶啶及其代谢物的回收率显著降低。这被认为是由于尿排泄延迟,与肾清除率降低相对应。由于氨苯蝶啶和代谢物的蛋白结合率不同(氨苯蝶啶为55%,代谢物为91%),原药的肾清除率高于代谢物。后者几乎完全通过肾小管分泌清除,肾外清除较少。……肝硬化患者羟基化氨苯蝶啶的能力降低,表现为血浆中氨苯蝶啶浓度高而4'-羟基氨苯蝶啶硫酸盐浓度低。在给予200 mg氨苯蝶啶后,8例无肝病患者的血浆峰浓度分别为氨苯蝶啶559 ± 48 ng/mL和4'-羟基氨苯蝶啶硫酸盐2956 ± 320 ng/mL。在7例酒精性肝硬化患者中,氨苯蝶啶的血浆峰浓度升高至1434 ± 184 ng/mL,而硫酸盐的浓度则降低至469 ± 84 ng/mL。肝硬化患者的肾清除率也降低:三氨苯蝶啶及其硫酸盐的清除率分别为 2.8 ± 0.7 和 38.0 ± 6.6 mL/分钟,而无肝病患者的相应清除率分别为 14.4 ± 1.5 和 116.7 ± 11.6 mL/分钟。 生物半衰期 该药物在血浆中的半衰期为 1.5 至 2 小时。在一项涉及健康志愿者的药代动力学研究中,静脉输注母体药物后,氨苯蝶啶和 4′-羟基氨苯蝶啶硫酸盐的末端半衰期分别为 255 ± 42 分钟和 188 ± 70 分钟。 氨苯蝶啶的血浆半衰期为 100-150 分钟。 吸收:口服氨苯蝶啶 (SKF8542) 后,人体的口服生物利用度为 40-50%[2] - 分布:该药物在人体内的分布容积为 1.5-2.0 L/kg[2] - 代谢:在肝脏中代谢极少;大部分药物以原药形式排出体外[2] - 排泄:约 80% 的给药剂量经尿液排出,20% 经粪便排出[2] - 半衰期:静脉给药后,药物在人体内的消除半衰期为 10-12 小时[2] |
| 毒性/毒理 (Toxicokinetics/TK) |
毒性概述
识别和用途:氨苯蝶啶是一种上皮钠通道阻滞剂,在人类患者中用作利尿剂,在兽医学中也用于犬猫。其在犬猫中的应用经验较少,因此很少推荐使用。人体研究:氨苯蝶啶过量可能导致电解质紊乱,尤其是高钾血症。也可能出现恶心、呕吐、其他胃肠道不适和乏力。低血压也可能发生,尤其是在与氢氯噻嗪或其他利尿剂或降压药合用时。一名患有失代偿性酒精性肝硬化和营养不良的患者在接受氨苯蝶啶治疗期间出现黏膜溃疡和严重的骨髓功能不全,并伴有明显的巨幼细胞转化。已有两例氨苯蝶啶结晶性肾病的报道。一名患者在服用氨苯蝶啶期间出现急性血管内溶血和肾功能衰竭。动物研究:在第一项小鼠研究中,氨苯蝶啶显著增加了雌性小鼠肝细胞腺瘤的发生率。在第二项研究中,暴露组小鼠的存活率与对照组相似。雄性和雌性小鼠肝细胞腺瘤的发生率均显著增加,雌性小鼠肝细胞腺瘤或癌(两者合并)的发生率也显著增加。在第一项和第二项研究中,部分治疗组小鼠的肝脏病灶发生率均有所增加。氨苯蝶啶治疗还导致治疗相关性甲状腺滤泡细胞增生。氨苯蝶啶显著增加了雄性大鼠肝细胞腺瘤的发生率。所有三个给药组的雄性大鼠均出现肝细胞腺瘤,而对照组雄性大鼠未出现肝细胞腺瘤。雌性大鼠的肿瘤发生率未见显著增加。在对大鼠进行的生殖研究中,未发现氨苯蝶啶对胎儿造成损害的证据。氨苯蝶啶对鼠伤寒沙门氏菌TA98、TA100、TA1535或TA1537菌株无致突变性,无论是否进行外源性代谢活化。氨苯蝶啶在有或无代谢活化的情况下,均未诱导中国仓鼠卵巢细胞的染色体畸变。在有或无代谢活化的情况下,氨苯蝶啶均能诱导中国仓鼠卵巢细胞的姐妹染色单体交换。 肝毒性 氨苯蝶啶治疗与罕见的特异性、临床表现明显的肝损伤病例相关,这些肝损伤通常较轻且无黄疸。肝损伤通常在治疗4至12周后出现,血清酶升高模式通常为肝细胞性或混合性。发热是主要症状,且该反应通常更符合药物热而非肝毒性(病例 1)。皮疹和嗜酸性粒细胞增多症也可能出现,但通常不明显。自身抗体罕见。所有已发表的氨苯蝶啶相关肝损伤病例均为自限性,停药后迅速缓解。 可能性评分:D(可能是临床上明显的肝损伤的罕见原因)。 妊娠和哺乳期影响 ◉ 哺乳期用药概述 由于尚无已发表的氨苯蝶啶在哺乳期应用经验,因此可能更倾向于选择其他药物,尤其是在哺乳新生儿或早产儿时。 ◉ 对母乳喂养婴儿的影响 截至修订日期,未找到相关的已发表信息。 ◉ 对泌乳和母乳的影响 强烈的利尿作用可抑制泌乳;然而,单用氨苯蝶啶不太可能具有足够的效力来产生这种效应。 蛋白质结合 67% 与蛋白质结合。 相互作用 从原配方(现已停产)的Dyazide胶囊中口服氢氯噻嗪的生物利用度约为Maxzide片剂或单方片剂或药物溶液的50-65%。在一项针对少量健康成年人的交叉研究中,受试者单次服用该药物,72小时内尿液中回收的氢氯噻嗪平均剂量,Dyazide原配方胶囊约为30%,而Maxzide片剂或单方片剂约为60%。1995年,Dyazide胶囊进行了重新配方,以提高氨苯蝶啶和氢氯噻嗪的口服生物利用度。改良后的Dyazide胶囊中氨苯蝶啶和氢氯噻嗪的口服生物利用度与两种药物的水性混悬液相当,新配方平均分别为85%和82%,而混悬液的生物利用度分别为100%和100%。此外,与原配方相比,改良后的Dyazide胶囊的个体间生物利用度差异降低了约40%。生产商表示,改良后的Dyazide胶囊与25毫克氢氯噻嗪单方片剂和37.5毫克氨苯蝶啶胶囊也具有生物等效性。在健康成人中,服用改良配方的Dyazide并与高脂餐同服,可使氨苯蝶啶的平均生物利用度提高约67%,6-对羟基氨苯蝶啶提高约50%,氢氯噻嗪提高约17%,并提高氨苯蝶啶及其对羟基代谢物的峰浓度,同时使活性药物的吸收延迟最多2小时。 氨苯蝶啶不应与其他保钾利尿剂(例如,阿米洛利、螺内酯)同时使用,因为与单独使用氨苯蝶啶相比,同时使用这些药物可能会增加高钾血症的风险。至少有2例死亡病例报告,患者同时服用氨苯蝶啶和螺内酯;其中1例患者用药剂量超过推荐剂量,另1例患者未密切监测血清电解质。服用保钾利尿剂时应谨慎,并应在接受血管紧张素转换酶 (ACE) 抑制剂(例如卡托普利、依那普利)治疗的患者中频繁监测血钾水平,因为与 ACE 抑制剂合用可能会增加高钾血症的风险。必要时应减少氨苯蝶啶的剂量或停药。肾功能不全患者发生高钾血症的风险可能增加。 在一项三期交叉研究中,23 例肝硬化、腹水和下肢水肿患者分别接受每日 40 mg 呋塞米单药治疗,以及与每日 50 mg 氨苯蝶啶联合治疗和与每日 100 mg 氨苯蝶啶联合治疗。单独使用呋塞米时,基线钾排泄量未增加;但同时服用 50 mg 或 100 mg 氨苯蝶啶时,钾排泄量下降。两种剂量的氨苯蝶啶均增强了呋塞米的利尿作用。 与单独使用氨苯蝶啶相比,同时服用氨苯蝶啶和钾补充剂、含钾药物(例如,注射用青霉素G钾)或其他含钾物质(例如,代盐、低盐牛奶)可能会增加高钾血症的风险,因此禁止联合使用。 有关氨苯蝶啶的更多相互作用(完整)数据(共11项),请访问HSDB记录页面。 非人类毒性值 大鼠口服LD50:400 mg/kg 大鼠腹腔注射LD50:200 mg/kg 小鼠口服LD50:285 mg/kg 小鼠腹腔注射LD50:249 mg/kg 小鼠皮下注射LD50:620 mg/kg 体外毒性:氨苯蝶啶SKF8542 对癌细胞显示出细胞毒性,IC50 值分别为 120 μM (HepG2) 和 150 μM (MCF-7);浓度 ≤100 μM 时对正常人成纤维细胞无细胞毒性[5] - 血浆蛋白结合率:该药物在人体内与血浆蛋白的结合率为 80-85%[2] |
| 参考文献 |
|
| 其他信息 |
治疗用途
利尿剂;上皮钠通道阻滞剂 /临床试验/ ClinicalTrials.gov 是一个注册库和结果数据库,收录了全球范围内由公共和私人机构资助的人体临床研究。该网站由美国国家医学图书馆 (NLM) 和美国国立卫生研究院 (NIH) 维护。ClinicalTrials.gov 上的每条记录都包含研究方案的摘要信息,包括:疾病或病症;干预措施(例如,正在研究的医疗产品、行为或程序);研究的标题、描述和设计;参与要求(资格标准);研究开展地点;研究地点的联系方式;以及其他健康网站相关信息的链接,例如 NLM 的 MedlinePlus(用于患者健康信息)和 PubMed(用于医学领域学术文章的引文和摘要)。氨苯蝶啶已收录于数据库中。 Dyrenium(氨苯蝶啶)适用于治疗充血性心力衰竭、肝硬化和肾病综合征相关的水肿;类固醇引起的水肿、特发性水肿以及继发性醛固酮增多症引起的水肿。/已收录于美国产品标签/ Dyrenium可单独使用,也可与其他利尿剂联合使用,以增强其利尿作用或发挥其保钾作用。对于因继发性醛固酮增多症而对噻嗪类或其他利尿剂耐药或仅部分有效的患者,Dyrenium也可促进利尿。 /包含于美国产品标签/ 有关氨苯蝶啶(共6种)的更多治疗用途(完整)数据,请访问HSDB记录页面。 药物警告 /黑框警告/ 警告:所有保钾利尿剂(包括Dyrenium)均可能导致血清钾水平异常升高(≥5.5 mEq/L)。肾功能不全和糖尿病患者(即使没有肾功能不全的证据)以及老年人或重症患者更容易发生高钾血症。由于未纠正的高钾血症可能致命,因此必须频繁监测血清钾水平,尤其是在服用Dyrenium的患者、剂量改变时或患有任何可能影响肾功能的疾病时。 Dyrenium不应与正在服用其他保钾利尿剂(例如螺内酯、盐酸阿米洛利或其他含有氨苯蝶啶的制剂)的患者同时服用。已有两例患者因同时服用螺内酯和氨苯蝶啶(Dyrenium 或 Dyazide)而死亡。虽然其中一例患者用药剂量超过了推荐剂量,另一例患者血清电解质监测不当,但这两种药物均不应同时服用。 对于既往存在血钾升高的患者,例如肾功能受损或氮质血症患者,或在服用该药期间出现高钾血症的患者,不应使用氨苯蝶啶(Dyrenium)。服用氨苯蝶啶期间,患者不应同时服用膳食钾补充剂、钾盐或含钾代盐。 一些肝硬化患者在氨苯蝶啶治疗期间出现钾流失,可能导致肝昏迷或肝昏迷前期症状。应密切监测肝硬化患者的血清钾浓度,必要时补充钾。 有关氨苯蝶啶(共25条)的更多药物警告(完整)数据,请访问HSDB记录页面。 药效学 氨苯蝶啶是一种相对较弱的保钾利尿剂和降压药,用于治疗高血压和水肿。它主要作用于肾脏远端肾单位;从远端小管末端到集合管发挥作用,抑制钠离子重吸收并减少钾离子排泄。由于氨苯蝶啶的保钾作用强于促进钠离子排泄,因此可能导致血清钾升高,进而引起高钾血症,并可能伴有心律失常。在服用口服氨苯蝶啶的健康志愿者中,由于氨苯蝶啶可降低肾小球滤过率和肾血浆流量,导致钠和镁的肾脏清除率增加,而尿酸和肌酐的清除率降低。氨苯蝶啶不影响钙的排泄。在临床试验中,氨苯蝶啶与氢氯噻嗪联合使用可增强氢氯噻嗪的降压效果。 氨苯蝶啶 (SKF8542) 是一种保钾利尿剂,临床上用于治疗高血压和与心力衰竭、肝硬化或肾病综合征相关的水肿[1][4] - 其核心利尿机制是阻断远端肾小管中的上皮钠通道 (ENaC),从而减少钠的重吸收和钾的分泌[1][4] - 该药物通过阻断KATP通道在小鼠中表现出抗惊厥活性,提示其可能用于治疗癫痫[3] - 它通过DNA嵌入诱导癌细胞的细胞毒性,并破坏溶酶体的完整性以触发自噬降解,表明其具有潜在的抗肿瘤作用[5][6] - 氨苯蝶啶SKF8542抑制心脏IK,可能影响心脏电生理,因此在心律失常患者中需谨慎使用[7] |
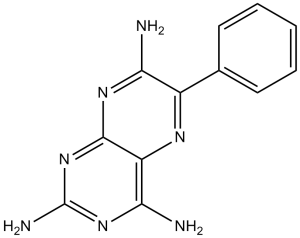
| 分子式 |
C12H11N7
|
|
|---|---|---|
| 分子量 |
253.26
|
|
| 精确质量 |
253.108
|
|
| CAS号 |
396-01-0
|
|
| 相关CAS号 |
Triamterene (Standard);396-01-0;Triamterene-d5;1189922-23-3
|
|
| PubChem CID |
5546
|
|
| 外观&性状 |
Light yellow to yellow solid powder
|
|
| 密度 |
1.502 g/cm3
|
|
| 沸点 |
573.4ºC at 760 mmHg
|
|
| 熔点 |
316°C
|
|
| 闪点 |
11 °C
|
|
| LogP |
2.577
|
|
| tPSA |
129.62
|
|
| 氢键供体(HBD)数目 |
3
|
|
| 氢键受体(HBA)数目 |
7
|
|
| 可旋转键数目(RBC) |
1
|
|
| 重原子数目 |
19
|
|
| 分子复杂度/Complexity |
307
|
|
| 定义原子立体中心数目 |
0
|
|
| InChi Key |
FNYLWPVRPXGIIP-UHFFFAOYSA-N
|
|
| InChi Code |
InChI=1S/C12H11N7/c13-9-7(6-4-2-1-3-5-6)16-8-10(14)18-12(15)19-11(8)17-9/h1-5H,(H6,13,14,15,17,18,19)
|
|
| 化学名 |
6-phenylpteridine-2,4,7-triamine
|
|
| 别名 |
|
|
| HS Tariff Code |
2934.99.9001
|
|
| 存储方式 |
Powder -20°C 3 years 4°C 2 years In solvent -80°C 6 months -20°C 1 month |
|
| 运输条件 |
Room temperature (This product is stable at ambient temperature for a few days during ordinary shipping and time spent in Customs)
|
| 溶解度 (体外实验) |
|
|||
|---|---|---|---|---|
| 溶解度 (体内实验) |
配方 1 中的溶解度: ≥ 1.67 mg/mL (6.59 mM) (饱和度未知) in 10% DMSO + 40% PEG300 + 5% Tween80 + 45% Saline (这些助溶剂从左到右依次添加,逐一添加), 澄清溶液。
例如,若需制备1 mL的工作液,可将100 μL 16.7 mg/mL澄清的DMSO储备液加入到400 μL PEG300中,混匀;再向上述溶液中加入50 μL Tween-80,混匀;然后加入450 μL生理盐水定容至1 mL。 *生理盐水的制备:将 0.9 g 氯化钠溶解在 100 mL ddH₂O中,得到澄清溶液。 配方 2 中的溶解度: ≥ 1.67 mg/mL (6.59 mM) (饱和度未知) in 10% DMSO + 90% (20% SBE-β-CD in Saline) (这些助溶剂从左到右依次添加,逐一添加), 澄清溶液。 例如,若需制备1 mL的工作液,可将 100 μL 16.7mg/mL澄清的DMSO储备液加入到900μL 20%SBE-β-CD生理盐水中,混匀。 *20% SBE-β-CD 生理盐水溶液的制备(4°C,1 周):将 2 g SBE-β-CD 溶解于 10 mL 生理盐水中,得到澄清溶液。 View More
配方 3 中的溶解度: ≥ 1.67 mg/mL (6.59 mM) (饱和度未知) in 10% DMSO + 90% Corn Oil (这些助溶剂从左到右依次添加,逐一添加), 澄清溶液。 配方 4 中的溶解度: 0.5%CMC Na +1% Tween 80: 30mg/mL 1、请先配制澄清的储备液(如:用DMSO配置50 或 100 mg/mL母液(储备液)); 2、取适量母液,按从左到右的顺序依次添加助溶剂,澄清后再加入下一助溶剂。以 下列配方为例说明 (注意此配方只用于说明,并不一定代表此产品 的实际溶解配方): 10% DMSO → 40% PEG300 → 5% Tween-80 → 45% ddH2O (或 saline); 假设最终工作液的体积为 1 mL, 浓度为5 mg/mL: 取 100 μL 50 mg/mL 的澄清 DMSO 储备液加到 400 μL PEG300 中,混合均匀/澄清;向上述体系中加入50 μL Tween-80,混合均匀/澄清;然后继续加入450 μL ddH2O (或 saline)定容至 1 mL; 3、溶剂前显示的百分比是指该溶剂在最终溶液/工作液中的体积所占比例; 4、 如产品在配制过程中出现沉淀/析出,可通过加热(≤50℃)或超声的方式助溶; 5、为保证最佳实验结果,工作液请现配现用! 6、如不确定怎么将母液配置成体内动物实验的工作液,请查看说明书或联系我们; 7、 以上所有助溶剂都可在 Invivochem.cn网站购买。 |
| 制备储备液 | 1 mg | 5 mg | 10 mg | |
| 1 mM | 3.9485 mL | 19.7426 mL | 39.4851 mL | |
| 5 mM | 0.7897 mL | 3.9485 mL | 7.8970 mL | |
| 10 mM | 0.3949 mL | 1.9743 mL | 3.9485 mL |
1、根据实验需要选择合适的溶剂配制储备液 (母液):对于大多数产品,InvivoChem推荐用DMSO配置母液 (比如:5、10、20mM或者10、20、50 mg/mL浓度),个别水溶性高的产品可直接溶于水。产品在DMSO 、水或其他溶剂中的具体溶解度详见上”溶解度 (体外)”部分;
2、如果您找不到您想要的溶解度信息,或者很难将产品溶解在溶液中,请联系我们;
3、建议使用下列计算器进行相关计算(摩尔浓度计算器、稀释计算器、分子量计算器、重组计算器等);
4、母液配好之后,将其分装到常规用量,并储存在-20°C或-80°C,尽量减少反复冻融循环。
计算结果:
工作液浓度: mg/mL;
DMSO母液配制方法: mg 药物溶于 μL DMSO溶液(母液浓度 mg/mL)。如该浓度超过该批次药物DMSO溶解度,请首先与我们联系。
体内配方配制方法:取 μL DMSO母液,加入 μL PEG300,混匀澄清后加入μL Tween 80,混匀澄清后加入 μL ddH2O,混匀澄清。
(1) 请确保溶液澄清之后,再加入下一种溶剂 (助溶剂) 。可利用涡旋、超声或水浴加热等方法助溶;
(2) 一定要按顺序加入溶剂 (助溶剂) 。