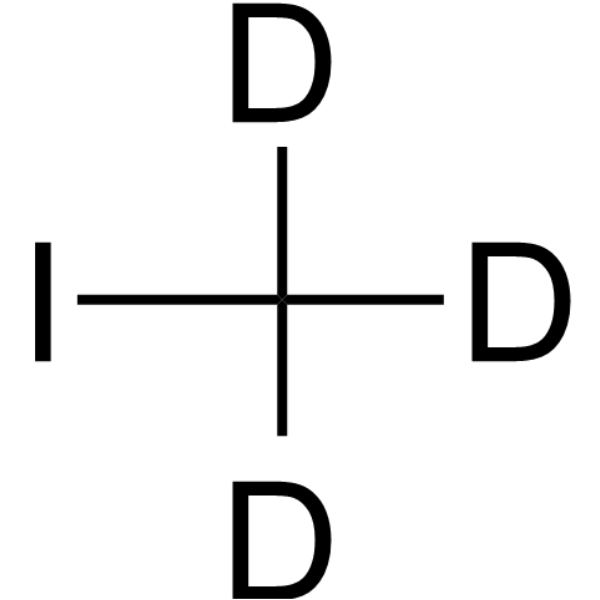
| 规格 | 价格 | 库存 | 数量 |
|---|---|---|---|
| 1g |
|
||
| 5g |
|
||
| Other Sizes |
|
纯度: =99.87%
| 靶点 |
Deuterated form of Iodomethane
|
|---|---|
| 体外研究 (In Vitro) |
药物化合物包括碳、氢和其他元素的稳定重同位素,在药物开发过程中主要作为定量示踪剂。由于氘化可能会影响药物的药代动力学和代谢特性,因此值得关注[1]。
大鼠、兔和人血液和组织中GSH与碘甲烷的体外结合[1] 本研究的目的是确定碘甲烷与GSH在女性人类供体、雄性Sprague-Dawley大鼠、妊娠NZW兔和胎儿的全血和肝肾组织细胞溶质中的结合速率常数,以及在妊娠雌性NZW兔的鼻呼吸和嗅觉上皮中的结合速率常数。碘甲烷通过与谷胱甘肽结合或通过轻微的CYP450氧化为甲醛代谢。碘甲烷暴露引起的不良反应的潜在作用方式可能涉及碘化物释放或谷胱甘肽耗竭。碘甲烷在大多数组织细胞质样本中代谢良好,但在血液或胎兔肾脏中没有。大鼠和人类供体的肝脏和肾脏细胞质中的极限速度Vmax率相似(肝脏为40和48,肝脏为15和12 大鼠和人体组织肾脏中的nmol/min/mg),但兔组织中的水平较低(10和0.72 肝脏和肾脏中的浓度分别为nmol/min/mg)。嗅觉和呼吸上皮细胞质中的代谢Km(Michaelis-Menton)值比任何其他组织高出数倍(约为25 嗅觉和2.5 mM mM用于呼吸),表明鼻腔区域的代谢率基本上为一级。这些体外代谢研究的结果与体内气体摄取吸入研究的结果(Thrall等人,引文2009b)可用于使用平行四边形方法估算人体体内代谢速率常数。 大鼠、兔和人血液和组织中GSH与碘甲烷的体外结合[1] 本研究的目的是确定碘甲烷与GSH在女性人类供体、雄性Sprague-Dawley大鼠、妊娠NZW兔和胎儿的全血和肝肾组织细胞溶质中的结合速率常数,以及在妊娠雌性NZW兔的鼻呼吸和嗅觉上皮中的结合速率常数。碘甲烷通过与谷胱甘肽结合或通过轻微的CYP450氧化为甲醛代谢。碘甲烷暴露引起的不良反应的潜在作用方式可能涉及碘化物释放或谷胱甘肽耗竭。碘甲烷在大多数组织细胞质样本中代谢良好,但在血液或胎兔肾脏中没有。大鼠和人类供体的肝脏和肾脏细胞质中的极限速度Vmax率相似(肝脏为40和48,肝脏为15和12 大鼠和人体组织肾脏中的nmol/min/mg),但兔组织中的水平较低(10和0.72 肝脏和肾脏中的浓度分别为nmol/min/mg)。嗅觉和呼吸上皮细胞质中的代谢Km(Michaelis-Menton)值比任何其他组织高出数倍(约为25 嗅觉和2.5 mM mM用于呼吸),表明鼻腔区域的代谢率基本上为一级。这些体外代谢研究的结果与体内气体摄取吸入研究的结果(Thrall等人,引文2009b)可用于使用平行四边形方法估算人体体内代谢速率常数。 |
| 体内研究 (In Vivo) |
碘甲烷是一种在美国获得批准的新型植物前土壤熏蒸剂。由于碘甲烷的高蒸气压,人体可能通过吸入接触。对吸入暴露进行了定量人类健康风险评估。急性持续碘甲烷暴露的关键影响是:(1)兔子的胎儿损失,(2)大鼠鼻上皮的损伤,以及(3)大鼠的短暂神经毒性。长期接触大鼠会导致甲状腺激素稳态持续紊乱,从而增加甲状腺滤泡细胞肿瘤。开发了一种基于生理学的碘甲烷药代动力学(PBPK)模型,用于表征碘甲烷暴露对人类健康的潜在影响。该模型能够使用化学特定参数来确定内部剂量,而不是默认假设,从而计算人类等效浓度(HEC)与动物无观察到的不良反应水平(NOAEL)。使用PBPK模型和关注急性暴露终点的NOAEL得出工人和旁观者的碘甲烷HEC。发育终点NOAEL为10ppm,相应的旁观者HEC为7.4ppm。鼻终点NOAEL为21ppm,HEC为4.5ppm。短暂神经毒性终点NOAEL为27ppm,HEC为10ppm。数据表明,人类对兔子发育毒性的影响不太敏感,PBPK模型纳入了这一信息,导致发育终点的HEC高于鼻终点。鼻嗅觉退化是急性接触碘甲烷风险评估的主要终点[1]。
在实验室动物研究中,与NOAEL相对应的人体等效浓度(HEC)被作为人类潜在碘甲烷暴露风险评估的出发点。如Sweeney等人在本期中所述,使用碘甲烷和碘化物的PBPK模型推导出了急性暴露NOAEL关注终点的HEC(引用2009)。PBPK模型未应用于亚慢性或慢性暴露的关注终点。中长期接触碘甲烷的HEC是使用美国环保署研发办公室(ORD)开发的用于推导吸入参考浓度(RfCs)的方法推导出来的(美国环保署,引用1994)。假设可能接触碘甲烷的旁观者接触碘甲烷24小时 1天内的小时数。假设接触碘甲烷的工人接触碘甲烷8 每天工作5天。 在该评估中,给定急性暴露评估情景的最敏感终点和最终依据是最低HEC所代表的终点。最低HEC可能对应也可能不对应最低动物NOAEL。在PBPK建模和EPA RfC方法中,由于以下原因,同一实验NOAEL可能会识别出不同的HEC:(1)用于推导系统性与门静脉进入效应HEC的不同算法;(2)PBPK模型中使用的不同剂量度量;或(3)针对非职业与职业接触情景进行的时间调整。全身效应和入口效应之间的差异可能是由于使用不同的计算来估计人类的吸入风险,这取决于区域气体剂量比(RGDR)。对于非职业性接触与职业性接触,可能会出现差异,因为虽然假设可能会发生非职业性暴露24 小时/天,7天/周,职业暴露仅发生在平均工作周内(8小时/天和5天/周)。预计每天工作8小时不会导致8小时的暴露时间,因此这一假设被认为是保守的。[1] |
| 动物实验 |
急性终点研究[1]
表1所列研究被认为具有适合急性暴露持续时间风险评估的终点,包括急性神经毒性研究、发育毒性研究以及对大鼠鼻上皮产生影响的研究。短暂性神经毒性发生在6小时暴露后,因此与急性持续时间评估的相关性显而易见。发育毒性通常被认为是一天暴露即可产生的效应;因此,该效应需进行24小时暴露的风险评估(EPA,1991年引用)。在一些亚慢性研究中观察到的鼻嗅觉退化被认为是急性暴露的潜在终点,因为该效应的严重程度并未随暴露时间的延长而加重,并且文献报道了短期暴露于高浓度碘甲烷后出现该效应(Chamberlain等,1998b年引用)。以下总结了用于急性暴露持续时间评估的研究。 大鼠急性神经毒性研究[1] 在该急性神经毒性研究中,大鼠在全身暴露舱内吸入浓度为0、27、93或401 ppm的碘甲烷蒸气6小时。使用功能性观察组(FOB)评估大鼠神经系统的潜在影响。根据FOB结果,确定的全身性无观察到不良反应水平(NOAEL)为27 ppm,这些结果包括运动活性降低(雄性降低75-78%,雌性降低81-84%)、12只雌性大鼠中有1只出现口颌重复运动(即阵挛性抽搐)以及体温下降;而全身性最低观察到不良反应水平(LOAEL)为93 ppm。这些影响仅在暴露当天观察到,并未持续至第 7 天和第 14 天的评估。 兔发育毒性研究[1] 在一项发育毒性研究中,24 只新西兰白兔(NZW)雌性被分为几组,在全身吸入舱中暴露于碘甲烷蒸气(99.6% 有效成分,ai),浓度分别为 0、2、10 或 20 ppm(0、0.012、0.058 或 0.12 mg/L/天),每天 6 小时,妊娠第 6 至 28 天。暴露于 20 ppm 碘甲烷后,每只母兔的晚期胚胎吸收率显著增加(1.6 个/只,而对照组为 0.1 个/只),导致着床后胚胎丢失率增加至 2.0 个/只。对照组为 0.7/只。[1] 美国环保署 (EPA) 确定的母体无观察到不良反应水平 (NOAEL) 为 20 ppm,未确定母体最低观察到不良反应水平 (LOAEL)(EPA OPP 健康影响部门 (HED),2007 年引用)。EPA 确定的发育毒性 LOAEL 为 20 ppm,依据是胎儿丢失增加(特别是晚期吸收)和胎儿体重下降(约 20%)。发育毒性 NOAEL 为 10 ppm。[1] 在第二项发育毒性研究中,通过吸入途径(全身)向每组 24 只新西兰白兔(每组)施用浓度为 0 或 20 ppm 的碘甲烷(99.7% ai),分别在妊娠第 6-28 天(对照组和第 2 组)、第 6-14 天(第 3 组)、第 15-22 天(第 4 组)、第 23-24 天(第 5 组)、第 25-26 天(第 6 组)或第 27-28 天(第 7 组)进行,每天每次暴露 6 小时。本研究并非旨在满足指南要求或确定无观察到不良反应水平 (NOAEL) 和最低观察到不良反应水平 (LOAEL),而是为了确定妊娠期间是否存在导致胎儿丢失的关键暴露期,正如在兔的标准发育毒性研究中观察到的那样。[1] 与标准发育毒性研究类似,在妊娠第 6 至 28 天暴露于 20 ppm 碘甲烷的母兔中,观察到晚期吸收率显著增加(1.2 只/只,而对照组为 0.1 只/只)。未观察到其他晚期吸收率的显著增加,但在妊娠第 23 至 24 天(0.6 只/只)和妊娠第 25 至 26 天(0.7 只/只)暴露的母兔中观察到不显著的晚期吸收率增加。因此,确定了妊娠第 23 至 26 天对碘甲烷暴露的敏感窗口。 大鼠亚慢性吸入毒性研究(急性效应)[1] 在一项亚慢性吸入毒性研究中,通过全身吸入的方式,将碘甲烷(99.7% ai)给予 Sprague Dawley 大鼠(每性别每浓度 20 只),每天 6 小时,每周 5 天,持续 13 周,浓度分别为 0、5、21 或 70 ppm(0、0.029、0.12 或 0.41 mg/L/天)。每组(每性别每浓度)各处死10只大鼠,持续4周;每组(每性别每浓度)各处死剩余的10只大鼠,持续13周。[1] 治疗对死亡率、眼科检查、尿液分析、血液学检查、器官重量或大体病理学均无影响。在暴露于70 ppm碘甲烷的大鼠中,无论中期还是末期处死,均观察到鼻嗅上皮刺激。4周和13周时的鼻刺激表现为炎症、细胞变性和再生。在研究的前6周,暴露于70 ppm碘甲烷的雄性和雌性大鼠的体重和体重增加均有所下降。[1] 根据体重和体重增加的初始下降,本研究确定的全身最低观察到不良反应剂量(LOAEL)为70 ppm。全身无观察到不良反应剂量(NOAEL)为21 ppm。根据鼻嗅上皮退化情况确定的入境口最低观察到不良反应水平 (LOAEL) 为 70 ppm。入境口无观察到不良反应水平 (NOAEL) 为 21 ppm。 亚慢性终点研究[1] 大鼠两代吸入毒性研究[1] 在一项两代生殖毒性研究中,将碘甲烷(99.7% ai)以全身吸入的方式给予 Sprague Dawley 大鼠(每浓度每性别 30 只),每天 6 小时,浓度分别为 0、5、21 或 50 ppm。这些 P 代动物在交配产生 F1 代幼鼠之前至少 70 天暴露于受试物中。P 代雄性大鼠的暴露持续到交配期间,直至安乐死前一天。 P组雌性动物在整个交配期和妊娠第20天(GD 20)均暴露于该物质,之后停止暴露。P组雌性动物在哺乳期第5天(LD 5)重新开始每日暴露,直至安乐死前一天。断奶后,选择F1组动物(每组30只,性别/浓度),并按性别进行均衡,作为F2代的亲本。从出生后第28天(PND 28)开始,F1组动物暴露于与其母鼠相同浓度的试验环境中。[1] 系统性亲本动物的无观察到不良反应剂量(NOAEL)为20 ppm,最低观察到不良反应剂量(LOAEL)为50 ppm,该剂量基于体重下降、体重增加、器官重量变化以及肉眼病理学和组织病理学检查结果。根据在 20 ppm 浓度下观察到的体重增加减少和阴道通畅延迟,发育无观察到不良反应剂量 (NOAEL) 为 5 ppm。 慢性终点研究 [1] 大鼠慢性毒性/致癌性联合研究 [1] 在一项大鼠慢性毒性/致癌性联合研究中,通过全身吸入的方式,以 0、5、20 或 60 ppm 的浓度,每天 6 小时,每周 5 天,持续 104 周,向 Sprague Dawley 大鼠施用碘甲烷(99.7% ai)。每组浓度下,每性别 60 只动物暴露于 0、5 或 20 ppm 的碘甲烷,每组浓度下,每性别 70 只动物暴露于 60 ppm 的碘甲烷。每天观察动物两次濒死状态和死亡情况,每天观察一次毒性临床症状。每周进行一次详细的体格检查,包括但不限于评估外观变化、自主神经活动(例如流泪、竖毛、瞳孔大小、呼吸模式)、步态、姿势、对操作的反应以及刻板和/或怪异行为。此外,还进行了临床化学、血液学、尿液分析、大体病理学和组织病理学参数的评估。[1] 基于在 20 ppm 浓度下观察到的唾液腺鳞状细胞化生发生率增加,全身性无可见不良反应剂量 (NOAEL) 为 5 ppm。鼻嗅上皮入口效应的 NOAEL 为 20 ppm。在暴露于 60 ppm 碘甲烷的雄性大鼠中观察到甲状腺腺瘤发生率增加。 确定作用机制的研究[1] 开展了多项研究,旨在确定碘甲烷引起兔发育毒性的可能作用机制。确定导致不良反应的作用机制至关重要,因为这有助于确定合适的内部剂量指标,以便使用生理药代动力学 (PBPK) 模型进行建模。为确定碘甲烷的作用机制并支持 CFD-PBPK 模型的开发,开展了两项研究:(1) 一项针对兔的碘甲烷相关胎儿毒性的联合基线吸入暴露研究;(2) 一项评估碘甲烷相关胎儿毒性的作用机制研究。之所以选择兔进行基线研究,是因为文献中尚未详细描述兔甲状腺发育的个体发育过程,而其他碘甲烷暴露研究的信息表明,碘甲烷对发育中的兔甲状腺的影响可能十分重要。以下简要概述了每项研究的目标和结果,完整内容将作为独立论文发表于本期(Sloter 等,Citation2009)。 一项描述兔胎儿发育的基线研究与一项关于碘甲烷相关胎儿毒性的兔吸入暴露研究相结合[1] 本研究旨在确定兔碘甲烷暴露或毒性的母体和/或胎儿生物标志物,以便在最终的作用机制研究中进行测量。使用未暴露于碘甲烷的母兔和妊娠第21天至第27天的胎儿,建立了每个潜在生物标志物的基线参数。潜在生物标志物包括血清化学和血液学参数、母体孕酮和雌二醇水平、甲状腺和垂体激素以及血液和各种组织中的谷胱甘肽 (GSH) 浓度。对胎儿甲状腺进行显微镜检查,以比较未暴露组和暴露组胎儿甲状腺结构和功能的发育情况。测量母体和胎儿血液中碘甲烷暴露的动力学标志物(即血红蛋白加合物和血清碘化物水平)。将碘甲烷通过全身吸入的方式给予两个暴露组(第8组和第9组),每组10只交配的新西兰白兔雌性,每天吸入6小时,分别进行2天(妊娠第23-24天,第8组)或4天(妊娠第23-26天,第9组)的暴露。各暴露组在妊娠第24天(第8组)或第26天(第9组)进行剖腹子宫切除术,分别对应每日6小时的暴露。七个基线组(1-7组)由10只定时交配的新西兰白兔雌性组成,未接触受试物;基线组行腹腔子宫切除术的妊娠日数范围为妊娠第21天(1组)至第27天(7组)。[1] 母兔暴露于碘甲烷后(8组和9组),母体和胎儿血清中的碘化物浓度比基线浓度(4组和6组)高100至500倍。母兔暴露4天后(9组),母兔和胎儿的血清碘化物水平比暴露2天后(8组)高约两倍。两个暴露组中,胎儿血清碘化物浓度均比母兔高约两倍。母体暴露于碘甲烷后,发育中的胎儿体内碘化物积累与胎儿血清甲状腺激素和垂体激素浓度的显著变化相关。胎儿血清甲状腺素(T4)浓度降低和促甲状腺激素(TSH)浓度升高与分别在2天和4天暴露方案后56%(第8组)和99%(第9组)胎儿甲状腺的微观变化相关。胎儿甲状腺的变化特征为滤泡腔内胶质减少、滤泡上皮肥大以及上皮细胞质空泡化。 一项后续研究旨在阐明碘甲烷相关胎儿毒性在兔中的作用机制[1] 本研究的目的是阐明先前在兔产前发育毒性研究中观察到的碘甲烷相关胎儿毒性的作用机制。先前的研究表明,碘甲烷暴露会导致胎儿碘化物水平升高。一组40只交配的新西兰白兔雌性每天通过全身吸入暴露于20 ppm碘甲烷3小时或6小时。同时,另设一组40只妊娠雌兔作为对照组,暴露于过滤空气中。对照组和碘甲烷组的雌性动物在妊娠第23、24、25和/或26天接受碘甲烷暴露。另设一个包含40只雌性动物的对照组,分别接受以下两种给药方案:在妊娠相同日期,通过四次间隔2小时、每次15分钟的静脉输注(每次20.3 μM碘化钠溶液),在6小时内完成;或在妊娠相同日期,通过两次间隔2小时、每次15分钟的静脉输注,在3小时内完成。测定血清碘化物水平和组织谷胱甘肽(GSH)浓度,作为生理药代动力学(PBPK)模型中潜在的内剂量和代谢指标;同时评估甲状腺激素水平、促甲状腺激素、5′-脱碘酶抑制以及甲状腺组织病理学,以深入了解碘甲烷在妊娠兔体内的作用机制。本研究检测了血红蛋白加合物S-甲基半胱氨酸作为母体化合物碘甲烷暴露于母体化合物的标志物。根据暴露情况设计的采样模式旨在表征碘甲烷的吸附、代谢、分布和消除的时间进程。[1] 在妊娠第23-26天(GD 23-26)母体暴露于碘甲烷后,妊娠第29天(GD 29)晚期胎儿吸收的平均窝仔比例较对照组(每窝5.0%)增加了约10倍(每窝50.4%)。在碘化钠暴露组中,晚期胎儿吸收和存活胎儿的平均窝仔比例以及平均妊娠子宫重量与对照组相似。碘甲烷(吸入)组和碘化钠(静脉输注)组的母体和胎儿血清碘浓度均升高,且随着母体暴露时间的延长而升高。碘甲烷组和碘化钠组的胎儿血清碘浓度均比母体高2~3倍。碘甲烷组的母体和胎儿血清碘浓度约为碘化钠组的两倍。暴露于碘甲烷或碘化钠的胎儿甲状腺均出现甲状腺滤泡细胞肥大和胶质减少。在妊娠第23、24、25和26天,各暴露组的胎儿甲状腺病变发生率和严重程度相似,且随着母体暴露于碘甲烷或碘化钠时间的延长而增加。在妊娠第29天(恢复3天后),碘甲烷组和碘化钠组的卵泡细胞肥大和胶质耗竭发生率相似;然而,碘甲烷组胎儿的病情严重程度仍然更高。这些暴露组之间的差异可能是由于碘化钠输注后母体和胎儿血清中的碘化物内剂量约为吸入20 ppm碘甲烷所达到剂量的一半。在妊娠第26天(GD 26)实施安乐死的母羊的甲状腺中,显微镜检查结果通常被认为在正常范围内,并且无法与正常的生物学变异明确区分。[1] 时间进程数据显示,胎儿促甲状腺激素(TSH)水平在妊娠第25天(GD 25)碘甲烷暴露3天后开始升高,在妊娠第26天(GD 26)暴露4天后进一步升高,并在停止暴露3天后(GD 29)略有下降,但仍远高于对照水平。与碘甲烷暴露组相比,碘化钠(NaI)暴露组的胎儿TSH水平在停止暴露3天后(GD 29)恢复到接近对照水平。TSH升高的机制似乎是由同一实验对象中报道的胎儿血清碘化物水平的持续升高所介导的。 |
| 药代性质 (ADME/PK) |
碘化钠在妊娠兔体内的药代动力学[1]
本研究旨在测定放射性标记的碘化钠(Na131I)在妊娠关键期(碘甲烷暴露可导致胎儿吸收)的体内动力学。碘甲烷通过代谢或与血液和组织大分子反应释放碘离子(I−)。放射性碘如预期般在母体动物的甲状腺中积累。放射性碘也在胎儿的血液和组织中积累,其水平始终高于母体水平,并且与母体组织不同,在24小时的采样期间未观察到清除现象。与母体动物的观察结果相反,在给药后1-2小时内,两个剂量组的胎儿胃内容物中放射性碘的积累量最高,其次是气管和甲状腺组织,羊水和血液中的放射性碘浓度最低。在妊娠第25-26天,未发现放射性碘优先积累于胎儿甲状腺组织的证据,因为在含有甲状腺的气管样本和单独的气管样本之间检测到的放射性没有显著差异。 支持PBPK模型的研究[1] 生成了各种数据以支持建立碘甲烷在兔、大鼠和人体中的PBPK模型。这些PBPK模型的建立旨在解决在兔中观察到的发育毒性终点以及在暴露于碘甲烷的大鼠中观察到的鼻腔效应和神经毒性。这些机制研究旨在为生理药代动力学(PBPK)模型提供化合物特异性输入,或确定用于种间外推的剂量指标。这些模型旨在全面描述吸入暴露后碘甲烷的动力学以及碘化物作为代谢物的动力学。所获得的数据对于构建碘甲烷模型至关重要,该模型可用于描述大鼠鼻腔剂量学和谷胱甘肽(GSH)消耗情况,从而评估鼻腔毒性;描述碘甲烷在包括脑在内的组织中的分布;评估瞬时神经毒性;以及捕捉妊娠兔体内碘甲烷的代谢和碘化物动力学,从而研究发育毒性。 为支持CFD-PBPK模型的开发而开展的研究包括:(1) 大鼠吸入机制毒性研究;(2) 兔肺功能研究;(3) 碘甲烷分配系数推导研究;(4) 计算流体动力学模拟以描述兔鼻腔气流;(5) 大鼠和兔鼻腔碘甲烷吸收的定量分析;(6) 兔全身碘甲烷吸收的定量分析;(7) 妊娠兔碘化物动力学表征;以及 (8) 代谢率测定。常数。以下简要概述了这些研究,全文将在本期作为独立论文发表。 大鼠和兔组织以及人血中的分配系数[1] 本研究旨在测定大鼠和兔特定组织以及人血中的组织/血液分配系数,以支持生理药代动力学(PBPK)模型。测定了碘甲烷在大鼠组织(血液、脑、脂肪、肾脏、肝脏、肌肉、甲状腺、鼻组织)、兔组织(胎儿血、母体血、脑、脂肪、肾脏、肝脏、肌肉、甲状腺、胎盘、鼻组织)、人血(男性和女性)以及生理盐水中的组织/空气分配系数(PC)。脑、脂肪、肾脏、肌肉和鼻组织的PC值在不同动物物种间相似。兔甲状腺的PC值是大鼠甲状腺PC值的三倍(兔:39,大鼠:11)。大鼠肝脏PC值是兔肝脏PC值的两倍(大鼠:24,兔:13)。大鼠血液PC值是兔血液PC值的2.5倍(大鼠:39,兔:16)。人血液PC值(18)与兔血液PC值比与大鼠血液PC值更接近。兔胎儿血液PC值(12)与兔母体血液PC值(16)相似。收集到的大鼠、兔和人组织碘甲烷数据被用作生理模型的化学特异性输入(Sweeney等人,2009年引用)。 磁共振成像和计算流体动力学模拟[1] 本研究的目的是开发兔鼻腔三维(3D)CFD模型,以确定气流分配到鼻腔气道不同区域,以及构建该物种类似混合模型所需的相应区域表面积和体积。 CFD模拟基于从三只成年雌性新西兰白兔的磁共振图像中提取的三维计算网格。在鼻腔前部,兔子的上颌鼻甲结构比大鼠、小鼠、猴子或人类的相应区域复杂得多。这导致该区域的表面积与体积比更大,因此与猴子和人类等其他物种相比,兔子鼻腔前部对水溶性或反应性气体和蒸汽的清除能力更强。尽管不同动物鼻甲的精细结构和鼻腔前部的气流存在显著差异,但到达筛骨鼻甲区域嗅觉上皮的吸入气流占总吸入气流的百分比(约20%)在不同兔子之间却表现出显著的一致性。后者的结果(到达筛骨鼻甲区域的气流)也与之前发表的雄性F344大鼠的估计值一致。 大鼠和兔鼻腔对碘甲烷的吸收[1] 本研究旨在确定大鼠和兔完整鼻腔对碘甲烷的吸收情况,以提供实验数据来验证模型的计算流体动力学部分。通过小直径空气采样探针测量麻醉动物鼻咽部的碘甲烷浓度,并将其与暴露室中的浓度进行比较,从而评估完整大鼠和兔鼻腔对碘甲烷的吸收情况。探针的外部直接连接到质谱仪,以对鼻腔内碘甲烷的浓度进行连续的实时分析。将大鼠置于密封的玻璃舱内,并暴露于浓度约为 1 ppm 的碘甲烷中。在单一暴露浓度下,对六只大鼠进行了研究。结果显示,大鼠鼻腔平均吸收了 63% 的碘甲烷。将兔子置于密封的玻璃舱内,并暴露于浓度范围约为 2 至 50 ppm 的碘甲烷中。结果表明,无论初始暴露浓度如何,兔子鼻腔吸收的碘甲烷百分比范围为 57% 至 92%(平均 72 ± 11%)。 兔子体内气体吸收[1] 本研究旨在提供兔子的气体吸收动力学数据。使用封闭式气体吸收系统,通过吸入暴露于不同初始碘甲烷浓度的兔子,生成了一系列气体吸收曲线。研究中,每个剂量组选取三只兔子,分别暴露于初始浓度为 50 ppm、10 ppm 或 2 ppm 的碘甲烷环境中。在整个暴露过程中,动物均未麻醉且未受到限制,暴露时间约为 3.5 至 4 小时。 |
| 毒性/毒理 (Toxicokinetics/TK) |
由于碘甲烷在农业应用中挥发,公众可能会接触到空气中低浓度的碘甲烷。具体而言,熏蒸剂会释放到空气中,并可能通过气象过程扩散到其他区域。农业田间工人可能在施药过程中或施药后接触到碘甲烷。根据碘甲烷的排放模式和空气扩散模式(美国环保署公共卫生部门健康影响司,2007 年引用),预计在施药后,旁观者会在大约 24 小时内接触到碘甲烷。在施药季节,职业人员可能每天工作 8 小时,每周工作 5 天,接触碘甲烷的风险也会增加。出于风险评估的目的,潜在的吸入暴露可分为急性(24 小时或更短)、短期(1-30 天)、中期(1-6 个月)或长期。
碘甲烷吸入途径的毒性已通过一系列完整的实验室研究得到表征,这些研究均按照美国环境保护署 (EPA) 预防、农药和有毒物质办公室 (OPPTS) 的指导方针进行,以支持碘甲烷在美国的注册(EPA OPP 健康影响部门 (HED),2007 年引用)。这些研究提供了足够的信息,可以确定每种相关暴露情景的关键影响,并构成人类健康风险评估的基础。为评估熏蒸作业中可能接触碘甲烷的旁观者和工人的潜在风险,一项标准风险评估通常采用默认方法,根据动物研究中未观察到不良反应水平 (NOAEL) 推断人体等效浓度,以估算动物暴露的外部浓度。 为了减少因使用默认假设从动物暴露推断人体暴露而导致的碘甲烷人体健康风险评估的不确定性,我们开发了化学品特异性数据和基于生理的药代动力学 (PBPK) 模型。我们开展了一系列研究,旨在开发和验证混合计算流体动力学 (CFD) 模型,该模型模拟鼻腔气流,并结合碘甲烷在大鼠、兔和人体内的全身分布 PBPK 模型。这些研究旨在确定每个潜在关注终点的合适剂量指标;并表征兔鼻腔内的气流;本文旨在描述碘甲烷在大鼠和兔鼻腔内的动力学吸收和代谢;并测定碘甲烷在大鼠、兔和人体多种组织中的分配系数。这些研究在此简要概述,并已在本期期刊的单独文章中发表。[1]一项为期2天的体内吸入机制毒性研究——大鼠(Himmelstein等人,2009)。该研究旨在评估吸入碘甲烷后大鼠的毒代动力学行为。主要研究终点包括评估选定靶组织中的谷胱甘肽(GSH)水平、以血清无机碘化物和血红蛋白加合物作为内剂量指标,以及以临床化学、血液学、甲状腺激素水平和肺功能作为毒性指标。在连续两天每天吸入0、25或100 ppm碘甲烷6小时后(每组n=10只大鼠),于次日早晨测定临床病理、甲状腺激素水平、尿苷二磷酸葡萄糖醛酸转移酶(UDP-葡萄糖醛酸转移酶)以及S-甲基半胱氨酸的浓度。另设主要吸入暴露组(每组0、25或100 ppm,n=3只大鼠),分别于1、3、6、9、24、25、27、30、33和48小时取样,用于定量分析谷胱甘肽(GSH)和血清无机碘化物。25和100 ppm碘甲烷暴露引起的治疗相关变化表现为总胆固醇浓度轻微至中度升高(由于高密度脂蛋白(HDL)和非HDL胆固醇均成比例升高),以及甘油三酯浓度轻微至中度降低。在碘甲烷暴露浓度为25 ppm和100 ppm时,血清促甲状腺激素(TSH)浓度显著升高。在碘甲烷暴露浓度为100 ppm时,血清三碘甲状腺原氨酸(T3)和甲状腺素(T4)浓度显著降低,而血清反式T3(rT3)浓度在本研究条件下未发生改变。在对照组大鼠的珠蛋白中检测到S-甲基半胱氨酸,平均浓度为161.2 nmol/g珠蛋白;在暴露于25 ppm和100 ppm碘甲烷的大鼠中,平均浓度分别升高至201.6 nmol/g珠蛋白和345.3 nmol/g珠蛋白。碘甲烷暴露导致组织谷胱甘肽(GSH)浓度呈时间和浓度依赖性降低。血液、肾脏和肝脏中的GSH消耗程度低于嗅觉和呼吸道上皮。碘甲烷暴露导致大鼠血清无机碘化物浓度升高,且升高幅度与碘甲烷浓度和暴露时间呈正相关。在大鼠暴露于 0、25 或 100 ppm 碘甲烷期间同时进行肺功能测量,结果显示呼吸频率并未降低,表明碘甲烷不会在大鼠中诱发呼吸道刺激反应。一项针对兔的肺功能研究(Sweeney 等,2009 年)旨在评估吸入碘甲烷后兔的毒代动力学行为。为了估算实际进入暴露兔呼吸道的碘甲烷量,采用了全身容积描记法。主要研究终点包括呼吸频率、潮气量、血清碘化物和血红蛋白加合物分析。兔暴露于平均浓度为 0 或 18.46 ppm 的碘甲烷中 6 小时。所有暴露于碘甲烷的兔子均未表现出呼吸道刺激的临床症状,且暴露于碘甲烷的动物的平均呼吸频率比对照组平均值 130.6 bpm 低 4 次/分钟。暴露于碘甲烷的兔子的平均分钟通气量比对照组 403.9 mL/min 高 34%。对照组和碘甲烷暴露组动物的 S-甲基半胱氨酸血药浓度无统计学差异。暴露于 18.46 ppm 碘甲烷的兔子血清无机碘化物水平升高超过 1000 倍。 终点及相应的作用机制:急性暴露 [1] 经吸入途径急性暴露于碘甲烷的关键终点包括兔子的发育毒性、鼻嗅上皮损伤和短暂性神经毒性。在一些持续时间较长的研究中,也报告了对甲状腺的影响。这些终点的作用机制简述如下,更详细的描述请参见本期的一篇独立论文(Kirman 等,Citation2009)。 发育毒性[1] 在兔子和可能还有大鼠中观察到发育和/或后代毒性。已描述了两项通过吸入途径进行的兔子发育毒性研究。在指南研究中,最高暴露浓度下观察到胎儿丢失增加。随后,进行了一项分阶段暴露的兔子发育毒性研究,其中动物暴露于不同的时间段。第二项研究重现了指南研究中观察到的胎儿丢失,并确定了一个可能引起这种效应的狭窄剂量窗口。仅在妊娠第 23-24 天或第 25-26 天暴露才会导致胎儿丢失。值得注意的是,兔胎儿丢失的时间与胎儿甲状腺功能发育的时间(妊娠第22天)相吻合。鉴于碘在甲状腺正常功能中起着至关重要的作用(碘缺乏和碘过量都会对甲状腺功能和甲状腺激素的生物合成产生显著影响),并且碘甲烷暴露可能导致甲状腺中碘的过度积累,因此有人提出,碘过量导致胎儿甲状腺功能紊乱是造成胎儿丢失的机制。在大鼠中,发育毒性研究未报告胎儿丢失,但在多代生殖毒性研究中报告了活产数量减少。值得注意的是,虽然在发育研究中,碘甲烷暴露于妊娠第17天(GD 17)即大鼠胎儿甲状腺功能发育之前停止,但在多代毒性研究中,子宫内暴露持续至妊娠第20天(GD 20)(即胎儿甲状腺功能发育期间)。因此,数据表明,如果碘甲烷暴露持续到妊娠第17天之后,大鼠发育研究中可能发生了胎儿死亡。另一种富含碘的化合物胺碘酮(一种抗心律失常药物)在治疗妊娠兔和大鼠后也报道了类似的影响(FDA,2003)。 发育毒性——作用机制[1] 在兔子中观察到的碘甲烷暴露后发育效应相关的生化指标是胎儿碘化物积累。早期研究的数据表明,不同物种在胎儿碘化物积累方面存在显著差异。豚鼠、绵羊和兔子具有将碘化物从母体输送至胎儿的主动机制,而其他动物(如大鼠)则不会在胎儿体内富集碘化物(Logothetopoulos & Scott, 1956; Roti et al., 1983)。本期发表的最新研究证实,对照组胎兔的血液碘化物水平约为母体血液碘化物水平的九倍(Sloter et al., 2009)。研究表明,在妊娠的特定时期,当在饲料中添加碘化钾或碘化钠时,兔子的胎儿存活率比大鼠、仓鼠和猪更为敏感(Arrington et al., 1965)。碘甲烷暴露兔胎儿发生碘化物积累是其作用机制的关键步骤,最终导致胎儿死亡。[1]兔胎儿能够富集碘化物这一事实已为人所知数十年。在支持碘甲烷登记的研究中,妊娠第23-26天(GD 23-26)期间,未暴露于碘甲烷的对照妊娠兔的胎儿血浆碘化物浓度比其母兔高9-11倍(Sloter等人,2009)。因此,对照兔胎儿与母体碘化物浓度比为9至11。与兔不同,人们认为人类胎儿不会以如此高的比例从母体循环中富集碘化物。现有文献数据表明,正常人类胎儿的碘浓度通常低于或等于母体碘浓度,导致胎儿/母体血浆碘浓度比约为1。Rayburn等人(2008)开展的一项研究旨在表征未接触碘的人类胎儿-母体配对样本中胎儿和母体血浆碘浓度。这些数据用于指导生理药代动力学(PBPK)建模,并提高人类健康风险评估的确定性。[1]Rayburn研究(2008)中表征的胎儿和母体碘浓度以及胎儿/母体血浆碘浓度比证实,与兔胎儿不同,人类胚胎相对于母体循环不会高度浓缩碘。早产儿母体血浆碘浓度为 1.6 ± 0.4 μg/dL,足月儿为 1.5 ± 0.5 μg/dL。早产儿脐带血浆碘浓度为 1.4 ± 0.5 μg/dL,足月儿为 1.7 ± 0.7 μg/dL。所有受试者对的平均胎儿/母体血浆碘比为 1.2 ± 0.7。早产儿的平均胎儿/母体血浆碘比为 0.9 ± 0.4 (n = 29),足月儿的平均胎儿/母体血浆碘比为 1.3 ± 0.8 (n = 92)。早产儿的胎儿/母体血浆碘比小于 1。因此,数据表明,碘化物在早产儿体内的浓度无法像在兔子体内那样高。这一作用机制支持使用胎儿血浆中碘化物累积浓度(曲线下面积或AUC)作为生理药代动力学(PBPK)建模的合适内剂量指标。 神经毒性[1] 关于碘甲烷作为神经毒物的潜在作用,大鼠吸入急性神经毒性研究表明,碘甲烷暴露可引起短暂的神经毒性行为表现。这些神经毒性表现包括:运动活性降低80%,体温下降2-3°C,以及在无神经病理学改变的情况下出现重复的口部和下颌运动(阵挛性抽搐)。所有影响均为短暂性,且完全恢复。在对碘甲烷进行的亚慢性或慢性研究中,所有受试者均未观察到神经毒性的临床症状。 神经毒性——作用机制[1] 已知多种吸入溶剂可通过改变神经细胞膜的特性,在动物和人类中产生与碘甲烷类似的麻醉或镇静作用(Snyder & Andrews,1996)。碘甲烷可能通过非特异性作用于神经膜的脂质基质,或像麻醉剂一样,通过对γ-氨基丁酸(GABAA)受体氯离子通道的更特异性作用,或通过抑制兴奋性NMDA(N-甲基-D-天冬氨酸)受体的神经传递,抑制大脑神经元的自发性和诱发性活动(Balster,1998;Trevor & White,2004)。这些作用方式虽然没有与碘甲烷直接关联,但其时间关联性、作用类型和作用的短暂性是相似的,表明碘甲烷对神经系统的影响是由于其母体化合物在大脑中的浓度所致。 |
| 参考文献 | |
| 其他信息 |
鼻组织病理学[1]
碘甲烷暴露引起的组织病理学改变发生在呼吸道、唾液腺和甲状腺。呼吸道组织病理学特征为鼻腔病变,表现为嗅觉上皮退化(入口效应)。这些病变在为期13周的吸入毒性研究、多代生殖毒性研究以及大鼠慢性毒性/致癌性联合研究中均有发现,且仅限于胸外区域,未累及气管支气管或肺部区域。此外,这些病变似乎并未随时间进展(即在相同浓度下暴露 4 周、13 周和 52 周后,鼻腔病变的严重程度相当),这表明鼻腔病变是达到临界浓度 (Cmax) 的结果,而非时间依赖性(即 C × t;哈伯定律)。相比之下,所有全身效应均假定为 C × t 关系。 鼻组织病理学——作用机制 [1] 现有证据表明,碘甲烷对大鼠嗅觉上皮产生作用的机制是 GSH 耗竭。Chamberlain 等人 (1998b) 的一项研究探讨了碘甲烷对鼻嗅觉上皮的多种潜在作用机制。这项体外研究排除了两种潜在作用机制:(1) 细胞蛋白甲基化和 (2) 细胞色素 P450 将碘甲烷代谢为甲醛。唯一与嗅觉上皮部位选择性损伤相关的研究参数是谷胱甘肽(GSH)的消耗,该消耗是由谷胱甘肽S-转移酶(GST)θ催化GSH与碘甲烷结合所致。[1]Chamberlain等人(1998a)的另一项研究证实,GSH消耗是碘甲烷作用于大鼠鼻上皮的关键因素。在该研究中,预先用GSH异丙酯处理以提高组织GSH水平的大鼠,能够免受碘甲烷引起的鼻部损伤。相反,预先用佛尔酮和丁硫氨酸亚砜亚胺处理以降低组织GSH水平的大鼠,在暴露于碘甲烷后,鼻部损伤的反应增强(Chamberlain等人,1998a)。本研究得出结论,碘甲烷与谷胱甘肽(GSH)结合导致的GSH消耗是其引起鼻腔效应的作用机制,也是碘甲烷的解毒途径。 利用生理药代动力学(PBPK)模型推导急性暴露的超临界值[1] 本研究采用碘甲烷和碘化物PBPK模型,推导了24小时急性碘甲烷暴露的三个潜在终点的超临界值。发育毒性、鼻嗅上皮效应和急性神经毒性的PBPK模型的一般设计和假设将在以下章节中进行总结,并在Sweeney等人发表于本期的论文中进行了详细描述(Citation2009)。 发育效应的PBPK模型[1] 由于发育效应可能是急性暴露的结果,因此在兔发育毒性研究中确定的胎儿丢失终点也被认为适用于本次风险评估。对于碘甲烷,一项针对兔子的分阶段发育毒性研究的结果在一定程度上证实了这一推测。该研究发现,兔子在两次暴露于20 ppm碘甲烷(每次6小时)后,胎儿死亡率略有增加。研究确定的其作用机制是,在妊娠第23至26天暴露于20 ppm碘甲烷后,兔胎儿血清碘化物水平过高。一项作用机制研究表明,碘化物过高会导致胎儿甲状腺激素紊乱(可能为沃尔夫-柴科夫效应),从而导致胎儿死亡。因此,本评估所用的剂量指标是单日暴露期间胎儿血清无机碘化物浓度-时间曲线下面积(AUC)。假设兔子单次暴露于碘甲烷6小时,并假设旁观者暴露于碘甲烷24小时,则非职业风险评估计算出的危险暴露浓度(HEC)为7.4 ppm。该人致死浓度 (HEC) 的推导基于以下假设:人类胎儿血清碘化物水平在平衡状态下为母体水平的 120%(Rayburn 等,2008 年引用)。[1] 在推导与前一段所述的 10 ppm 兔研究无观察到不良反应水平 (NOAEL) 相对应的 HEC 时,采用了兔单次暴露于碘甲烷可能产生影响的假设。然而,鉴于碘甲烷暴露导致胎儿丢失的敏感窗口期为妊娠第 23 至 26 天,因此,在研究中产生关键影响的相关单次暴露日,是指此前已暴露碘甲烷 17 天或更长时间的单次暴露日(Nemec,2002 年引用,2003 年引用;Nemec 等,2009 年引用)。在模拟兔子重复暴露于 10 ppm 碘甲烷的过程中,兔胎儿血浆碘化物浓度随每日碘甲烷暴露量的增加而升高,并在大约第 5 天达到稳态。采用重复暴露模型,推导出在先前暴露 4 天后,单日胎儿血浆碘化物浓度对应的 AUC。该 AUC 为兔子单日暴露于 10 ppm 碘甲烷提供了一个替代的 NOAEL 等效内剂量。该单日 AUC 并非首次暴露日(妊娠第 6 天)的 AUC,而是反映了易感窗口期内可能出现的碘化物浓度变化曲线。[1] 如果将 10 ppm 作为兔子的 NOAEL,并在模型中考虑兔子先前暴露于碘甲烷的情况,则计算出的旁观者 HEC 为 26 ppm。该HEC值可与7.4 ppm的HEC值进行比较,后者是在未考虑兔子在易感窗口期之前持续每日给药的影响的情况下得出的。同样,如果考虑兔子之前的每日给药,则工人(每天8小时)的HEC值计算为67 ppm,而忽略之前给药的影响时,HEC值为23 ppm。Sweeney等人(Citation2009)描述了这些PBPK模型模拟的详细信息。这种兔子暴露的重复给药模型表明,所提出的HEC值7.4 ppm(非职业暴露)和23 ppm(职业暴露)是保守的,因为它们没有考虑之前几天的给药。 鼻组织病理学和PBPK模型设计[1] 据报道,大鼠在每日暴露于碘甲烷13周后出现了鼻组织病理学变化;然而,已发表文献的数据表明,如果暴露浓度的时间曲线导致碘甲烷总暴露量大于或等于200 ppm·hr(例如,100 ppm·hr,持续约2小时),则大鼠在急性暴露后可能出现鼻腔损伤(Reed等人,1995)。PBPK模型中鼻嗅上皮(NOE)隔室的设计使得碘甲烷能够通过细胞堆叠扩散至隔室中的所有细胞层。每个隔室都允许碘甲烷从鼻腔扩散,依次穿过一层黏液、四层上皮细胞和血液交换层。NOE隔室的这种分层或“堆叠”结构使得该模型能够近似模拟碘甲烷在鼻组织中从黏液层到基底膜下血管化区域的浓度梯度。这与暴露于高浓度碘甲烷后上皮发生的退行性变相对应。[1] 鼻组织病理学中提出的作用机制是谷胱甘肽(GSH)耗竭,这是导致鼻嗅上皮损伤的毒性通路中的关键事件(Chamberlain 等,1998a,1998b)。因此,GSH耗竭是生理药代动力学(PBPK)模型中用于鼻损伤种间外推和确定高致死浓度(HEC)的剂量指标。选择合适的GSH耗竭程度来预测鼻嗅毒性取决于对该指标与毒性之间关系的判断,以及暴露浓度随时间变化与GSH耗竭预测之间的关系。生理药代动力学(PBPK)建模的前提假设是:鼻嗅上皮中产生谷胱甘肽(GSH)相关毒性的前提是GSH浓度必须降至对照组的50%以下并保持耗竭状态。在24小时碘甲烷暴露结束时,GSH浓度仅短暂下降50%,这才是针对急性暴露终点(鼻毒性)的大鼠无观察到不良反应水平(NOAEL)的合适人致死浓度(HEC),因为基准GSH耗竭水平几乎无法达到,也无法维持。人PBPK模型中四层上皮细胞的平均GSH耗竭水平是HEC的基础。 |
| 分子式 |
CD3I
|
|---|---|
| 分子量 |
144.96
|
| 精确质量 |
144.946
|
| CAS号 |
865-50-9
|
| PubChem CID |
2723978
|
| 外观&性状 |
Colorless to light yellow liquid(Density:2.330 g/cm3)
|
| 密度 |
2.2±0.1 g/cm3
|
| 沸点 |
40.3±3.0 °C at 760 mmHg
|
| 熔点 |
-66.5ºC(lit.)
|
| 闪点 |
7.8±10.7 °C
|
| 蒸汽压 |
437.1±0.1 mmHg at 25°C
|
| 折射率 |
1.528
|
| LogP |
1.5
|
| tPSA |
0
|
| 氢键供体(HBD)数目 |
0
|
| 氢键受体(HBA)数目 |
0
|
| 可旋转键数目(RBC) |
0
|
| 重原子数目 |
2
|
| 分子复杂度/Complexity |
2
|
| 定义原子立体中心数目 |
0
|
| SMILES |
C([2H])([2H])([2H])I
|
| InChi Key |
INQOMBQAUSQDDS-FIBGUPNXSA-N
|
| InChi Code |
InChI=1S/CH3I/c1-2/h1H3/i1D3
|
| 化学名 |
trideuterio(iodo)methane
|
| 别名 |
Iodomethane-d3; Iodo(2H3)methane; Methyl-d3 Iodide; Methane-d3, iodo-; EINECS 212-744-5; DTXSID20235599; DTXCID00158090; ...; 865-50-9;
|
| HS Tariff Code |
2934.99.9001
|
| 存储方式 |
Powder -20°C 3 years 4°C 2 years In solvent -80°C 6 months -20°C 1 month 注意: 本产品在运输和储存过程中需避光。 |
| 运输条件 |
Room temperature (This product is stable at ambient temperature for a few days during ordinary shipping and time spent in Customs)
|
| 溶解度 (体外实验) |
May dissolve in DMSO (in most cases), if not, try other solvents such as H2O, Ethanol, or DMF with a minute amount of products to avoid loss of samples
|
|---|---|
| 溶解度 (体内实验) |
注意: 如下所列的是一些常用的体内动物实验溶解配方,主要用于溶解难溶或不溶于水的产品(水溶度<1 mg/mL)。 建议您先取少量样品进行尝试,如该配方可行,再根据实验需求增加样品量。
注射用配方
注射用配方1: DMSO : Tween 80: Saline = 10 : 5 : 85 (如: 100 μL DMSO → 50 μL Tween 80 → 850 μL Saline)(IP/IV/IM/SC等) *生理盐水/Saline的制备:将0.9g氯化钠/NaCl溶解在100 mL ddH ₂ O中,得到澄清溶液。 注射用配方 2: DMSO : PEG300 :Tween 80 : Saline = 10 : 40 : 5 : 45 (如: 100 μL DMSO → 400 μL PEG300 → 50 μL Tween 80 → 450 μL Saline) 注射用配方 3: DMSO : Corn oil = 10 : 90 (如: 100 μL DMSO → 900 μL Corn oil) 示例: 以注射用配方 3 (DMSO : Corn oil = 10 : 90) 为例说明, 如果要配制 1 mL 2.5 mg/mL的工作液, 您可以取 100 μL 25 mg/mL 澄清的 DMSO 储备液,加到 900 μL Corn oil/玉米油中, 混合均匀。 View More
注射用配方 4: DMSO : 20% SBE-β-CD in Saline = 10 : 90 [如:100 μL DMSO → 900 μL (20% SBE-β-CD in Saline)] 口服配方
口服配方 1: 悬浮于0.5% CMC Na (羧甲基纤维素钠) 口服配方 2: 悬浮于0.5% Carboxymethyl cellulose (羧甲基纤维素) 示例: 以口服配方 1 (悬浮于 0.5% CMC Na)为例说明, 如果要配制 100 mL 2.5 mg/mL 的工作液, 您可以先取0.5g CMC Na并将其溶解于100mL ddH2O中,得到0.5%CMC-Na澄清溶液;然后将250 mg待测化合物加到100 mL前述 0.5%CMC Na溶液中,得到悬浮液。 View More
口服配方 3: 溶解于 PEG400 (聚乙二醇400) 请根据您的实验动物和给药方式选择适当的溶解配方/方案: 1、请先配制澄清的储备液(如:用DMSO配置50 或 100 mg/mL母液(储备液)); 2、取适量母液,按从左到右的顺序依次添加助溶剂,澄清后再加入下一助溶剂。以 下列配方为例说明 (注意此配方只用于说明,并不一定代表此产品 的实际溶解配方): 10% DMSO → 40% PEG300 → 5% Tween-80 → 45% ddH2O (或 saline); 假设最终工作液的体积为 1 mL, 浓度为5 mg/mL: 取 100 μL 50 mg/mL 的澄清 DMSO 储备液加到 400 μL PEG300 中,混合均匀/澄清;向上述体系中加入50 μL Tween-80,混合均匀/澄清;然后继续加入450 μL ddH2O (或 saline)定容至 1 mL; 3、溶剂前显示的百分比是指该溶剂在最终溶液/工作液中的体积所占比例; 4、 如产品在配制过程中出现沉淀/析出,可通过加热(≤50℃)或超声的方式助溶; 5、为保证最佳实验结果,工作液请现配现用! 6、如不确定怎么将母液配置成体内动物实验的工作液,请查看说明书或联系我们; 7、 以上所有助溶剂都可在 Invivochem.cn网站购买。 |
| 制备储备液 | 1 mg | 5 mg | 10 mg | |
| 1 mM | 6.8985 mL | 34.4923 mL | 68.9845 mL | |
| 5 mM | 1.3797 mL | 6.8985 mL | 13.7969 mL | |
| 10 mM | 0.6898 mL | 3.4492 mL | 6.8985 mL |
1、根据实验需要选择合适的溶剂配制储备液 (母液):对于大多数产品,InvivoChem推荐用DMSO配置母液 (比如:5、10、20mM或者10、20、50 mg/mL浓度),个别水溶性高的产品可直接溶于水。产品在DMSO 、水或其他溶剂中的具体溶解度详见上”溶解度 (体外)”部分;
2、如果您找不到您想要的溶解度信息,或者很难将产品溶解在溶液中,请联系我们;
3、建议使用下列计算器进行相关计算(摩尔浓度计算器、稀释计算器、分子量计算器、重组计算器等);
4、母液配好之后,将其分装到常规用量,并储存在-20°C或-80°C,尽量减少反复冻融循环。
计算结果:
工作液浓度: mg/mL;
DMSO母液配制方法: mg 药物溶于 μL DMSO溶液(母液浓度 mg/mL)。如该浓度超过该批次药物DMSO溶解度,请首先与我们联系。
体内配方配制方法:取 μL DMSO母液,加入 μL PEG300,混匀澄清后加入μL Tween 80,混匀澄清后加入 μL ddH2O,混匀澄清。
(1) 请确保溶液澄清之后,再加入下一种溶剂 (助溶剂) 。可利用涡旋、超声或水浴加热等方法助溶;
(2) 一定要按顺序加入溶剂 (助溶剂) 。